症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 関節の症例
- 股関節の症例
- 幹細胞治療の症例
人工関節を回避し痛みのない日常へ前進した50代女性の股関節再生治療 「人工関節はもう少し待ちたい。でも、この痛みをなんとかしたい」。こちらの患者様は、5年以上前から右股関節の痛みに悩まされてきた50代の女性です。右変形性股関節症と診断され、治療前の痛みは10段階中6。階段昇降や自転車を漕ぐことさえ困難な状態でしたが、"リペア幹細胞"の投与により、初回投与後わずか1か月で痛みが10段階中3まで軽減しました。さらなる改善にも期待が持てる状況です。 治療前の状態 5年以上前からピラティス中の開脚が難しくなり、整形外科で右変形性股関節症と診断された リハビリで経過を見ていたが、年々痛みが悪化し日常動作にも支障が出るように 階段昇降、走る、自転車を漕ぐ、右足での片足立ちができなくなった 主治医から人工関節を勧められたが、耐用性の問題からもう少し待ちたいと考えていた こちらの患者様は、5年以上前からピラティスの際に股関節の開脚が難しくなり、近くの整形外科を受診したところ右変形性股関節症と診断されました。その後リハビリで経過を見ていたものの、年々症状は悪化。現在では階段昇降、走ること、自転車を漕ぐこと、そして右足での片足立ちまでできなくなり、日常生活に大きな支障をきたすようになりました。 主治医からは人工関節手術を勧められましたが、人工関節には耐用年数の問題があり、50代という年齢を考えるともう少し待ちたいというお気持ちがありました。また、今ある強い痛みを何とか抑えたいと、新たな治療法を探される中で当院にたどり着かれました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>右股関節に5000万個の"リペア幹細胞"を計3回投与 右股関節に5000万個の"リペア幹細胞"を計3回にわたり投与しました。手術や入院の必要はなく、股関節を温存したまま治療を進めることができました。 治療後の変化 初回投与後1か月で痛みが10段階中6から3へ軽減 最終投与後1年の時点で痛みは10段階中3〜4で推移 "リペア幹細胞"の効果は投与後も1年間にわたって持続するため、さらなる改善に期待 人工関節手術を回避しながら痛みの軽減を実現 初回投与からわずか1か月後には、治療前に10段階中6であった痛みが3まで軽減しました。最終投与後1年の時点では痛みは10段階中3〜4で推移しており、重度の変形性股関節症でありながらも確かな改善を実感されています。 治療前は階段昇降や自転車、片足立ちさえままならず、人工関節手術を提案される状況でしたが、"リペア幹細胞"による治療を通じて手術を回避しながら痛みの軽減という成果を得ることができました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.30 -
- 関節の症例
- 股関節の症例
- 幹細胞治療の症例
フルマラソン復帰を目指す70代女性の股関節再生治療 「人工関節にしたら、もうマラソンは続けられない——」。両変形性股関節症(臼蓋形成不全)と診断された70代の女性の患者様は、約5年にわたる両股関節の痛みに悩まされてきました。"リペア幹細胞"による治療を受けたところ、右股関節の痛みが10段階中8から2へ大幅に軽減し、左股関節も4から1に改善。人工関節を回避しながら、フルマラソン復帰への希望が見えてきました。 治療前の状態 約10年前にフルマラソンに挑戦し始め、約5年前から両股関節に痛みが発症 臼蓋形成不全による両変形性股関節症と診断された 痛みを抱えながらもマラソンを続けていたが、約2年前から悪化 主治医から人工関節が必要と告げられ、マラソン継続への不安を抱えていた 約10年前からフルマラソンに挑戦するようになった患者様ですが、約5年前から両股関節に違和感と痛みを感じるようになり、整形外科で臼蓋形成不全による両変形性股関節症と診断されました。それでもマラソンへの情熱を諦めきれず、痛みを抱えながら練習や大会出場を続けていたものの、約2年前から痛みが悪化し、主治医から人工関節が必要になると告げられました。 人工股関節置換術を行うと、脱臼や耐用性の問題からアクティブな活動が制限されてしまいます。マラソンを続けたいという強い意志をお持ちの患者様にとって、人工関節は受け入れがたい選択肢でした。保険診療の範囲では痛みの改善とマラソン継続の両立が難しい中、"リペア幹細胞"を使った再生医療に希望を見出し、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>両股関節に5000万個ずつの"リペア幹細胞"を計3回投与 両股関節にそれぞれ5000万個の"リペア幹細胞"を計3回にわたり投与しました。手術や入院の必要はなく、関節内へのピンポイント注射により軟骨を温存したまま治療を進めることができました。 治療後の変化 初回投与後1か月で右股関節の痛みが10段階中8から3に、左股関節は4から1に軽減 2回目投与後1か月で右股関節の痛みがさらに2まで改善 残り1回の投与を予定しており、さらなる改善が見込まれる 人工関節を回避しながらフルマラソン復帰を目指せる状況に 初回投与から1か月後、右股関節の痛みは10段階中8から3へ軽減し、左股関節は4から1へと大きく改善しました。さらに2回目の投与後1か月では、右股関節の痛みは2まで改善。回を重ねるごとに着実な変化が現れています。 「人工関節にしなければならないかもしれない」という不安を抱えていた患者様でしたが、"リペア幹細胞"による治療を通じて、人工関節を回避しながら痛みの大幅な軽減を実現することができました。残り1回の投与も予定されており、"リペア幹細胞"は投与後1年間にわたって軟骨の再生・修復のために働き続けるため、フルマラソン復帰への道がさらに開けることが期待されています。
2026.04.28 -
- 頚椎・腰椎ヘルニア・狭窄症・脊髄損傷・脊髄梗塞などの症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
歩行スピードの改善を実現した50代女性の脊髄損傷再生治療 「鎮痛薬を4種類飲んでも、この痛みは治まらないのでしょうか…」。胸髄腫瘍の摘出手術後、脊髄損傷による後遺症に約7年間悩まされてきた50代女性の患者様。右上半身には洋服の摩擦や風が当たるだけでヤスリで擦られるような激しい痛みが常時あり、臍から下の感覚も消失している状態でした。"リペア幹細胞"を脊髄腔内に投与する治療を経て、筋力検査で複数の筋群に向上がみられ、周囲から認識されるほど歩行スピードが改善しました。さらなる改善にも期待が持てる状況です。 治療前の状態 約7年前から背部・腹部への激しい痛みが出現し、のちに胸髄腫瘍と診断された 腫瘍摘出手術を受けたものの、術後に脊髄損傷の後遺症が残存 右上半身に常時疼痛があり、鎮痛薬4種類を服用しても効果は限定的 臍から下の表面感覚が消失し、目で見ないと衣服の着脱も判断できない状態 患者様は約7年前から咳をするたびに背部や腹部に激しい痛みが走るようになりました。複数の医療機関を受診しましたが原因が特定されず、その後、右上半身の温度や熱の感覚が消失し始めました。精密検査の結果、第7胸椎に良性の脊髄腫瘍があり、脊髄空洞症を引き起こしていることが判明。腫瘍の摘出手術を受けましたが、術後に脊髄損傷の後遺症が残りました。 退院後は鎮痛薬を4種類処方されていましたが、右上半身の激しい痛みへの効果は限定的でした。担当医からは「これ以上の増量は医療麻薬が必要になる」と説明を受け、新たな改善の手段を求めて当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて脊髄損傷がみられます。 <治療内容>脊髄腔内に2500万個の"リペア幹細胞"を計3回投与+1億個を点滴投与 脊髄腔内ダイレクト注射により2500万個の"リペア幹細胞"を計3回にわたり投与しました。また、慢性疼痛に対して1億個の"リペア幹細胞"を点滴で1回投与しました。手術や入院の必要はなく、患者様の状態に合わせた段階的な治療を進めることができました。 治療後の変化 1回目の投与後、筋力検査で複数の筋群に向上が確認された 2回目の投与後、周囲から認識されるほど歩行スピードが改善 医師の処方によるスクワットの自主トレーニングを継続中 右上半身の慢性疼痛は継続観察中で、さらなる改善に期待 1回目の"リペア幹細胞"投与後、筋力検査において複数の筋群で向上が確認されました。太もも裏の筋力は右側で5段階中4から5へ、腸腰筋は左側で5段階中4から5(マイナス)へと改善がみられています。2回目の投与後には歩行スピードの向上が周囲から認識されるレベルまで改善し、現在はスクワットによる自主トレーニングも継続されています。 鎮痛薬4種類を服用しても改善が困難だった状況から、筋力や歩行機能に確かな変化が現れたことは、患者様にとって大きな希望となっています。右上半身の慢性疼痛については半年から1年かけて効果が発現すると見込まれており、継続的な観察を行っています。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.26 -
- ひざ関節の症例
- 関節の症例
- 半月板の症例
- 幹細胞治療の症例
手術を回避し膝の痛みを和らげた60代女性の再生治療 「このまま痛みが続くなら手術しかないのかな…」。20年前の受傷をきっかけに、右膝の痛みに長年悩まされてきた60代女性の患者様。右変形性膝関節症・右半月板損傷と診断され、ヒアルロン酸注射などの保存療法では効果が限定的でした。痛みは10段階中7〜8という深刻な状態でしたが、"リペア幹細胞"による治療を経て、痛みが10段階中3まで軽減し、日常生活の質が向上しました。さらなる改善にも期待が持てる状況です。 治療前の状態 20年前にしゃがんだ際に右膝を受傷し、その後痛みが再燃した サポーターの装着や関節穿刺、ヒアルロン酸注射を受けたが効果は限定的 右膝に水腫がみられ、レントゲン検査で変形性膝関節症中期と診断 痛みは10段階中7〜8と深刻で、日常生活に大きな支障が出ていた 患者様は20年ほど前にしゃがんだ際、右膝から音がして受傷されました。その後は落ち着いていたものの、昨年の夏に右膝の痛みが再燃。サポーターを装着しても改善せず、水腫がみられたため関節穿刺やヒアルロン酸注射を受けましたが、効果は限定的でした。 レントゲン検査では右変形性膝関節症と診断され、同時に半月板の損傷も確認されました。保存療法では根本的な改善が難しく、手術に頼らずご自身の組織修復力を活かす再生医療を選択されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認め、同時に半月板の損傷も認められます。 <治療内容>右膝に5000万個の"リペア幹細胞"を計2回投与+PRP 右膝に5000万個の"リペア幹細胞"を計2回にわたり投与しました。また、PRP療法も1回施行し、ご自身の血液成分を活用した組織修復の促進を図りました。手術や入院の必要はなく、半月板を温存したまま治療を進めることができました。 治療後の変化 痛みが10段階中7〜8から3まで軽減し、全体的に痛みが和らいだ 長時間の歩行では痛みが出ることがあるものの、日常生活の質が向上 手術を回避しながら、半月板を温存した状態で改善を実現 "リペア幹細胞"の継続的な効果により、さらなる改善にも期待 "リペア幹細胞"の投与とPRP療法を組み合わせた治療の結果、痛みは10段階中7〜8から3まで軽減しました。長時間の歩行で痛みが出ることはあるものの、全体的に痛みが和らぎ、日常生活の質が大きく向上しています。 手術への不安を抱えていた患者様にとって、半月板を温存したまま痛みの軽減を実現できたことは大きな安心につながりました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.24
蘇らせる
「再生医療」とは?
ケガをして傷がふさがる、傷跡が少しづつ薄くなる・・
当たり前のようですが、実はそこには細胞のチカラが働いています。
それはあなたの身体の細胞が、
弱ったところを修復するために皮膚になろう骨になろうとしているのです。
その細胞のチカラを最大限に引き出して治療を行うことを
「再生医療」と呼びます。
リペアセルクリニック大阪院の特長
当クリニックは、 疾患・ 免疫・美容という分野すべてで自己細胞を用いた 最先端の医療を行うことができる国内でも珍しい部類の厚生労働省への届出が受理された医療機関です。
CPC(細胞培養加工施設)の高い技術により、 冷凍しない方法で幹細胞を投与できるので高い生存率を実現。ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないです。
大阪院はカフェのような落ち着いた雰囲気で治療を受けていただけるくつろぎの空間をご用意しております。
- 2億個の細胞を
投与可能※但し適応による - 高い安全性(化学薬品不使用)
- 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC - くつろぎの
空間

厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に提出し受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-
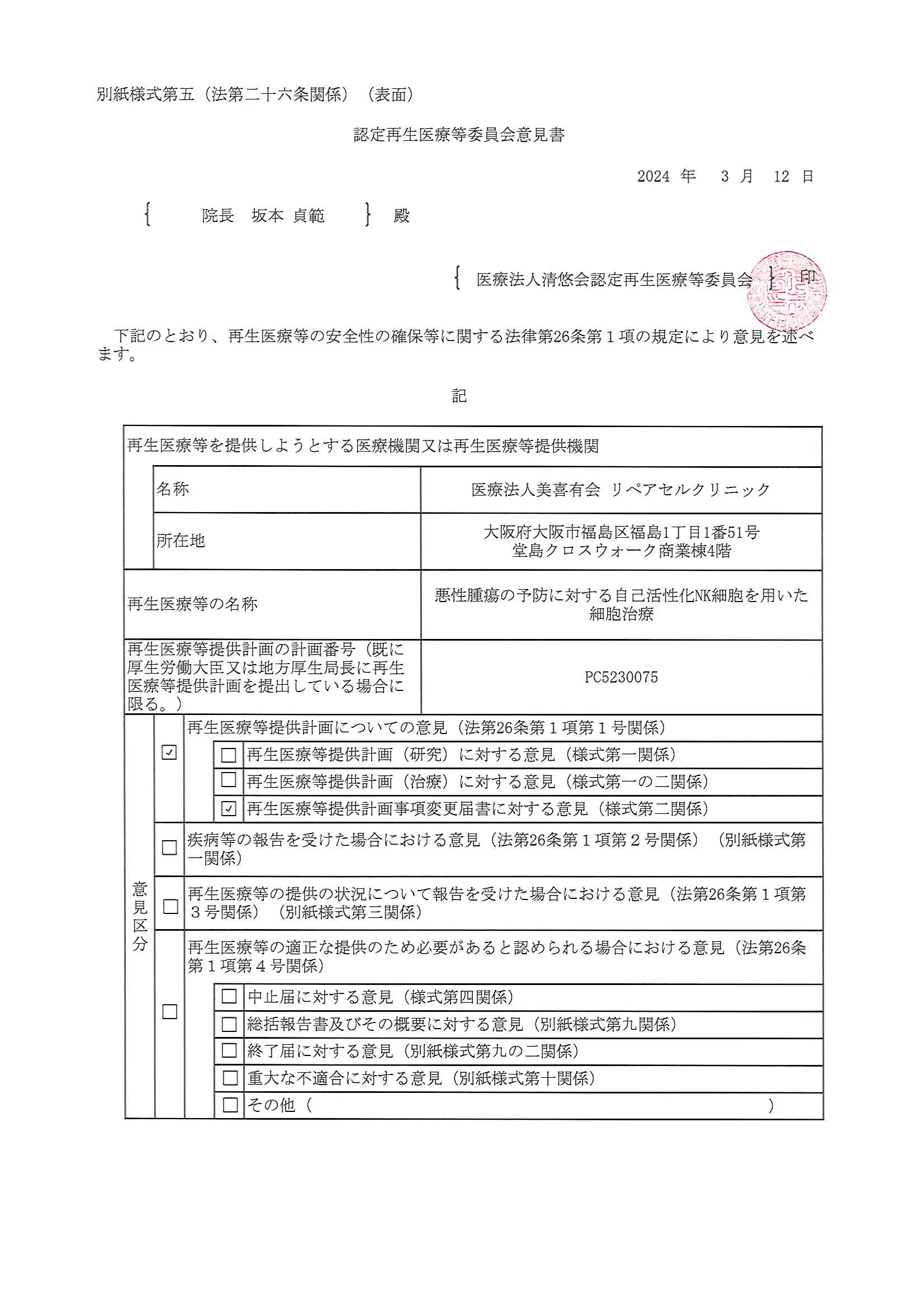
悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-
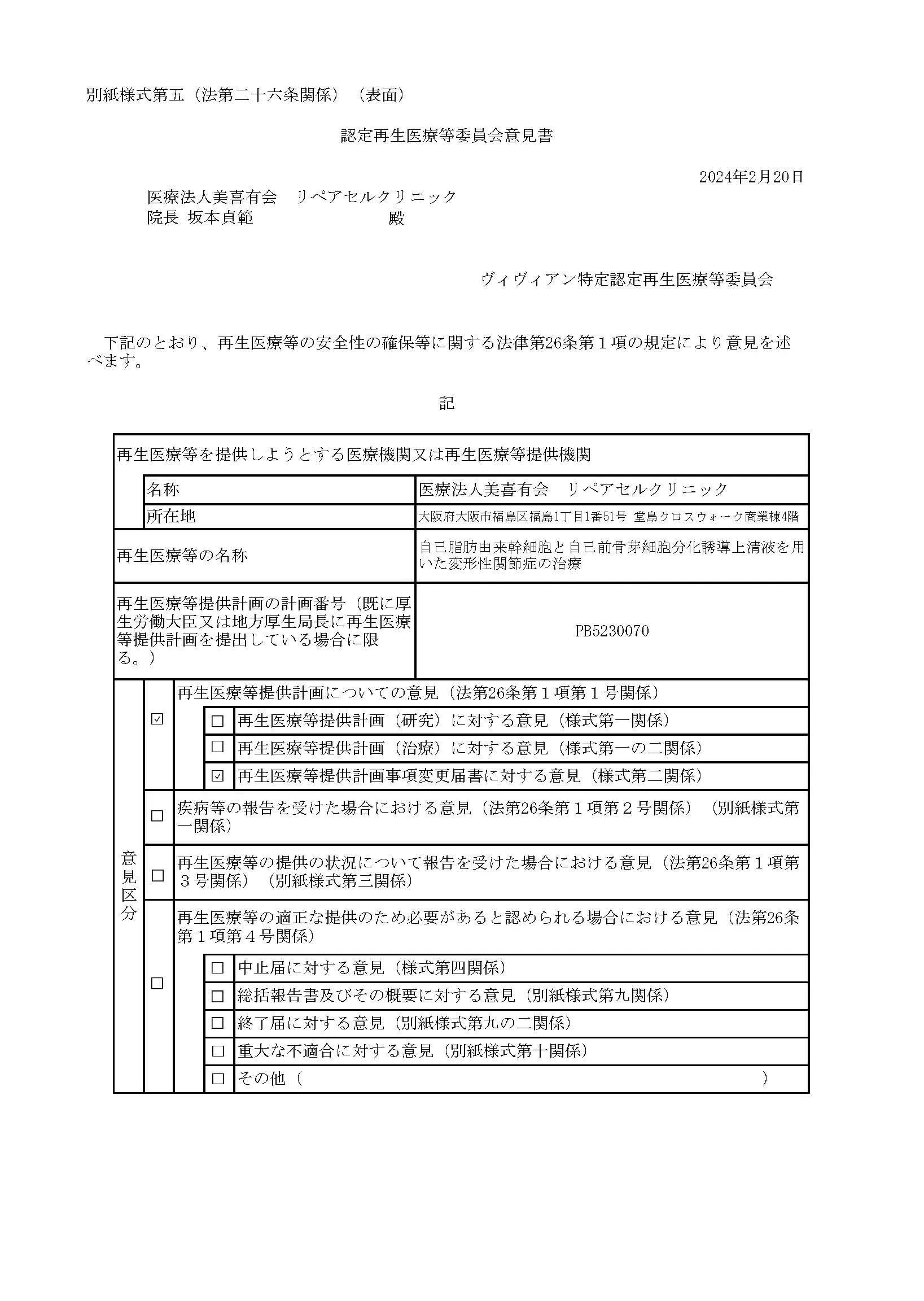
自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療





















これによりまだ国内では認可の少ない、自己の幹細胞を点滴で体内に巡らせ内臓などを再生させる治療、「変形性関節症」などの再生医療および、PRP(多血小板血漿)の関節内投与、さらにPRPや幹細胞を用いた肌の再生を、再生医療等安全確保法のもと、自由診療にて提供できるようになりました。自己の幹細胞を用いる再生医療は、厚生労働省が認めた特定認定再生医療等委員会において、治療の妥当性・安全性・医師体制・細胞加工管理体制など厳しく審査を行い、適切と認められる事ではじめて厚生労働省に治療計画を提出することができ、そこで受理され番号を付与されて、ようやく治療を行うことが可能となります。
坂本理事長のブログ
藤間医師のブログ
スタッフブログ
トピックス
-
- 再生治療
- 免疫細胞療法
- その他
健康診断や体調不良で「低カリウム血症」と指摘され、「ちゃんと治るのか」「再発しないだろうか」と不安を感じている方も多いのではないでしょうか。 原因がわからないまま症状が続くと、「このまま体調が戻らないのでは」と心配になってしまうのも自然なことです。 結論として、低カリウム血症は多くの場合、原因を取り除いて適切に治療すれば改善できる病気とされています。 一時的な下痢や嘔吐などで起こったケースは比較的早く回復する一方、ホルモン異常や慢性疾患が背景にあるケースは繰り返しやすいため、原因を特定したうえで対処することが重要です。 本記事では、低カリウム血症が治るかどうか、改善しやすいケースと再発しやすいケース、治療方法、再発予防、放置リスク、近年研究が進む再生医療まで詳しく解説します。 原因に応じた対処を知ることで、回復と再発防止を両立できます。 なお、低カリウム血症の背景に糖尿病・腎機能障害・内分泌疾患などの慢性疾患がある場合は、近年再生医療が補完的な選択肢の一つとして注目されています。 再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した組織や臓器の修復、自己治癒力の向上を目指す治療法です。 リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。 慢性疾患からの機能回復を目指した実際の症例については、以下の動画でご紹介しています。 https://www.youtube.com/watch?v=5BiddmmJzYo 【こんな方は再生医療をご検討ください】 慢性疾患(糖尿病・腎機能障害など)で長期治療を続けている 電解質異常を繰り返している 標準治療だけでは体調が安定しない 手術や入院が難しく身体への負担を抑えたい 補完的な選択肢として最新の治療を検討したい 再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ 低カリウム血症は治るのか 結論として、低カリウム血症は多くの場合、原因を取り除けば治る病気とされています。 軽症で一時的なケースであれば、食事の見直しやカリウム補給で短期間に改善することが多く、過度に心配する必要はありません。 ただし、原因によって治療の難易度や経過は大きく変わります。 タイプ 回復の見通し 一時的な低カリウム血症 原因を取り除けば数日〜数週間で改善することが多い 下痢・嘔吐・大量発汗など 薬剤による低カリウム血症 薬の種類変更や用量調整で改善するケースが多い ただし基礎疾患の治療継続が必要 内分泌疾患が原因 原疾患の治療に時間がかかる 適切な治療で長期的な改善は可能 遺伝性の電解質異常 完治は難しいが、生涯にわたる管理で症状をコントロール可能 慢性疾患(腎機能障害など) 背景にある疾患の管理を継続することで安定化を図る 「治る」と一括りに語れるものではなく、原因によって治療の戦略が変わるのが低カリウム血症の特徴です。 そのため、まずは医療機関で原因を特定し、自分のケースがどのタイプに該当するかを把握することが、回復への第一歩となります。 一時的な低カリウム血症は改善しやすい 一時的な低カリウム血症は、適切に対応すれば比較的早く改善できるケースが多いとされています。 下痢・嘔吐・大量発汗・一時的な食事の偏りなど、誘因がはっきりしている場合は、原因を取り除き、カリウムを補給することで数日〜数週間で正常値に戻ります。 一時的な原因 改善のポイント 急性胃腸炎・嘔吐下痢 脱水とともにカリウムを失っている 水分・電解質補給で改善 夏場の大量発汗 こまめな水分・ミネラル補給 過度な運動と発汗のバランスに注意 短期間の食事制限 バランスの取れた食事再開でカリウム値が回復 下剤の一時的使用 使用中止と水分補給で速やかに改善 過呼吸によるアルカローシス 呼吸を整えることで一時的な細胞内移動が解消 これらのケースでは、医療機関でカリウム値を確認しながら、食事や水分摂取の見直しと必要に応じたカリウム製剤の投与で改善することが期待できます。 ただし、自己判断でサプリメントを大量摂取すると、逆に高カリウム血症を起こすリスクもあるため、必ず医療機関で適切な治療を受けることが大切です。 治りにくい・再発しやすいケース 一方で、治りにくい・再発しやすいケースもあります。 原因が一過性ではなく、ホルモン異常・慢性疾患・薬剤の継続使用など、根本原因が持続するケースでは、何度も低カリウム血症を繰り返すことになります。 ホルモン異常(原発性アルドステロン症など) 薬剤や慢性疾患の影響 ここでは、繰り返しやすい代表的な2つのケースについて詳しく解説します。 ホルモン異常(原発性アルドステロン症など) ホルモン異常が原因の低カリウム血症は、原疾患を治療しない限り繰り返しやすいタイプです。 代表的なものに、副腎のアルドステロンというホルモンが過剰に分泌される「原発性アルドステロン症」があります。 アルドステロンは、ナトリウムを体内に保ち、カリウムを尿として排出する働きがあるため、過剰になると慢性的にカリウムが体外へ失われ、低カリウム血症と高血圧を同時に引き起こします。 また、副腎皮質ホルモンの過剰分泌が続く「クッシング症候群」や、特定のホルモン産生腫瘍も同様にカリウム喪失を引き起こすことがあります。 これらの内分泌疾患は、診断には専門的なホルモン検査やCT・MRIなどの画像検査が必要で、治療も内服薬・外科的手術・専門的な管理が組み合わされます。 治療には時間がかかりますが、原疾患を適切に管理することでカリウム値の安定化が期待できるとされています。 「カリウムが繰り返し低くなる」「血圧も高い」という方は、内分泌内科への相談を検討しましょう。 薬剤や慢性疾患の影響 薬剤や慢性疾患の影響による低カリウム血症も、原因が継続する限り再発しやすいケースです。 代表的な原因薬剤として、高血圧治療で使われる利尿薬(フロセミド、サイアザイド系など)、ステロイド薬、一部の漢方薬(甘草を含むもの)、β刺激薬などがあります。 また、慢性的な腎機能障害、糖尿病(特にケトアシドーシスなどの急性合併症時)、長期的な下剤の使用、慢性下痢などもカリウムを失いやすい状態です。 これらのケースでは、薬剤の種類変更や用量調整、原疾患の管理によって低カリウム血症をコントロールします。 たとえば、利尿薬による低カリウム血症であれば、カリウム保持性利尿薬への変更やカリウム製剤の併用などが選択されることがあります。 大切なのは、「自己判断で薬を中断しない」「処方医と相談して調整する」ことです。 慢性疾患を抱えながら低カリウム血症を繰り返している方は、定期的な血液検査と主治医との連携が回復・安定化のカギとなります。 低カリウム血症の治療方法 低カリウム血症の治療は、症状の重さと原因に応じて段階的に行われます。 軽症ではカリウム補給と原因の改善で対応し、重症では入院でのモニタリングと点滴が必要となるケースもあります。 治療法 内容 食事によるカリウム補給 バナナ・ほうれん草・アボカド・芋類・豆類などカリウムを多く含む食品の摂取 経口カリウム製剤 医師の処方により錠剤・粉末を服用 軽〜中等度のケースに使用 点滴によるカリウム補給 中等度〜重症のケースで静脈内投与 急速投与は不整脈リスクがあるため慎重に行う 原因薬剤の調整 利尿薬・下剤・甘草を含む漢方薬などの見直し カリウム保持性利尿薬への変更も検討 原因疾患の治療 原発性アルドステロン症・クッシング症候群など内分泌疾患の治療 糖尿病・腎機能障害の管理 マグネシウム補正 マグネシウム不足を併発しているケースでは同時に補正 心電図モニタリング 重症例では心電図で経過を慎重に観察 入院加療(必要時) 重度や合併症リスクが高い場合は入院でのモニタリングと点滴 治療は「原因に応じた対処」「カリウム補正の速度・量の調整」「再発防止策」の3つの観点から進められます。 カリウムは過剰になると逆に高カリウム血症で不整脈などを起こす危険があるため、必ず医師の指導のもとで治療を受けることが大切です。 再発を防ぐためにできること 再発を防ぐためにできることは、原因に応じた対策を継続することと、定期的な血液検査で経過を確認することの2つが軸となります。 対策 具体的な内容 バランスの取れた食事 野菜・果物・豆類・芋類などからカリウムを継続的に摂取 水分・電解質の補給 こまめな水分補給 大量発汗時はミネラルも補給 薬の管理 利尿薬・下剤・漢方薬を自己判断で増減しない 処方医と相談 下痢・嘔吐への早期対応 経口補水液の活用 長引く場合は早めに受診 過度なダイエット・絶食を避ける 栄養バランスの偏りを避ける 必要なカロリーとミネラルを確保 アルコール摂取の見直し 過度な飲酒は栄養不足や下痢を招く 節度ある飲酒を心がける 定期検査の継続 慢性疾患を抱えている方は血液検査でカリウム値を定期的に確認 原疾患の管理 糖尿病・腎機能障害・内分泌疾患などの治療を継続 「症状が落ち着いたら通院をやめる」のではなく「定期的に血液検査を受け続ける」ことが、再発予防の最大のポイントです。 慢性疾患の管理が安定すれば、低カリウム血症の再発も大きく減らすことができます。 放置するとどうなる? 低カリウム血症を放置すると、不整脈・筋力低下の悪化・呼吸障害・麻痺など命に関わる症状に進行する可能性があります。 軽症のうちは「ちょっとだるい程度」で済んでいても、徐々にカリウム値が下がっていくと急激に重症化することがあるため、油断は禁物です。 放置によるリスク 概要 不整脈の悪化 脈の乱れ・心房細動・心室性不整脈 重篤な場合は心停止のリスク 筋力低下の進行 立てない・歩けないなど日常生活への影響 呼吸筋の麻痺 呼吸が浅く弱くなる 重篤な場合は人工呼吸器が必要 麻痺性イレウス 腸の動きが止まり激しい便秘・腹部膨満 横紋筋融解症 筋肉が崩壊し、腎機能にも悪影響を及ぼす 基礎疾患の悪化 糖尿病・腎機能障害・心疾患などの管理が困難になる 慢性化のリスク 繰り返し低カリウム血症を起こすことで体への負担が蓄積 「ただの疲れ」「歳のせい」と片付けず、早めに医療機関で原因を確認することが、重症化を防ぐ最大のポイントです。 動悸・極端な脱力・呼吸のしづらさを感じた場合は、ためらわず救急要請を含めた対応を検討してください。 慢性的な体内バランス異常に対する再生医療という選択肢 低カリウム血症の背景に糖尿病・腎機能障害・内分泌疾患などの慢性疾患がある場合、近年は慢性的な体内バランス異常に対する補完的なアプローチとして再生医療が注目されています。 幹細胞を用いた治療は、損傷した臓器(膵臓・腎臓など)や血管の修復、自己治癒力の向上を目指すアプローチとして研究が進められています。 再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、組織の修復や機能の維持をサポートする治療法です。 手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。 治療法 特徴 自己脂肪由来幹細胞治療 患者自身の脂肪から採取した幹細胞を培養し投与 拒絶反応のリスクが低く安全性が高い PRP(多血小板血漿)療法 血液中の血小板を濃縮し損傷部位に注入 成長因子が組織修復をサポート 分化誘導による次世代再生医療 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。 冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。 低カリウム血症そのものを再生医療で治療するわけではなく、背景にある糖尿病や慢性疾患のサポートとして検討される領域です。 標準治療を継続することが大前提であり、補完的な選択肢として関心がある方は、専門医療機関で十分な説明を受けたうえで検討することが重要となります。 慢性疾患の「治る・治らない」については、以下の記事も参考にしてください。 まとめ|原因に応じた対処で低カリウム血症は改善できる 低カリウム血症は、多くの場合、原因を取り除いて適切に治療すれば改善できる病気です。 下痢・嘔吐・大量発汗・短期間の食事制限など一時的な原因で起こったケースは、カリウム補給と原因の改善で短期間に回復することが期待できます。 一方、原発性アルドステロン症やクッシング症候群などのホルモン異常、利尿薬・下剤・甘草を含む漢方薬の継続使用、糖尿病や腎機能障害などの慢性疾患が背景にあるケースは、原因が持続するため再発しやすい傾向にあります。 これらのケースでは、原疾患の管理と薬剤の調整、定期的な血液検査の継続が、再発防止と回復のカギとなります。 放置すると不整脈・呼吸障害・麻痺など命に関わる症状を引き起こす可能性があるため、軽い症状でも放置せず、早めに医療機関で原因を確認することが大切です。 背景に慢性疾患がある場合は、近年補完的な選択肢として再生医療の研究も進められています。 リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。 慢性疾患からの機能回復を目指した実際の症例については、以下の動画でも紹介していますのでご覧ください。 https://www.youtube.com/watch?v=5BiddmmJzYo 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30 -
- 再生治療
- 免疫細胞療法
- その他
「最近、体がだるくて力が入らない」「健康診断でカリウム値の異常を指摘された」と不安を感じている方も多いのではないでしょうか。 手足に力が入りにくい、しびれる、ふくらはぎがつるといった症状から、「もしかして低カリウム血症なのでは」と心配されている方もいらっしゃるかもしれません。 低カリウム血症は、軽症であっても倦怠感や筋力低下などの症状が現れることがあり、重症化すると不整脈や麻痺など命に関わる症状を引き起こす可能性もある重要な状態とされています。 適切に対応すれば改善が見込める一方、原因が複数あるため、症状に気づいた段階で医療機関を受診することが大切です。 本記事では、低カリウム血症の基本、主な症状、重症化したときの状態、原因、受診の目安と検査、治療法、そして近年研究が進む再生医療まで詳しく解説します。 軽い症状でも放置せず、早めに対応するための材料としてぜひ最後まで参考にしてください。 なお、低カリウム血症の背景に糖尿病・腎機能障害などの慢性疾患がある場合、近年は再生医療が補完的な選択肢の一つとして注目されています。 再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した組織や臓器の修復、自己治癒力の向上を目指す治療法です。 リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。 慢性疾患に伴うしびれの改善を目指した実際の症例については、以下の動画でご紹介しています。 https://www.youtube.com/watch?v=KNMHlQW8Ndc 【こんな方は再生医療をご検討ください】 慢性疾患(糖尿病・腎機能障害など)で長期治療を続けている しびれや筋力低下などの症状が続いている 標準治療だけでは改善が見られない 手術や入院が難しく身体への負担を抑えたい 補完的な選択肢として最新の治療を検討したい 再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ 低カリウム血症とは|どんな状態か 低カリウム血症とは、血液中のカリウム濃度が基準値より低くなった状態を指します。 一般的に、血清カリウム値が3.5mEq/L未満になると低カリウム血症と診断されます。 カリウムは、筋肉の収縮・神経の伝達・心臓のリズム維持・血圧調整など、全身の機能を支える重要な電解質です。 そのため、カリウムが不足すると筋肉や神経、心臓の働きに広く影響が現れます。 血清カリウム値の目安 状態 3.5〜5.0mEq/L 正常範囲 3.0〜3.4mEq/L 軽度の低カリウム血症 軽い倦怠感・筋力低下が出ることがある 2.5〜2.9mEq/L 中等度の低カリウム血症 明確な脱力感・筋肉症状が現れる 2.5mEq/L未満 重度の低カリウム血症 不整脈や麻痺など重篤な症状のリスク カリウムは食事や薬の影響を受けやすい電解質のため、誰にでも起こり得る状態です。 軽症のうちに気づいて対応すれば改善しやすい一方で、重症化すると入院治療が必要になるケースもあるため、早めの対応が重要となります。 低カリウム血症の主な症状 低カリウム血症の主な症状は、軽度では「なんとなくだるい」程度のものから、重症では命に関わるものまで幅広く現れます。 初期症状は、加齢や疲労と勘違いされやすいため、見逃さないことが大切です。 全身のだるさ・疲れやすさ 筋力低下・脱力感 ここでは、特に気づきやすい2つの代表的な症状について詳しく解説します。 全身のだるさ・疲れやすさ 全身のだるさや疲れやすさは、低カリウム血症で最初に現れやすい症状の一つです。 「最近やけに疲れる」「朝起きてもしんどい」「動くのがおっくう」といった感覚が続き、休んでも回復しにくいのが特徴とされています。 カリウムは細胞内のエネルギー代謝に関わっており、不足すると筋肉や神経のエネルギー効率が低下し、全身の疲労感として現れます。 また、便秘や食欲不振、軽い吐き気を伴うこともあり、「胃腸の不調」と思って見逃されるケースも少なくありません。 これらの症状は、加齢・睡眠不足・ストレスでも起こり得るため、自己判断で「気のせい」と片付けてしまいがちです。 しかし、利尿薬を服用中、下痢・嘔吐が続いた、極端な食事制限をしているなどの心当たりがある場合は、低カリウム血症の可能性も視野に入れて医療機関で相談しましょう。 筋力低下・脱力感 筋力低下や脱力感は、低カリウム血症のより明確なサインとされています。 「階段の上り下りで足に力が入らない」「ペットボトルのキャップが開けにくい」「立ち上がるときに踏ん張れない」といった、日常動作に支障が出る場合は注意が必要です。 また、ふくらはぎや太ももの筋肉がつる(こむら返り)、まぶたがピクつく、手足のしびれといった症状も、神経・筋肉の電気的な活動が乱れることで起こると考えられています。 カリウムが足りないと、筋肉が正常に収縮・弛緩できず、力の入りにくさやけいれんが起こりやすくなります。 とくに、利尿薬の服用中・下痢や嘔吐が続いた・夏場に大量の汗をかいたあとなどに、これらの症状が出た場合は要注意です。 自己判断でサプリメントを飲むのではなく、医療機関で血液検査を受けて原因を確認することが大切です。 重症化するとどうなる? 低カリウム血症が重症化すると、不整脈・麻痺・呼吸障害など命に関わる症状を引き起こす可能性があります。 カリウムは心臓の電気的な活動を支える重要な電解質のため、不足が深刻になると心臓のリズムに直接影響が出ます。 重症化したときの症状 概要 不整脈 脈が飛ぶ・速くなる・遅くなるなど 重篤な場合は心停止のリスクも 弛緩性麻痺 手足が脱力して動かせなくなる 進行すると寝たきり状態になることも 呼吸筋の麻痺 呼吸が浅く弱くなる 重篤な場合は人工呼吸器が必要 麻痺性イレウス 腸の動きが止まり激しい便秘・腹部膨満が出る 横紋筋融解症 筋肉が崩壊し、腎機能にも影響が及ぶ 意識障害 重度の電解質異常に伴い意識レベルが低下 「だるい程度」と軽く見ているうちに、急激に重症化するケースもあるため油断できません。 とくに動悸・胸の違和感・極端な脱力・呼吸のしづらさを感じた場合は、ためらわず救急要請を含めた医療機関への相談が必要です。 低カリウム血症の原因 低カリウム血症の原因は、「カリウムの摂取不足」「体外への過剰な排出」「細胞内へのカリウム移動」の3つに大きく分けられます。 原因によって対応が異なるため、自己判断ではなく医療機関で原因を特定することが大切です。 分類 具体的な原因 摂取不足 極端な食事制限・偏食 長期間の絶食・栄養不良 アルコール依存 消化管からの喪失 下痢・嘔吐が続く 下剤の乱用 胃腸炎・ノロウイルスなど 腎臓からの喪失 利尿薬(フロセミドなど)の使用 原発性アルドステロン症 クッシング症候群 糖尿病性ケトアシドーシス 皮膚からの喪失 大量の発汗(夏場・運動時・発熱時) 広範囲の熱傷 細胞内への移動 インスリン投与 β刺激薬の使用 アルカローシス(過呼吸など) その他 特定の漢方薬(甘草を含むもの)の長期使用 遺伝性の電解質異常 特に多いのは、利尿薬の服用、下痢・嘔吐の継続、極端な食事制限などです。 高血圧で利尿薬を服用中の方、消化器症状が続いている方、ダイエット中の方は、特にカリウム不足に注意が必要となります。 受診の目安と検査方法 受診の目安は、症状の程度や持続期間、誘因の有無によって変わりますが、不安な症状が続く場合は医療機関で血液検査を受けることが安心につながります。 【医療機関の受診を検討すべきサイン】 原因不明のだるさや疲労感が続く 足腰に力が入らない・脱力感がある こむら返りやしびれが頻繁に起こる 動悸・胸の違和感・脈の乱れを感じる 下痢・嘔吐が続いている 利尿薬を服用中で症状が出てきた 健康診断でカリウム値の異常を指摘された 受診先は、内科(かかりつけ医)・腎臓内科・内分泌内科が基本となります。 動悸や胸の症状が強い場合は循環器内科、急激な脱力や呼吸困難がある場合は救急外来へすぐに相談しましょう。 検査方法 内容 血液検査 血清カリウム値・他の電解質(ナトリウム・マグネシウムなど)を測定 尿検査 尿中カリウム濃度を測定し、腎臓からの喪失を評価 心電図検査 不整脈やT波の変化、U波の出現などを評価 ホルモン検査 アルドステロン・コルチゾール値を測定 原発性アルドステロン症などの除外 画像検査(必要時) 副腎の腫瘍などを評価するためのCT・MRI 問診 食事内容・服薬歴・症状の経過などを総合的に評価 血液検査だけでも短時間で診断が可能なため、気になる症状がある場合はためらわず受診しましょう。 「ただの疲れ」と決めつけず、原因を確認することが、重症化を防ぐ最大のポイントです。 低カリウム血症の治療法 低カリウム血症の治療は、症状の重さと原因に応じて段階的に行われます。 軽症であればカリウム補給と原因の改善で十分なケースもあり、重症であれば点滴での緊急対応が必要となります。 治療法 内容 食事によるカリウム補給 バナナ・ほうれん草・アボカド・芋類・豆類などカリウムを多く含む食品の摂取 経口カリウム製剤 医師の処方によりカリウム錠剤・粉末を服用 軽〜中等度に使用 点滴によるカリウム補給 中等度〜重症の場合に静脈内投与 急速投与は不整脈リスクがあるため慎重に行う 原因薬剤の調整 利尿薬・下剤・甘草を含む漢方薬などの見直し 必要に応じてカリウム保持性利尿薬への変更 原因疾患の治療 原発性アルドステロン症・クッシング症候群など内分泌疾患の治療 糖尿病・腎機能障害の管理 マグネシウム補正 マグネシウム不足を併発しているケースでは補正が必要 心電図モニタリング 重症例では心電図で経過を慎重に観察 「自己判断でサプリメントを摂取しない」「処方薬を勝手に中止しない」ことが重要です。 カリウムは過剰になると逆に高カリウム血症を引き起こし、こちらも不整脈などの危険があるため、必ず医師の指導のもとで調整します。 慢性的な疲労や倦怠感に関する詳しい情報は、以下の記事も参考にしてください。 慢性的な電解質異常に対する再生医療という選択肢 低カリウム血症の背景に糖尿病・腎機能障害などの慢性疾患がある場合、近年は慢性的な電解質異常に対する補完的なアプローチとして再生医療が注目されています。 幹細胞を用いた治療は、損傷した臓器(膵臓・腎臓など)や血管の修復、自己治癒力の向上を目指すアプローチとして研究が進められています。 再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、組織の修復や機能の維持をサポートする治療法です。 手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。 治療法 特徴 自己脂肪由来幹細胞治療 患者自身の脂肪から採取した幹細胞を培養し投与 拒絶反応のリスクが低く安全性が高い PRP(多血小板血漿)療法 血液中の血小板を濃縮し損傷部位に注入 成長因子が組織修復をサポート 分化誘導による次世代再生医療 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。 冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。 低カリウム血症そのものへの治療としてではなく、背景にある糖尿病や慢性疾患のサポートとして再生医療が研究・検討されている領域です。 標準治療を継続することが大前提であり、補完的な選択肢として関心がある方は、専門医療機関で十分な説明を受けたうえで検討することが重要となります。 関連情報は以下のページも参考にしてください。 まとめ|だるさや脱力感は早めに対処を 低カリウム血症は、血液中のカリウム濃度が低下することで筋肉・神経・心臓の働きに影響が出る状態で、軽度のだるさから重症の不整脈まで幅広い症状を引き起こします。 初期症状は「全身のだるさ」「疲れやすさ」「筋力低下」「脱力感」「こむら返り」「しびれ」などで、加齢や疲労と勘違いされやすい点に注意が必要です。 重症化すると、不整脈・弛緩性麻痺・呼吸筋麻痺・麻痺性イレウス・横紋筋融解症など、命に関わる症状を引き起こす可能性があるため、早めの対応が重要となります。 原因は摂取不足・消化管や腎臓からの喪失・大量発汗・細胞内への移動・薬剤(利尿薬・下剤・甘草を含む漢方薬)など多岐にわたるため、自己判断せず医療機関で原因を特定しましょう。 診断は血液検査でスムーズに行えるため、不安な症状がある場合は内科・腎臓内科・内分泌内科などへの受診を検討してください。 治療は食事によるカリウム補給、経口カリウム製剤、点滴、原因薬剤の調整、原因疾患の治療など、症状や原因に応じて段階的に行われます。 背景に糖尿病や腎機能障害などの慢性疾患がある場合は、近年補完的な選択肢として再生医療の研究も進められています。 リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。 慢性疾患に伴うしびれの改善を目指した実際の症例については、以下の動画でも紹介していますのでご覧ください。 https://www.youtube.com/watch?v=KNMHlQW8Ndc 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30 -
- 再生治療
- その他
「ALS(筋萎縮性側索硬化症)の原因は食べ物と関係があるのでは」と、毎日の食事に不安を感じている方も多いのではないでしょうか。 ご自身やご家族のためにと情報を集めるほど、「これを食べていたから?」と疑念が深まり、食事を制限しすぎてしまうケースもあります。 結論として、現時点で特定の食べ物がALSの直接的な原因と断定された科学的根拠はないとされています。 ALSは多くの要因が複雑に関係する多因子性の疾患であり、食べ物だけで発症が決まるわけではありません。 本記事では、ALSの原因解明状況、食べ物との関係、考えられている要因、食事で予防できるのか、似た症状の病気、受診の目安、近年研究が進む再生医療まで詳しく解説します。 過度に食事を恐れることなく、正しい知識をもとに冷静に判断するための材料としてぜひ最後まで参考にしてください。 なお、ALSをはじめとする神経変性疾患に対する根治療法は現時点では確立されていませんが、近年は再生医療が研究・臨床研究の対象として注目されています。 再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した組織や神経の修復、自己治癒力の向上を目指す治療法です。 リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。 神経機能の改善を目指した実際の症例については、以下の動画でご紹介しています。 https://www.youtube.com/watch?v=wUkfKfU7Jsc 【こんな方は再生医療をご検討ください】 神経や運動機能の症状で悩んでいる 標準治療やリハビリだけでは改善が見られない 手術や入院が難しく身体への負担を抑えたい 進行性の症状に対して補完的な選択肢を検討したい 最新の治療研究について情報収集をしている 再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ ALSの原因は解明されているのか ALS(筋萎縮性側索硬化症)の原因は、現時点で完全には解明されていません。 長年にわたる世界中の研究により、いくつかのメカニズムが指摘されていますが、「これさえ避ければ発症を防げる」という単一の原因は特定されていない状況です。 ALSは、運動神経が選択的に障害されていく進行性の神経変性疾患で、複数の要因が組み合わさって発症すると考えられています。 指摘されているメカニズム 概要 遺伝的素因 特定の遺伝子変異(SOD1、TDP-43、FUSなど)が一部の家族性ALSで関与 グルタミン酸の過剰活性 神経伝達物質のバランス異常により神経細胞が傷害される可能性 酸化ストレス 活性酸素による神経細胞へのダメージが関与する可能性 タンパク質の異常蓄積 神経細胞内に異常なタンパク質が蓄積し、機能を損なう 神経炎症 中枢神経系での慢性炎症が運動神経の障害を促進する可能性 環境要因 特定の重金属・農薬・環境化学物質との関連が議論されている 大部分のALSは「孤発性ALS」と呼ばれ、家族歴がないのに発症するケースとされています。 家族性ALSは全体の約5〜10%程度とされ、残りの大多数は明確な遺伝的背景がないまま発症するため、原因解明はいまだ研究が続いている領域です。 ALSと食べ物の関係はあるのか 結論として、現時点で特定の食べ物がALSの直接的な原因と断定された科学的根拠は確立されていません。 つまり、「これを食べていたからALSになった」「これを避ければALSを防げる」と言える食品は存在しないのが現状です。 一方で、一部の研究では「食生活全体のパターン」とALSのリスクとの関連が議論されています。 研究で議論されている観点 概要 抗酸化物質の摂取 野菜・果物・ビタミンEなどの摂取とALSリスク低下の関連が一部で報告 不飽和脂肪酸の摂取 魚介類などに含まれるオメガ3脂肪酸との関連が議論されている 特定の環境性アミノ酸 BMAA(β-メチルアミノアラニン)などの非タンパク質アミノ酸との関連が議論されている地域がある グルタミン酸の過剰摂取 神経の過剰興奮との関連が指摘されることがあるが、食事レベルでの直接的因果は明確でない 栄養不足・低栄養 体重減少が予後に影響することが報告されており、栄養管理は重要 これらの研究は、あくまで「関連の可能性」を示すものであり、因果関係を証明したものではありません。 「特定の食品を避ければ予防できる」「特定の食品を摂れば治せる」といった情報には注意し、信頼できる情報源を参照することが大切です。 考えられているALSの主な原因 考えられているALSの主な原因は、単一ではなく複数の要因が組み合わさる「多因子性」のものとされています。 遺伝的要因と環境・生活習慣要因が、それぞれの体質と相互に影響しあって発症に関わると考えられています。 遺伝的要因 環境・生活習慣要因 ここでは、研究で議論されている2つの主要因について詳しく解説します。 遺伝的要因 遺伝的要因は、ALSの一部に明確に関与していることがわかっています。 家族の中に複数のALS患者がいる「家族性ALS」は全体の約5〜10%とされ、SOD1遺伝子・TDP-43・FUS・C9orf72などの遺伝子変異が関連していることが報告されています。 家族性ALSでは、これらの遺伝子変異が神経細胞の機能やタンパク質処理に影響を与え、運動神経の変性を進めると考えられています。 ただし、家族にALSの方がいたとしても、必ず発症するわけではなく、遺伝子をもつ人すべてが発症するわけでもありません。 また、孤発性ALS(家族歴のないケース)の方が圧倒的に多く、こうしたケースでは特定の遺伝子だけでは説明できないと考えられています。 家族歴に不安がある方は、自己判断ではなく神経内科や遺伝カウンセラーへの相談を検討するのが安心です。 環境・生活習慣要因 環境・生活習慣要因も、ALS発症との関連が研究で議論されているテーマです。 これまでに指摘されている要因としては、特定の重金属(鉛など)への長期的な曝露、農薬・有機溶剤などの化学物質、頭部外傷の繰り返し、激しい運動・喫煙などがあります。 たとえば、繰り返しの頭部外傷を受けやすい職業やスポーツとの関連が一部で指摘されており、近年は神経炎症との関連も研究テーマになっています。 また、加齢そのものも大きな要因とされ、50〜70代での発症が多いことから、長年にわたる神経細胞へのダメージの蓄積が関係している可能性が議論されています。 ただし、これらは「リスクを高める可能性が指摘されている」段階であり、すべての人に当てはまるわけではありません。 「これに該当するから必ず発症する」とは限らず、逆に「これに該当しないから絶対に発症しない」とも言えない点が、多因子性疾患の難しさです。 食事で予防できるのか 現時点で、食事だけでALSを完全に予防する方法は確立されていません。 「○○を食べれば防げる」「○○を避ければ大丈夫」という情報は、根拠が不明確なものも多いため、過度に信じすぎないことが大切です。 食事面で意識したいポイント 具体例 バランスの取れた食事 野菜・果物・魚・肉・大豆製品などを偏りなく摂取する 抗酸化物質を含む食品 緑黄色野菜・果物・ナッツ・ビタミンEを含む食品 良質な脂質 青魚に含まれるオメガ3脂肪酸 植物油(オリーブ油など) 食物繊維の確保 全粒穀物・豆類・野菜・海藻類 過剰摂取を避けたい食品 過度の塩分・飽和脂肪酸・加工食品・大量飲酒 十分な水分摂取 こまめな水分補給で全身の代謝をサポート 体重・栄養状態の維持 急激な体重減少を避け、必要なカロリーをしっかり摂る これらはALSに限らず、生活習慣病・心血管疾患・脳血管疾患の予防に共通する基本でもあります。 食事に加えて、適度な運動・十分な睡眠・禁煙・節度ある飲酒・ストレス管理を組み合わせることで、全身の健康を維持しやすくなります。 「ALSを完璧に防ぐ食事」を追い求めるよりも、「健康的な生活習慣を続ける」視点が現実的なアプローチです。 ALSと似た症状の病気 ALSと似た症状を示す病気はいくつもあり、症状だけで自己判断するのは危険です。 むしろ、似た症状の中には治療可能な疾患も含まれているため、専門医による鑑別診断が重要となります。 疾患 特徴とALSとの違い 頚椎症性脊髄症 頚椎の変形による神経圧迫 画像検査で見分けがつきやすい 末梢神経障害 糖尿病・栄養不足などで起こる 感覚異常を伴うことが多い 重症筋無力症 日内変動(夕方悪化など)が特徴 休むと改善する 多発性筋炎・皮膚筋炎 筋肉自体の炎症で筋力低下 炎症マーカーや皮膚症状で見分ける 脊髄小脳変性症 小脳の変性による運動失調 ふらつき・体幹のバランス障害が中心 多系統萎縮症 複数の神経系が障害される 自律神経症状を伴うことが多い 脳血管障害 脳梗塞・脳出血による麻痺 急性発症で経過が異なる 「症状からALSと決めつけない」「自己判断で経過観察を続けない」ことが大切です。 専門の神経内科医による問診・診察・検査で、複数の疾患を慎重に鑑別したうえで診断が下されます。 体幹のふらつきなど神経変性疾患に関する詳しい情報は、以下の記事も参考にしてください。 受診の目安と検査方法 受診の目安は、原因のはっきりしない筋力低下や違和感が数週間〜数カ月以上続く場合や、徐々に進行している場合です。 不安を一人で抱え込まず、神経内科で適切な評価を受けることが、安心と早期対応につながります。 【神経内科の受診を検討すべきサイン】 手や指の細かい動作がしづらい状態が続く つまずきやすい・階段が上りにくい状態が続く 片側の手足の力が抜けるような感覚がある 筋肉が痩せてきた、ピクつきが続く 話しづらさ・飲み込みにくさが出てきた 食欲は変わらないのに体重が減ってきた 家族から「動きが変わった」と指摘された 受診先は、神経内科(脳神経内科)が基本となります。 検査方法 内容 問診・神経学的診察 症状の経過・筋力・反射・感覚を総合的に評価 針筋電図(EMG) 筋肉の電気活動を評価 運動神経疾患の診断で重要 神経伝導検査 末梢神経の伝わり方を測定 末梢神経障害との鑑別に有用 頭部・脊髄MRI 頚椎症や脳血管障害など他疾患の除外 血液検査 炎症・代謝異常・甲状腺機能などを評価 遺伝子検査(必要時) 家族性ALSや他の遺伝性疾患を評価 これらの検査を組み合わせて、他疾患を除外しながらALSの診断がなされます。 診断には時間がかかることもありますが、丁寧に鑑別することが患者さまの利益につながります。 神経変性疾患に対する再生医療という選択肢 近年、神経変性疾患に対する再生医療が、進行性神経疾患に対する研究・臨床研究のテーマとして注目されています。 幹細胞を用いた治療は、損傷した神経や血管の修復、神経保護作用、自己治癒力のサポートを目指すアプローチとして期待されています。 ALSをはじめとする神経変性疾患に対する再生医療は、現時点で根治を保証するものではなく、研究段階・補完的な選択肢として検討が進められている領域です。 標準治療を継続しながら、最新の治療研究を理解しておくことが、長期的な選択肢を広げることにつながります。 治療法 特徴 自己脂肪由来幹細胞治療 患者自身の脂肪から採取した幹細胞を培養し投与 拒絶反応のリスクが低く安全性が高い PRP(多血小板血漿)療法 血液中の血小板を濃縮し損傷部位に注入 成長因子が組織修復をサポート 分化誘導による次世代再生医療 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。 冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。 ALSをはじめとする神経疾患では、まずは神経内科での標準治療と難病支援を軸とすることが大前提です。 そのうえで、補完的な選択肢として再生医療に関心がある方は、専門医療機関で十分な説明を受けたうえで検討することが重要です。 関連情報は以下のページも参考にしてください。 まとめ|食べ物だけで原因は決まらない ALS(筋萎縮性側索硬化症)の原因は、現時点で完全には解明されておらず、特定の食べ物が直接的な原因と断定された科学的根拠はありません。 遺伝的要因・酸化ストレス・タンパク質の異常蓄積・神経炎症・環境要因など、複数の要因が組み合わさる多因子性疾患であると考えられています。 食事との関係については、抗酸化物質や不飽和脂肪酸の摂取とリスクの関連が一部で議論されているものの、いずれも因果関係を証明したものではありません。 「特定の食品を避ければ予防できる」「特定の食品を摂れば治せる」といった情報は、過度に信じすぎないことが大切です。 食事面では、バランスの取れた食事、抗酸化物質を含む野菜・果物、魚介類のオメガ3脂肪酸、適切な水分補給、過剰な塩分・飽和脂肪酸・加工食品の摂取を控えるなど、生活習慣病予防と共通する基本を意識しましょう。 不安な症状が続く場合は、神経内科を受診し、問診・神経学的診察・筋電図・神経伝導検査・MRI・血液検査などを組み合わせた鑑別診断を受けることが重要です。 近年は、進行性神経疾患に対する再生医療の研究も進められており、補完的な選択肢として注目されています。 リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。 神経機能の改善を目指した実際の症例については、以下の動画でも紹介していますのでご覧ください。 https://www.youtube.com/watch?v=wUkfKfU7Jsc 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30 -
- 再生治療
- その他
手足の力が入りにくい、細かい動作がしづらい、話しづらいといった違和感が続き、「もしかしてALS(筋萎縮性側索硬化症)の初期症状では」と不安を感じている方も多いのではないでしょうか。 ご家族の様子の変化に気づき、心配されている方もいらっしゃるかもしれません。 ALSは運動神経が徐々に障害されていく病気で、初期症状は手足の力の入りにくさや動作の違和感から始まることが多いとされています。 ただし、似た症状を示す病気も多いため、自己判断で結論を出すよりも、違和感が続く場合は神経内科を受診することが重要です。 本記事では、ALSの基本、初期症状、見逃されやすいサイン、似た症状の病気、受診の目安と検査、治療の方向性、そして近年研究が進められている再生医療まで詳しく解説します。 過度に恐れすぎず、しかし違和感を見逃さない姿勢が、早期発見・早期対応の鍵となります。 なお、ALSをはじめとする神経変性疾患に対する根治療法は現時点では確立されていませんが、近年は再生医療が研究・臨床研究の対象として注目されています。 再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した組織や神経の修復、自己治癒力の向上を目指す治療法です。 リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。 神経・運動機能の改善を目指した実際の症例については、以下の動画でご紹介しています。 https://www.youtube.com/watch?v=Gq8oW1yTdDI 【こんな方は再生医療をご検討ください】 神経や運動機能の症状で悩んでいる 標準治療やリハビリだけでは改善が見られない 手術や入院が難しく身体への負担を抑えたい 進行性の症状に対して補完的な選択肢を検討したい 最新の治療研究について情報収集をしている 再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ ALSとは|どんな病気か ALS(筋萎縮性側索硬化症)とは、運動神経(運動ニューロン)が徐々に障害され、全身の筋力が低下し筋肉が萎縮していく進行性の神経疾患です。 運動神経のうち、脳から脊髄へつながる「上位運動ニューロン」と、脊髄から筋肉へ命令を伝える「下位運動ニューロン」の両方が障害されるのが特徴とされています。 日本では指定難病とされ、原因はまだ完全には解明されていませんが、遺伝的要因や酸化ストレス、神経細胞内のたんぱく質の異常蓄積など複数の要素が関与していると考えられています。 項目 概要 障害される神経 上位運動ニューロン・下位運動ニューロンの両方 主な症状 筋力低下・筋萎縮・話しづらさ・飲み込みにくさ 保たれる機能 感覚(痛覚・触覚)・視力・聴力・記憶力・知的機能・眼球運動・膀胱直腸機能(初期は保たれることが多い) 発症年齢 中高年(50〜70代)が多いが、若年発症もある 男女比 男性にやや多いとされる 経過 進行性(個人差が大きい) ALSの大きな特徴は、感覚や知的機能などが比較的保たれたまま、運動機能だけが進行性に障害されることです。 この特徴は、似た症状を示す他の病気との見分け方や、診断の手がかりとして重要なポイントになります。 ALSの初期症状 ALSの初期症状は、身体のどの部位から症状が出始めるかによって現れ方が異なります。 大きく分けて、手足から始まる「四肢型」、話しづらさ・飲み込みにくさから始まる「球麻痺型」、呼吸機能の低下から始まる「呼吸筋型」があります。 手や腕の動かしにくさ 足のもつれ・転びやすさ ここでは特に気づかれやすい四肢型の代表的な初期症状を解説します。 手や腕の動かしにくさ 手や腕の動かしにくさは、ALSの初期症状として比較的多く見られるサインです。 具体的には、ボタンがかけにくい、ペットボトルのキャップが開けにくい、箸が使いにくい、ペンが持ちにくい、財布から小銭を取り出しにくいといった「細かい動作」の違和感から始まることが多いとされています。 また、手の特定の筋肉(例えば親指の付け根の筋肉や、手の甲の筋肉)が片側だけ痩せて見える「筋萎縮」も特徴的なサインです。 「最近握力が落ちた」「字を書くのが疲れる」「キーボード入力でミスが増えた」と感じる場合、加齢や疲労として見過ごされやすいですが、症状が片側から始まり徐々に進行する場合は注意が必要です。 ピリピリしたしびれ感(感覚異常)はALSでは通常起こりにくく、「力が入らない」「動かしにくい」という運動の問題が中心となるのが特徴です。 違和感が数週間〜数カ月以上続く場合は、神経内科を受診することが推奨されています。 足のもつれ・転びやすさ 足のもつれや転びやすさも、ALSの代表的な初期症状の一つです。 具体的には、つま先が引っかかってつまずく、階段の上り下りがしにくい、平地でもふらつく、長く歩くと足が重く感じるといったサインが挙げられます。 特に、足首を上げる筋肉(前脛骨筋)が弱くなることで、つま先が下がって引きずるような歩き方(下垂足)になることがあります。 「最近よくつまずく」「靴のつま先がすり減りやすい」と感じる場合は、加齢や運動不足だけでなく筋力低下のサインかもしれません。 また、片側の足から症状が出始め、徐々に反対側へ広がっていくパターンも特徴的とされています。 転倒で大きな怪我をする前に、違和感を感じた段階で医療機関に相談することが大切です。 見逃されやすい初期サイン ALSの初期症状は、加齢・疲労・運動不足によるものと誤解されやすく、見逃されてしまうケースが少なくありません。 違和感が軽く、徐々に進行するため「気のせい」「最近年だから」で済ませてしまいやすい点に注意が必要です。 見逃されやすいサイン 具体例 片側の握力低下 瓶の蓋が開けにくくなった 洗濯物を絞りにくい 手の筋肉のやせ 手の甲・親指の付け根がへこんで見える 筋肉のピクつき(線維束性収縮) 手足や肩などの筋肉がピクピク動く 力を入れていないのに見える 話しづらさ 早口で話しにくい・ろれつが回りにくい 声が小さくなる 飲み込みにくさ 食事中にむせやすくなった 水分でむせる 体重減少 食欲は変わらないのに筋肉が痩せて体重が減る 疲れやすさ 階段や坂道がしんどくなった 少しの動作で疲労感が強い 感情失禁(まれ) 些細なことで笑い出す・泣き出すなど感情のコントロールが難しい これらのサインが片側から徐々に始まり、数週間〜数カ月かけて進行する場合、ALSの可能性を含めた神経内科での精査が望まれます。 早期に診断を受けることで、進行抑制を目的とした治療や生活支援に早く取り組むことができます。 ALSと似た症状の病気 ALSと似た症状を示す病気はいくつもあり、症状だけで自己判断するのは危険です。 むしろ、似た症状の多くはALS以外の治療可能な疾患であるケースもあるため、専門医による鑑別診断が重要となります。 疾患 特徴とALSとの違い 頚椎症性脊髄症・頚椎症性筋萎縮症 頚椎の変形で神経が圧迫される 手の動かしにくさが似るが、画像検査で見分けがつくことが多い 末梢神経障害(ニューロパチー) 糖尿病や栄養不足などで起こる 感覚異常を伴うことが多い点がALSとの違い 重症筋無力症 日内変動(夕方になると悪化など)が特徴 休むと改善する 多発性筋炎・皮膚筋炎 筋肉自体の炎症で筋力低下 炎症マーカーの上昇や皮膚症状で見分ける 脊髄性筋萎縮症(SMA) 遺伝性の運動ニューロン疾患 遺伝子検査で診断される 運動ニューロン症候群(他のタイプ) 下位運動ニューロンのみ障害される疾患などALS以外のタイプもある 脳血管障害 脳梗塞・脳出血による麻痺 急性発症で経過が異なる 「症状からALSと決めつけない」「自己判断で経過観察を続けない」ことが大切です。 専門の神経内科医による問診・診察・検査で、複数の疾患を慎重に鑑別したうえで診断が下されます。 末梢神経の症状に関する詳しい情報は、以下の記事も参考にしてください。 受診の目安と検査方法 受診の目安は、違和感が数週間〜数カ月以上続く場合や、徐々に進行している場合です。 早期に専門医を受診することで、ALSかどうかの鑑別だけでなく、他の治療可能な疾患の早期発見にもつながります。 【神経内科の受診を検討すべきサイン】 手や指の細かい動作がしづらい状態が続く つまずきやすい、階段が上りにくい状態が続く 片側の手足の力が抜けるような感覚がある 筋肉が痩せてきた、ピクつきが続く 話しづらさ・飲み込みにくさが出てきた 食欲は変わらないのに体重が減ってきた 家族から「動きが変わった」と指摘された 受診先は、神経内科(脳神経内科)が基本となります。 整形外科でも初期評価は可能ですが、運動神経疾患が疑われる場合は神経内科への紹介が望まれます。 検査方法 内容 問診・神経学的診察 症状の経過・筋力・反射・感覚などを総合的に評価 針筋電図(EMG) 筋肉に細い針を刺し、神経からの信号を評価 ALSの診断で重要な検査 神経伝導検査 末梢神経の伝わり方を測定 末梢神経障害との鑑別に有用 頭部・脊髄MRI 頚椎症や脳血管障害など他疾患の除外 血液検査 炎症・代謝異常・甲状腺機能などを評価 遺伝子検査(必要時) 家族性ALSや他の遺伝性運動ニューロン疾患を評価 これらの検査を組み合わせて、他疾患を除外しながらALSの診断がなされます。 診断には時間がかかることもありますが、確定診断を急ぐより、丁寧に鑑別することが患者さまの利益につながります。 ALSの治療と進行への向き合い方 現時点で、ALSの治療は進行を緩やかにする薬物療法と、症状に応じた対症療法・リハビリテーション・生活支援が中心となっています。 根本的な治癒を目指す治療法はまだ確立されていませんが、医療・介護の連携によって生活の質を保つ取り組みが進められています。 治療・支援の柱 内容 薬物療法 進行抑制を目的とした薬剤の使用 症状に応じた対症療法薬 リハビリテーション 理学療法・作業療法・言語聴覚療法 機能維持と日常生活動作のサポート 嚥下・栄養管理 飲み込みにくさに応じた食事形態の調整 必要に応じて経管栄養も検討 呼吸ケア 呼吸機能の評価と必要に応じた人工呼吸器の検討 コミュニケーション支援 文字盤・視線入力装置などのコミュニケーションツール 福祉・社会的支援 指定難病の医療費助成 介護保険・身体障害者手帳の活用 心理的サポート ご本人とご家族への心理的支援 患者会などのコミュニティ 「進行を一人で抱え込まない」「医療・介護・社会資源を早期から活用する」ことが、ALSと向き合ううえで重要なポイントです。 診断の段階から多職種で関わるチーム医療が推奨されており、早めに専門医・難病相談支援センターなどに相談することが望まれます。 神経再生を目指す再生医療という選択肢 近年、神経再生を目指す再生医療が、進行性神経疾患に対する研究・臨床研究のテーマとして注目されています。 幹細胞を用いた治療は、損傷した神経や血管の修復、神経保護作用、自己治癒力のサポートを目指すアプローチとして期待されています。 ALSに対する再生医療は、現時点で根治を保証するものではなく、研究段階・補完的な選択肢として検討が進められている領域です。 標準治療を継続しながら、最新の治療研究を理解しておくことが、長期的な選択肢を広げることにつながります。 治療法 特徴 自己脂肪由来幹細胞治療 患者自身の脂肪から採取した幹細胞を培養し投与 拒絶反応のリスクが低く安全性が高い PRP(多血小板血漿)療法 血液中の血小板を濃縮し損傷部位に注入 成長因子が組織修復をサポート 分化誘導による次世代再生医療 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。 冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。 ALSをはじめとする神経疾患では、まずは神経内科での標準治療と難病支援を軸とすることが大前提です。 そのうえで、補完的な選択肢として再生医療に関心がある方は、専門医療機関で十分な説明を受けたうえで検討することが重要です。 関連情報は以下のページも参考にしてください。 まとめ|違和感を見逃さず早めに受診を ALS(筋萎縮性側索硬化症)は、運動神経が徐々に障害される進行性の神経疾患で、初期症状は手足の力の入りにくさや動作の違和感から始まることが多いとされています。 ボタンがかけにくい、つまずきやすい、片側の筋肉が痩せてきた、話しづらさや飲み込みにくさが出てきたなどのサインが続く場合は、神経内科への受診を検討しましょう。 ただし、似た症状を示す病気も多く、頚椎症・末梢神経障害・重症筋無力症など治療可能な疾患のケースもあります。 自己判断ではなく、専門医による問診・神経学的診察・筋電図・神経伝導検査・MRI・血液検査などを組み合わせた鑑別診断を受けることが大切です。 確定診断後は、薬物療法・リハビリテーション・嚥下・呼吸ケア・コミュニケーション支援・福祉制度の活用など、多職種チームでのサポートを早期から取り入れることが、生活の質を保つカギとなります。 近年は、進行性神経疾患に対する再生医療の研究も進められており、補完的な選択肢として注目されています。 リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。 神経・運動機能の改善を目指した実際の症例については、以下の動画でも紹介していますのでご覧ください。 https://www.youtube.com/watch?v=Gq8oW1yTdDI 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30