症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 関節の症例
- 股関節の症例
- 幹細胞治療の症例
人工関節を回避し痛みのない日常へ前進した50代女性の股関節再生治療 「人工関節はもう少し待ちたい。でも、この痛みをなんとかしたい」。こちらの患者様は、5年以上前から右股関節の痛みに悩まされてきた50代の女性です。右変形性股関節症と診断され、治療前の痛みは10段階中6。階段昇降や自転車を漕ぐことさえ困難な状態でしたが、"リペア幹細胞"の投与により、初回投与後わずか1か月で痛みが10段階中3まで軽減しました。さらなる改善にも期待が持てる状況です。 治療前の状態 5年以上前からピラティス中の開脚が難しくなり、整形外科で右変形性股関節症と診断された リハビリで経過を見ていたが、年々痛みが悪化し日常動作にも支障が出るように 階段昇降、走る、自転車を漕ぐ、右足での片足立ちができなくなった 主治医から人工関節を勧められたが、耐用性の問題からもう少し待ちたいと考えていた こちらの患者様は、5年以上前からピラティスの際に股関節の開脚が難しくなり、近くの整形外科を受診したところ右変形性股関節症と診断されました。その後リハビリで経過を見ていたものの、年々症状は悪化。現在では階段昇降、走ること、自転車を漕ぐこと、そして右足での片足立ちまでできなくなり、日常生活に大きな支障をきたすようになりました。 主治医からは人工関節手術を勧められましたが、人工関節には耐用年数の問題があり、50代という年齢を考えるともう少し待ちたいというお気持ちがありました。また、今ある強い痛みを何とか抑えたいと、新たな治療法を探される中で当院にたどり着かれました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>右股関節に5000万個の"リペア幹細胞"を計3回投与 右股関節に5000万個の"リペア幹細胞"を計3回にわたり投与しました。手術や入院の必要はなく、股関節を温存したまま治療を進めることができました。 治療後の変化 初回投与後1か月で痛みが10段階中6から3へ軽減 最終投与後1年の時点で痛みは10段階中3〜4で推移 "リペア幹細胞"の効果は投与後も1年間にわたって持続するため、さらなる改善に期待 人工関節手術を回避しながら痛みの軽減を実現 初回投与からわずか1か月後には、治療前に10段階中6であった痛みが3まで軽減しました。最終投与後1年の時点では痛みは10段階中3〜4で推移しており、重度の変形性股関節症でありながらも確かな改善を実感されています。 治療前は階段昇降や自転車、片足立ちさえままならず、人工関節手術を提案される状況でしたが、"リペア幹細胞"による治療を通じて手術を回避しながら痛みの軽減という成果を得ることができました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.30 -
- 関節の症例
- 股関節の症例
- 幹細胞治療の症例
フルマラソン復帰を目指す70代女性の股関節再生治療 「人工関節にしたら、もうマラソンは続けられない——」。両変形性股関節症(臼蓋形成不全)と診断された70代の女性の患者様は、約5年にわたる両股関節の痛みに悩まされてきました。"リペア幹細胞"による治療を受けたところ、右股関節の痛みが10段階中8から2へ大幅に軽減し、左股関節も4から1に改善。人工関節を回避しながら、フルマラソン復帰への希望が見えてきました。 治療前の状態 約10年前にフルマラソンに挑戦し始め、約5年前から両股関節に痛みが発症 臼蓋形成不全による両変形性股関節症と診断された 痛みを抱えながらもマラソンを続けていたが、約2年前から悪化 主治医から人工関節が必要と告げられ、マラソン継続への不安を抱えていた 約10年前からフルマラソンに挑戦するようになった患者様ですが、約5年前から両股関節に違和感と痛みを感じるようになり、整形外科で臼蓋形成不全による両変形性股関節症と診断されました。それでもマラソンへの情熱を諦めきれず、痛みを抱えながら練習や大会出場を続けていたものの、約2年前から痛みが悪化し、主治医から人工関節が必要になると告げられました。 人工股関節置換術を行うと、脱臼や耐用性の問題からアクティブな活動が制限されてしまいます。マラソンを続けたいという強い意志をお持ちの患者様にとって、人工関節は受け入れがたい選択肢でした。保険診療の範囲では痛みの改善とマラソン継続の両立が難しい中、"リペア幹細胞"を使った再生医療に希望を見出し、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>両股関節に5000万個ずつの"リペア幹細胞"を計3回投与 両股関節にそれぞれ5000万個の"リペア幹細胞"を計3回にわたり投与しました。手術や入院の必要はなく、関節内へのピンポイント注射により軟骨を温存したまま治療を進めることができました。 治療後の変化 初回投与後1か月で右股関節の痛みが10段階中8から3に、左股関節は4から1に軽減 2回目投与後1か月で右股関節の痛みがさらに2まで改善 残り1回の投与を予定しており、さらなる改善が見込まれる 人工関節を回避しながらフルマラソン復帰を目指せる状況に 初回投与から1か月後、右股関節の痛みは10段階中8から3へ軽減し、左股関節は4から1へと大きく改善しました。さらに2回目の投与後1か月では、右股関節の痛みは2まで改善。回を重ねるごとに着実な変化が現れています。 「人工関節にしなければならないかもしれない」という不安を抱えていた患者様でしたが、"リペア幹細胞"による治療を通じて、人工関節を回避しながら痛みの大幅な軽減を実現することができました。残り1回の投与も予定されており、"リペア幹細胞"は投与後1年間にわたって軟骨の再生・修復のために働き続けるため、フルマラソン復帰への道がさらに開けることが期待されています。
2026.04.28 -
- 頚椎・腰椎ヘルニア・狭窄症・脊髄損傷・脊髄梗塞などの症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
歩行スピードの改善を実現した50代女性の脊髄損傷再生治療 「鎮痛薬を4種類飲んでも、この痛みは治まらないのでしょうか…」。胸髄腫瘍の摘出手術後、脊髄損傷による後遺症に約7年間悩まされてきた50代女性の患者様。右上半身には洋服の摩擦や風が当たるだけでヤスリで擦られるような激しい痛みが常時あり、臍から下の感覚も消失している状態でした。"リペア幹細胞"を脊髄腔内に投与する治療を経て、筋力検査で複数の筋群に向上がみられ、周囲から認識されるほど歩行スピードが改善しました。さらなる改善にも期待が持てる状況です。 治療前の状態 約7年前から背部・腹部への激しい痛みが出現し、のちに胸髄腫瘍と診断された 腫瘍摘出手術を受けたものの、術後に脊髄損傷の後遺症が残存 右上半身に常時疼痛があり、鎮痛薬4種類を服用しても効果は限定的 臍から下の表面感覚が消失し、目で見ないと衣服の着脱も判断できない状態 患者様は約7年前から咳をするたびに背部や腹部に激しい痛みが走るようになりました。複数の医療機関を受診しましたが原因が特定されず、その後、右上半身の温度や熱の感覚が消失し始めました。精密検査の結果、第7胸椎に良性の脊髄腫瘍があり、脊髄空洞症を引き起こしていることが判明。腫瘍の摘出手術を受けましたが、術後に脊髄損傷の後遺症が残りました。 退院後は鎮痛薬を4種類処方されていましたが、右上半身の激しい痛みへの効果は限定的でした。担当医からは「これ以上の増量は医療麻薬が必要になる」と説明を受け、新たな改善の手段を求めて当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて脊髄損傷がみられます。 <治療内容>脊髄腔内に2500万個の"リペア幹細胞"を計3回投与+1億個を点滴投与 脊髄腔内ダイレクト注射により2500万個の"リペア幹細胞"を計3回にわたり投与しました。また、慢性疼痛に対して1億個の"リペア幹細胞"を点滴で1回投与しました。手術や入院の必要はなく、患者様の状態に合わせた段階的な治療を進めることができました。 治療後の変化 1回目の投与後、筋力検査で複数の筋群に向上が確認された 2回目の投与後、周囲から認識されるほど歩行スピードが改善 医師の処方によるスクワットの自主トレーニングを継続中 右上半身の慢性疼痛は継続観察中で、さらなる改善に期待 1回目の"リペア幹細胞"投与後、筋力検査において複数の筋群で向上が確認されました。太もも裏の筋力は右側で5段階中4から5へ、腸腰筋は左側で5段階中4から5(マイナス)へと改善がみられています。2回目の投与後には歩行スピードの向上が周囲から認識されるレベルまで改善し、現在はスクワットによる自主トレーニングも継続されています。 鎮痛薬4種類を服用しても改善が困難だった状況から、筋力や歩行機能に確かな変化が現れたことは、患者様にとって大きな希望となっています。右上半身の慢性疼痛については半年から1年かけて効果が発現すると見込まれており、継続的な観察を行っています。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.26 -
- ひざ関節の症例
- 関節の症例
- 半月板の症例
- 幹細胞治療の症例
手術を回避し膝の痛みを和らげた60代女性の再生治療 「このまま痛みが続くなら手術しかないのかな…」。20年前の受傷をきっかけに、右膝の痛みに長年悩まされてきた60代女性の患者様。右変形性膝関節症・右半月板損傷と診断され、ヒアルロン酸注射などの保存療法では効果が限定的でした。痛みは10段階中7〜8という深刻な状態でしたが、"リペア幹細胞"による治療を経て、痛みが10段階中3まで軽減し、日常生活の質が向上しました。さらなる改善にも期待が持てる状況です。 治療前の状態 20年前にしゃがんだ際に右膝を受傷し、その後痛みが再燃した サポーターの装着や関節穿刺、ヒアルロン酸注射を受けたが効果は限定的 右膝に水腫がみられ、レントゲン検査で変形性膝関節症中期と診断 痛みは10段階中7〜8と深刻で、日常生活に大きな支障が出ていた 患者様は20年ほど前にしゃがんだ際、右膝から音がして受傷されました。その後は落ち着いていたものの、昨年の夏に右膝の痛みが再燃。サポーターを装着しても改善せず、水腫がみられたため関節穿刺やヒアルロン酸注射を受けましたが、効果は限定的でした。 レントゲン検査では右変形性膝関節症と診断され、同時に半月板の損傷も確認されました。保存療法では根本的な改善が難しく、手術に頼らずご自身の組織修復力を活かす再生医療を選択されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認め、同時に半月板の損傷も認められます。 <治療内容>右膝に5000万個の"リペア幹細胞"を計2回投与+PRP 右膝に5000万個の"リペア幹細胞"を計2回にわたり投与しました。また、PRP療法も1回施行し、ご自身の血液成分を活用した組織修復の促進を図りました。手術や入院の必要はなく、半月板を温存したまま治療を進めることができました。 治療後の変化 痛みが10段階中7〜8から3まで軽減し、全体的に痛みが和らいだ 長時間の歩行では痛みが出ることがあるものの、日常生活の質が向上 手術を回避しながら、半月板を温存した状態で改善を実現 "リペア幹細胞"の継続的な効果により、さらなる改善にも期待 "リペア幹細胞"の投与とPRP療法を組み合わせた治療の結果、痛みは10段階中7〜8から3まで軽減しました。長時間の歩行で痛みが出ることはあるものの、全体的に痛みが和らぎ、日常生活の質が大きく向上しています。 手術への不安を抱えていた患者様にとって、半月板を温存したまま痛みの軽減を実現できたことは大きな安心につながりました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.24
蘇らせる
「再生医療」とは?
ケガをして傷がふさがる、傷跡が少しづつ薄くなる・・
当たり前のようですが、実はそこには細胞のチカラが働いています。
それはあなたの身体の細胞が、
弱ったところを修復するために皮膚になろう骨になろうとしているのです。
その細胞のチカラを最大限に引き出して治療を行うことを
「再生医療」と呼びます。
リペアセルクリニック大阪院の特長
当クリニックは、 疾患・ 免疫・美容という分野すべてで自己細胞を用いた 最先端の医療を行うことができる国内でも珍しい部類の厚生労働省への届出が受理された医療機関です。
CPC(細胞培養加工施設)の高い技術により、 冷凍しない方法で幹細胞を投与できるので高い生存率を実現。ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないです。
大阪院はカフェのような落ち着いた雰囲気で治療を受けていただけるくつろぎの空間をご用意しております。
- 2億個の細胞を
投与可能※但し適応による - 高い安全性(化学薬品不使用)
- 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC - くつろぎの
空間

厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に提出し受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-
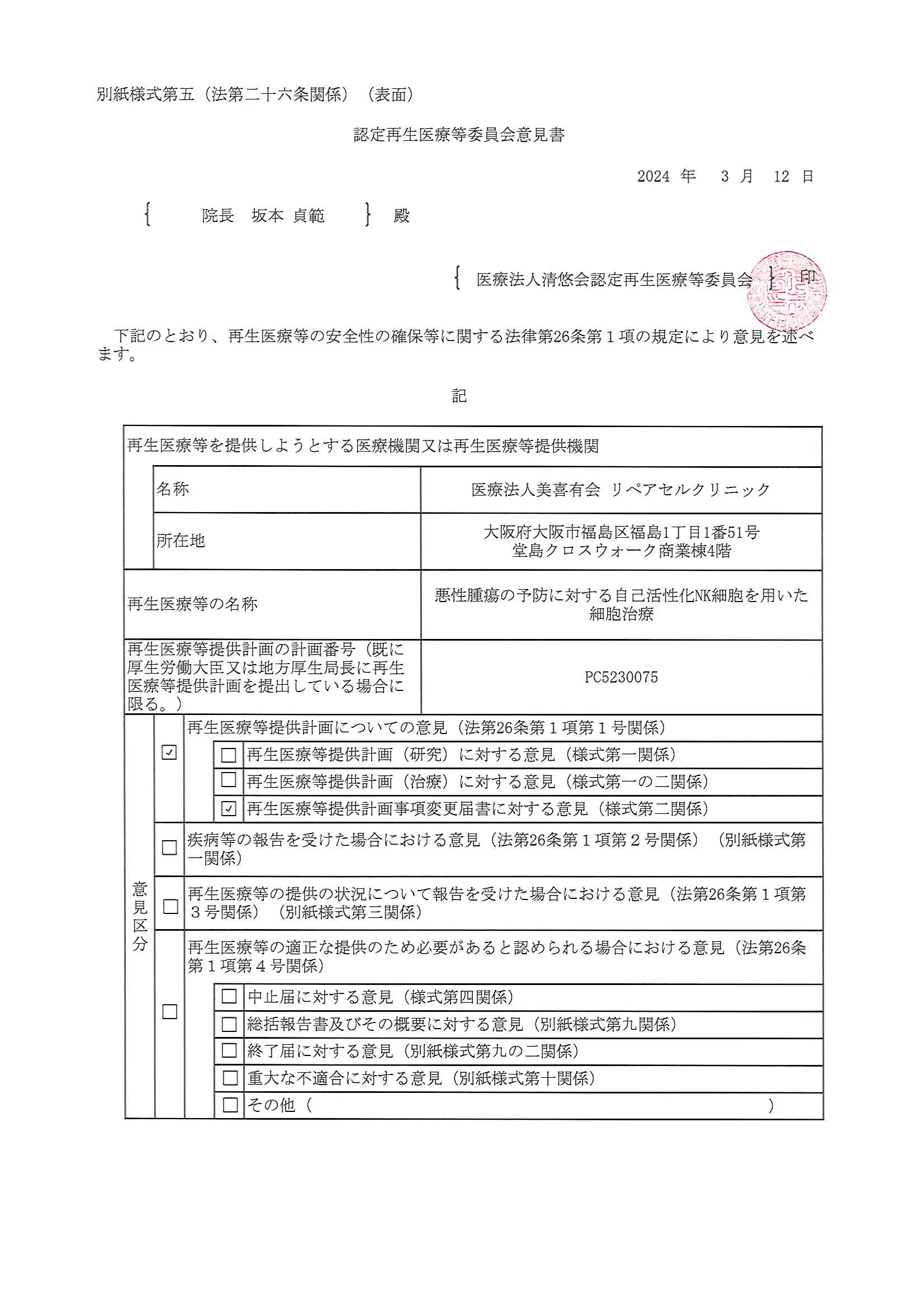
悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-
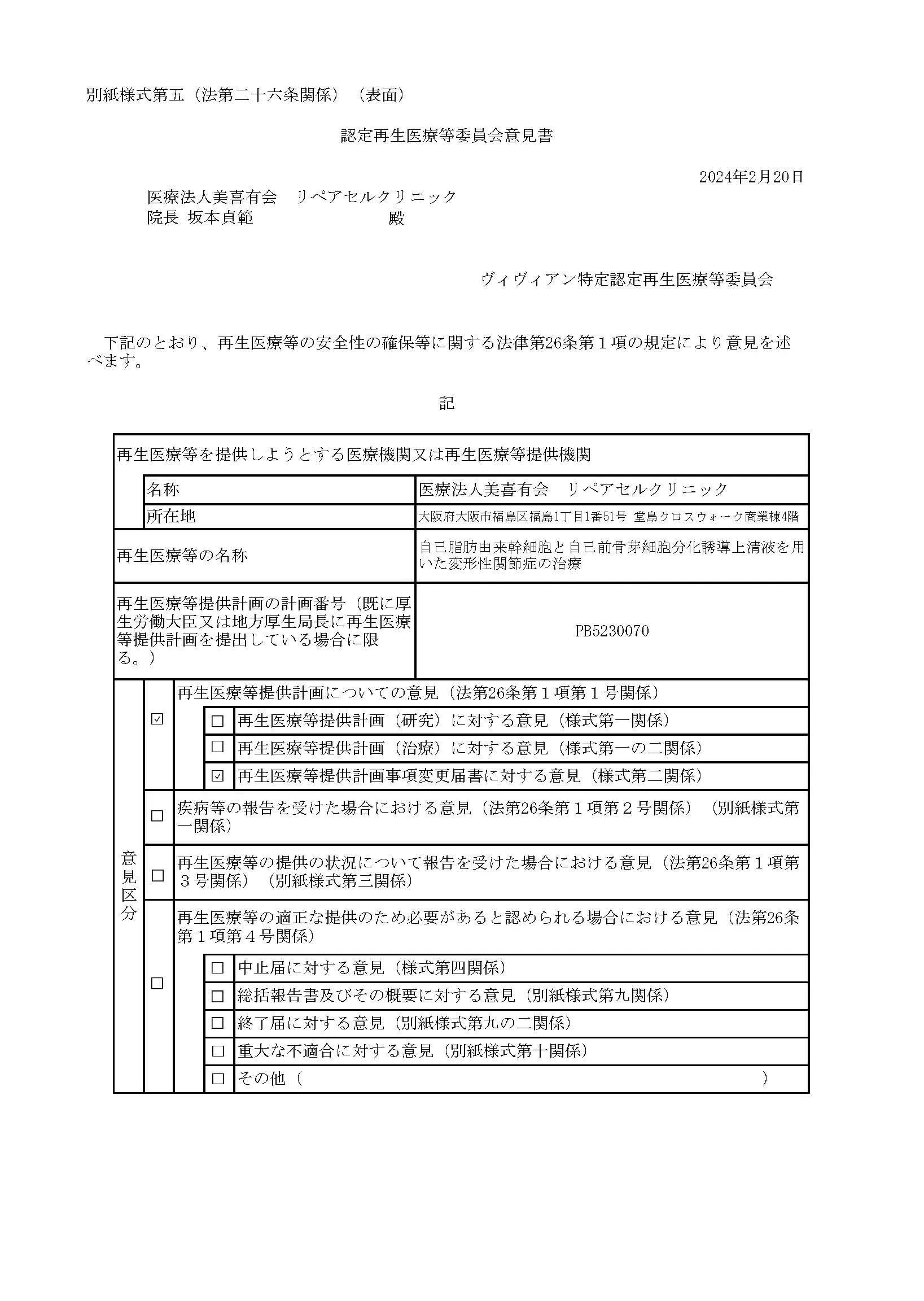
自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療





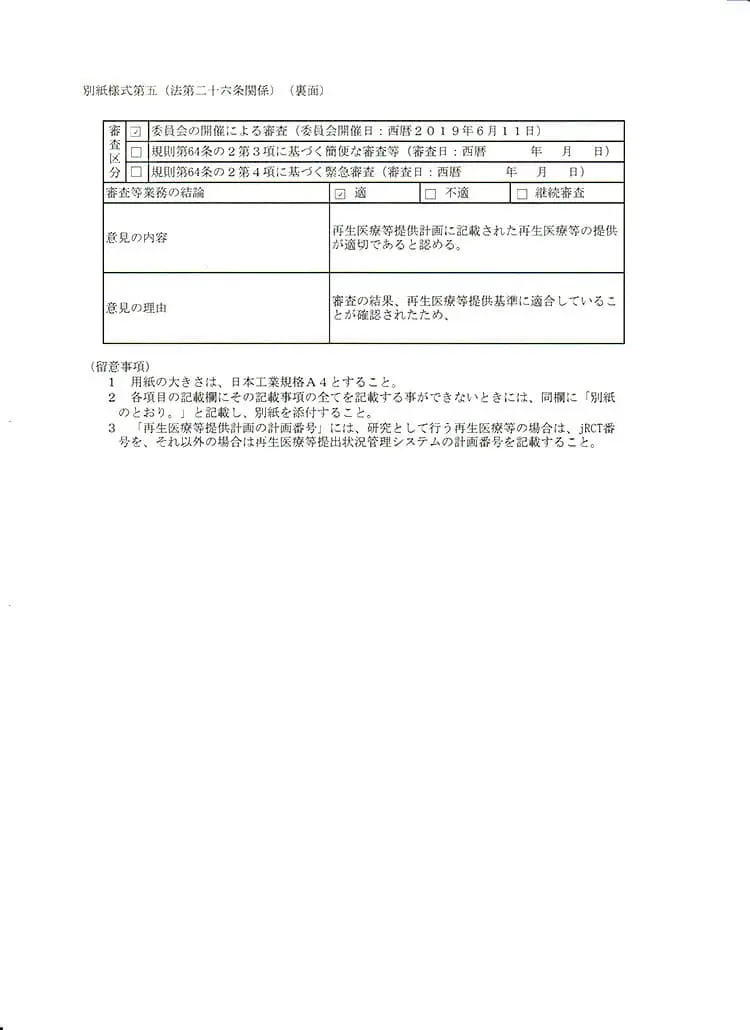
















これによりまだ国内では認可の少ない、自己の幹細胞を点滴で体内に巡らせ内臓などを再生させる治療、「変形性関節症」などの再生医療および、PRP(多血小板血漿)の関節内投与、さらにPRPや幹細胞を用いた肌の再生を、再生医療等安全確保法のもと、自由診療にて提供できるようになりました。自己の幹細胞を用いる再生医療は、厚生労働省が認めた特定認定再生医療等委員会において、治療の妥当性・安全性・医師体制・細胞加工管理体制など厳しく審査を行い、適切と認められる事ではじめて厚生労働省に治療計画を提出することができ、そこで受理され番号を付与されて、ようやく治療を行うことが可能となります。
坂本理事長のブログ
藤間医師のブログ
スタッフブログ
トピックス
-
- 再生治療
- 幹細胞治療
- その他
「パーキンソン病は治る時代が来ているのだろうか」「家族が診断されたが、本当に完治する可能性はあるのか」とお悩みの方も多いのではないでしょうか。 これまでパーキンソン病は、神経細胞の減少による進行性の神経疾患であり、「完治は難しい病気」とされてきました。 しかし近年では、iPS細胞を用いた神経細胞移植や遺伝子治療など、病気の原因そのものにアプローチする研究が進んでおり、将来的な治療の可能性が広がりつつあります。 本記事では、パーキンソン病が「治る可能性のある病気」へと変わりつつある背景として、現在の治療法や最新の研究動向、再生医療の可能性について解説します。 またパーキンソン病は、これまで薬物療法や手術療法といった「症状を和らげる治療」が中心でしたが、近年は失われた神経細胞そのものにアプローチする新たな選択肢として再生医療があります。 再生医療とは、患者様ご自身の細胞や組織を活用し、損傷・減少した神経や組織の修復・回復を目指す治療法で、従来の対症療法では難しかった機能改善が期待できます。 当院(リペアセルクリニック)の治療を受けられた患者様の症例動画を公開していますので、ぜひ参考にしてください。 https://youtu.be/A5yDqwaolKA?si=tlrNrLZuSJKtQ08C 【こんな方は再生医療をご検討ください】 パーキンソン病と診断され、薬物療法以外の選択肢を知りたい 手足の震えや動作緩慢が進行しており、将来に不安を感じている L-ドパなどの薬の効果が以前より感じにくくなってきた 家族がパーキンソン病で、再生医療の可能性について相談したい 「薬や手術以外の選択肢について話を聞いてみたい」という方は、当院(リペアセルクリニック)にご相談ください。 パーキンソン病が「完治は難しい」とされている理由 パーキンソン病が「完治は難しい」とされてきた理由は、発症の根本原因が完全には解明されていない・根本的な治療法がまだ存在しないためです。 パーキンソン病は、中脳の黒質にあるドパミン神経細胞が変性・減少し、脳内のドパミンが不足することで、以下のような運動症状が現れる疾患です。 手足のふるえ(振戦) 動作緩慢 筋肉のこわばり(筋強剛) 姿勢反射障害 しかし、なぜドパミン神経細胞が減少するのかという根本的なメカニズムは、いまだ十分に解明されていません。 現在のパーキンソン病に対する薬物療法や手術療法などの治療は、症状の改善や生活の質の維持には有効である一方で、病気の進行そのものを止めたり、減少した神経細胞を元に戻したりすることは難しいとされています。 このような背景から、近年では神経細胞の保護や再生を目指す新たな治療法の研究が進められており、今後の発展に期待が寄せられています。 パーキンソン病の最新治療と研究動向 パーキンソン病の最新治療と研究動向の中心にあるのは、減少したドパミン神経細胞そのものを補う「iPS細胞を用いた治療」と、薬の効き方を強化する「遺伝子治療」です。 iPS細胞 遺伝子治療 それぞれの研究内容と現在の進捗について、順に解説します。 iPS細胞 iPS細胞を用いたパーキンソン病治療は、減少したドパミン神経細胞を脳内で補うことを目的とした根本治療を目指すアプローチです。 iPS細胞(人工多能性幹細胞)は、患者様ご自身の皮膚や血液などの体細胞、あるいは健康なドナーの細胞から作製され、あらゆる細胞へと変化できる性質を持っています。 この細胞をドパミンを産生する「ドパミン神経前駆細胞」へと分化させ、脳内の大脳基底核の被殻などに直接移植することで、失われた神経細胞を補う治療が研究されています。 iPS細胞治療は原因である神経細胞の減少そのものに働きかける点で、パーキンソン病治療の常識を変えうる技術として注目されているのです。 遺伝子治療 遺伝子治療は、パーキンソン病治療薬であるL-ドパの効果を脳内で引き出すことを目的としたアプローチです。 L-ドパが脳内で効率よくドパミンへと変換されるように、ドパミン生成に関わる酵素の遺伝子を脳内に直接注入する治療法です。 進行したパーキンソン病においてL-ドパの薬効を高め、持続的な症状の改善を目指す新しいアプローチとして注目されています。 遺伝子治療は現時点で誰もが受けられる段階にはありませんが、iPS細胞治療と並んで「原因に働きかける治療」への道を切り拓く研究として、今後の進展が注目されています。 パーキンソン病の症状を和らげるためにできること パーキンソン病の症状を和らげるための主な方法は、以下の4つに分けられます。 アプローチ 主な内容 目的 薬物療法 L-ドパ含有製剤、ドパミンアゴニストなど 不足したドパミンを補う・受容体を活性化する 手術療法 脳深部刺激療法(DBS)、L-ドパ持続投与デバイス 薬でのコントロールが難しい場合の補助 リハビリ 運動療法・作業療法・言語/嚥下訓練 身体機能・日常生活動作の維持・向上 生活習慣 食事・運動・排便管理など 全身状態の改善・症状の悪化予防 内服薬によるコントロールが難しくなったり、運動合併症(ウェアリングオフ現象やジスキネジアなど)が現れたりした場合は、手術療法が検討されます。 また、身体機能の維持・向上のためには、進行度に合わせたリハビリテーションを早期から継続して行うことが大切です。 立位保持や歩行を訓練する:運動療法 手指の細かい動作を助ける:作業療法 発声や飲み込みを鍛える:言語・嚥下訓練 筋肉維持のためのたんぱく質、便秘予防のための食物繊維や水分の積極的な摂取に加え、無理のない範囲での適度な運動も効果的とされています。 症状や進行度には個人差があるため、主治医と相談しながら、自分に合った方法を継続していきましょう。 パーキンソン病は将来治る?再生医療の可能性 パーキンソン病が将来治る可能性の鍵を握るのは、失われたドパミン神経細胞の修復や機能回復を目指す「再生医療」の進歩です。 従来の薬物療法や手術療法は、いずれも症状を抑えることを目的とした「対症療法」が中心でした。 一方で再生医療は、パーキンソン病の根本原因である神経細胞の減少そのものにアプローチできる可能性がある治療法として注目されています。 こうした治療が今後さらに確立・普及していけば、失われた神経回路の再構築が進み、症状の進行抑制や生活の質(QOL)の向上が期待されます。 また当院(リペアセルクリニック)では、以下のように再生医療によって症状の改善を実感された症例もあり、従来の治療に加えた新たな選択肢となるでしょう。 https://youtu.be/A5yDqwaolKA?si=tlrNrLZuSJKtQ08C 「自分や家族の場合も対象になるのか知りたい」「どのような治療が受けられるのか詳しく知りたい」という方は、当院にご相談ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ パーキンソン病は「治らない病気」から「治る病気」へと、治療の可能性が広がりつつある! パーキンソン病はこれまで、進行を抑えることはできても「完治は難しい病気」とされてきました。 しかし近年では、病気の根本にアプローチする新しい治療法の研究が進み、将来的な治療の可能性が広がりつつあります。 その代表的なものが、iPS細胞を使ってドパミン神経細胞を補う再生医療や、遺伝子治療といった治療法です。 一方で、こうした治療が実用化されるには、いくつかの課題も残されています。 細胞の製造コストの削減 大量生産体制の整備 長期的な安全性の確認 保険適用の範囲拡大 また「今の治療でいいのか不安がある」「少しでも症状を改善したい」という方は、最新の治療動向も含めて、専門の医療機関に相談してみることが大切です。 当院(リペアセルクリニック)でも、再生医療に関する情報や症例を公式LINEでご案内していますので、ぜひ一度ご相談ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ パーキンソン病に関するよくある質問と回答 パーキンソン病に関するよくある質問と回答は、以下のとおりです。 パーキンソン病を悪化させないためにはどうしたらいいですか? パーキンソン病と似た症状が出る病気には何がありますか? それぞれ詳しく解説します。 パーキンソン病を悪化させないためにはどうしたらいいですか? パーキンソン病を悪化させないためには、主に以下の点が大切です。 適度な運動 良質な睡眠 食事と服薬のタイミング管理 日々の生活では、ウォーキングやストレッチなどの適度な運動を習慣化することで筋力の低下を防ぎ、脳の疲労回復や神経細胞の機能維持のために良質な睡眠を確保することが基本となります。 食事面では、ビタミンB6の大量摂取や投薬直後の高たんぱく食に注意が必要です。 これらは治療薬であるL-ドパの腸からの吸収や脳への移行を妨げ、薬の効果を弱めてしまう可能性があります。 必ず医師の指導に従って正しく薬を服用し続け、生活リズムを整えることが進行抑制につながるとされています。 パーキンソン病と似た症状が出る病気には何がありますか? パーキンソン病と似た症状が出る病気は「パーキンソニズム(パーキンソン症候群)」と総称され、薬剤性・脳血管性のものから、別の神経変性疾患まで幅広く存在します。 疾患名 特徴 薬剤性パーキンソニズム 抗精神病薬や胃腸薬などの服用によって誘発される 脳血管性パーキンソニズム 脳梗塞などによって脳の血流が障害されることで起こる 正常圧水頭症 髄液の循環異常によって症状が現れる 進行性核上性麻痺(PSP) 転びやすさや眼球運動障害が特徴 大脳皮質基底核変性症(CBD) 左右非対称の強い固縮や失行が見られる 多系統萎縮症(MSA) 小脳や自律神経の障害を伴う レビー小体型認知症 幻視や認知機能低下が現れる これらの疾患はパーキンソン病の特効薬であるL-ドパを服用しても効果が現れにくい、または効果が限定的であるという違いがあります。 症状が似ていても治療方針は異なるため、正確な診断のためには神経内科など専門医の受診が重要です。
2026.04.30 -
- 再生治療
- 幹細胞治療
- その他
「パーキンソン病の薬を飲んでいる家族に、バナナを食べさせても大丈夫だろうか」「バナナは体に良いと聞くが、薬との相性が気になる」といった疑問をお持ちではないでしょうか。 結論から言うと、バナナに含まれるビタミンB6は、パーキンソン病の代表的な治療薬「L-ドパ」の効果に影響を与える可能性があるため、同時摂取や大量摂取には注意が必要です。 ただし、摂取するタイミングと量を意識すれば、バナナを無理に避ける必要はありません。 本記事では、パーキンソン病の薬とバナナの相性が悪いとされる理由から、注意したい食べ物・飲み物、積極的に摂りたい食材まで詳しく解説します。 一方で、「薬を飲んでいても症状がなかなか改善しない」「ふらつきや動きづらさが続いている」という方は、再生医療も選択肢の一つとなります。 再生医療とは、損傷した細胞や組織の修復・再生を促し、本来の機能回復を目指す治療法です。 実際に当院(リペアセルクリニック)では、脳出血後の後遺症とパーキンソン病の症状に悩まれていた患者様が、再生医療により以下のような変化を実感されています。 右手に力が入るようになった ふらつきが消失 歩行姿勢が改善 リハビリ担当者からも改善を評価 https://youtu.be/A5yDqwaolKA?si=s3Hsh1sHq-qJiX6h 「自分や家族の場合も改善する可能性があるのか知りたい」「再生医療について詳しく聞いてみたい」という方は、当院の公式LINEにて治療内容や症例を紹介していますので、ぜひ参考にしてください。 パーキンソン病の薬とバナナの同時摂取に注意が必要な理由|ビタミンB6が関係 パーキンソン病の薬とバナナの同時摂取に注意が必要とされる理由は、バナナに含まれるビタミンB6が、代表的な治療薬である「L-ドパ(レボドパ)」の効果に影響を与える可能性があるためです。 L-ドパは脳内で不足しているドパミンを補うための薬ですが、ビタミンB6には、このL-ドパが脳へ到達する前に体内でドパミンへと変換してしまう働きがあります。 その結果、脳に届くL-ドパの量が減少し、薬本来の効果が発揮されにくくなってしまうのです。 ただし、現在の治療薬にはL-ドパの分解を防ぐ成分があらかじめ配合されているケースが多く、以下のポイントに注意すれば、過度に神経質になる必要はありません。 注意ポイント 意識すること 過剰摂取をしない 1日1本程度など適量を心がける 薬と食事の時間差を空ける 服薬前後は少し時間を空ける 個人差がある ・体調や症状の変化を観察する ・主治医や薬剤師に相談する 大切なのは、バナナを完全に避けるのではなく、摂取する量とタイミングを意識することです。 服薬直後に大量に食べるような習慣は避け、おやつや間食として適量を楽しむ程度であれば、過度に心配する必要はありません。 バナナ以外にも注意!パーキンソン病の薬の効果を弱める食べ物・飲み物 バナナ以外にも、パーキンソン病の薬の効果を弱める可能性がある食べ物や飲み物があります。 ビタミンB6を多く含む食品・食材 高たんぱく食 動物性脂肪 それぞれの特徴と注意点を、以下で詳しく見ていきましょう。 ビタミンB6を多く含む食品・食材 バナナ以外にも、ビタミンB6を比較的多く含む代表的な食品・食材には、以下のようなものがあります。 牛レバー マグロ(キハダマグロ) 鮭(紅サケ) 鶏むね肉 ジャガイモ 牛ひき肉 カッテージチーズ 白米 タマネギ ホウレンソウ 豆腐(木綿) スイカ ※参照:厚生労働省「ビタミンB6」 これらの食品についても、日常的に大量摂取しない限り、過度に心配する必要はありません。 近年の研究では、ビタミンB6を50mg以上摂取しなければL-ドパに大きな影響は出ない(※)と報告されており、一般的な食事量の範囲であれば過度に心配する必要はないと考えられています。 ※出典:J-Stage「レボドパの薬効に影響を与えるビタミンB6摂取量に関する系統的レビュー」 これらの食品を避ける必要はなく、摂取量と服薬のタイミングに注意し、バランスのよい食事を続けることが大切です。 高たんぱく食 投薬直後に高たんぱくな食事を摂ると、L-ドパの吸収が妨げられる可能性があるため、食事のタイミングには注意が必要です。 たんぱく質は、筋肉の維持や体力の保持に欠かせない重要な栄養素であり、パーキンソン病の患者様にとっても欠かせません。 しかし、食事中のたんぱく質(アミノ酸)とL-ドパは、小腸から吸収される際に同じ輸送システムを使うため、高たんぱく食を服薬と同時に摂ると、L-ドパの吸収効率が低下してしまうとされています。 こうした影響への対策として注目されているのが、「蛋白再配分療法(Protein Redistribution Diet)」です。 これは、1日の中でたんぱく質の摂取タイミングを調整する方法で、以下のような食事配分が一般的です。 食事タイミング たんぱく質の摂り方 朝食・昼食 たんぱく質を控えめにする(7g) 夕食 1日分(約60g)のたんぱく質をまとめて摂取する ※参照:日本神経学会「パーキンソン病治療ガイドライン2002」 この方法を取り入れることで、日中の薬の効果を安定させながら、必要なたんぱく質量を確保できます。 ただし、効果の出方には個人差があるため、自己判断で行うのではなく、主治医や管理栄養士に相談しながら取り入れましょう。 動物性脂肪 以下のような動物性脂肪の過剰摂取は、ドパミン神経の働きに悪影響を及ぼす可能性があるため控えめにすることが望ましいとされています。 牛肉の脂身 ベーコン ソーセージ ラード バター これらに多く含まれる飽和脂肪酸は、過剰に摂取すると神経細胞の酸化ストレスを高める可能性があると考えられています。 酸化ストレスは、パーキンソン病の発症や進行に関与する要因のひとつとされており、できるだけ抑えたい状態です。 動物性脂肪を完全に排除する必要はありませんが、オリーブオイル、えごま油、アマニ油、ナッツ類など植物性の油脂も活用し、脂質の種類に配慮した食事を心がけましょう。 調理油をオリーブオイルに変える、揚げ物の頻度を減らすといった工夫から始めることが大切です。 パーキンソン病の予防が期待できる食品・栄養素 パーキンソン病の症状緩和や予防に役立つとされる食品・栄養素も存在するため、積極的に取り入れたい食材を知っておくことが大切です。 食物繊維 ビタミンD・オメガ3系脂肪酸 たんぱく質(摂取タイミングに注意) ビタミンD・カルシウム 抗酸化物質 それぞれの栄養素と含まれる食品について、順番に解説していきます。 食物繊維 食物繊維は、パーキンソン病患者にとって欠かせない栄養素のひとつです。 食物繊維には以下の不溶性と水溶性の2種類があり、それぞれ異なる働きを持ちます。 種類 主な働き 代表的な食品 不溶性食物繊維 便のかさを増やし腸の動きを促す 干ししいたけ、きのこ類、キャベツ 水溶性食物繊維 便をやわらかくし、腸内環境を整える りんご、キウイ、わかめ パーキンソン病患者は自律神経の機能低下により便秘になりやすい傾向があり、お通じを整え腸内環境を良好に保つ食物繊維の摂取が重要になります。 どちらか一方に偏ることなく、両方をバランスよく摂取することが大切です。 朝食にフルーツを加える、汁物にきのこや海藻を入れるなど、日々の食事に少しずつ取り入れていきましょう。 オメガ3系脂肪酸 青魚に豊富に含まれるオメガ3系脂肪酸は、積極的に摂取したい栄養素です。 栄養素 期待できる働き 多く含まれる食品 オメガ3脂肪酸(DHA・EPA) 抗炎症作用、脳機能のサポート サバ、イワシ、サンマ オメガ3脂肪酸(DHA・EPA)は、抗炎症作用や脳機能の改善効果が期待できます。 週に2〜3回は青魚を食卓に取り入れるなど、無理のない範囲で習慣化するとよいでしょう。 缶詰を活用すれば手軽に摂取できるため、調理の負担を減らしたい方にもおすすめです。 たんぱく質(摂取タイミングに注意) たんぱく質は、パーキンソン病の進行に伴う身体機能の低下を防ぐために、重要な栄養素の一つです。 病気の進行により筋力や運動機能が低下すると、将来的に日常生活動作の制限や寝たきりにつながるリスクもあるため、日頃から十分なたんぱく質の摂取が推奨されます。 良質なたんぱく質を含む食品の例は以下のとおりです。 食品群 主な食品 肉類 鶏肉、豚肉 魚介類 サケ、マグロ、アジ 大豆製品 豆腐、納豆、厚揚げ 乳製品 牛乳、ヨーグルト、チーズ ただし、たんぱく質(アミノ酸)はL-ドパと同じ輸送経路で吸収されるため、投薬直後の摂取は控えましょう。 服薬と食事の間隔を意識し、「蛋白再配分療法」のように食事のタイミングを工夫することで、たんぱく質をしっかり摂りながら、薬の効果も維持しやすくなります。 ビタミンD・カルシウム ビタミンDとカルシウムは、パーキンソン病患者の骨の健康を守るために欠かせない栄養素です。 パーキンソン病では動作の困難さから活動量が減り、体重減少や骨粗しょう症のリスクが高まるとされています。 転倒による骨折を防ぐためにも、骨の形成に必要なカルシウムとビタミンDを意識して摂取する必要があります。 栄養素 役割 多く含まれる食品 カルシウム 骨や歯の主要構成成分 牛乳、チーズ、小松菜、しらす干し ビタミンD カルシウムの吸収を助ける 卵、干ししいたけ、焼き魚 カルシウムとビタミンDは一緒に摂取することで吸収効率が高まるため、組み合わせを意識した献立作りがおすすめです。 たとえば、しらす干しと卵を使った料理や、焼き魚と小松菜のおひたしを組み合わせるなど、日常の食卓に無理なく取り入れる工夫をしていきましょう。 抗酸化物質 抗酸化物質の摂取は、パーキンソン病の原因となる酸化ストレスを抑制する可能性があるため、積極的に取り入れたい栄養素です。 抗酸化物質を豊富に含む食品の代表例は以下のとおりです。 分類 代表的な食品 主な抗酸化成分 緑黄色野菜 パプリカ、トマト、にんじん ビタミンA、C、リコピン ベリー類 いちご、ブルーベリー ポリフェノール、ビタミンC ナッツ類 アーモンド、クルミ ビタミンE 飲み物 緑茶、赤ワイン カテキン、ポリフェノール パーキンソン病の根本的な原因は判明していませんが、ドパミン神経細胞の減少による、酸化ストレスが強く関与していると考えられています。 ビタミンA、C、Eやポリフェノール、ミネラルなどの抗酸化物質には、この酸化ストレスを軽減する働きが期待できます。 日々の食事に色とりどりの野菜や果物を加え、間食をナッツに置き換えるといった小さな工夫から始めるのがおすすめです。 ただし、赤ワインなどのアルコール類は薬との相互作用に注意が必要なため、必ず主治医に確認してから取り入れましょう。 パーキンソン病の薬とバナナはNGではないが「同時摂取」と「タイミング」に注意しよう パーキンソン病の薬を服用していても、バナナは完全に避ける必要はありません。しかし「同時摂取」と「タイミング」には注意が必要です。 また日常生活で意識しておきたいポイントは、以下のとおりです。 注意点 具体的な対策 投薬直後の摂取は避ける 服薬と食事の間隔を空ける 一度に大量に食べない おやつ程度の適量にとどめる ビタミンB6・高たんぱく食・動物性脂肪に注意 全体的な食事バランスを意識する 食物繊維・オメガ3・抗酸化物質は積極的に 青魚・緑黄色野菜・ベリー類を取り入れる ビタミンB6やたんぱく質は、L-ドパの分解や吸収に影響する可能性がありますが、摂取のタイミングと量に気をつければ過度に心配する必要はありません。 服薬と食事の間隔を意識し、無理のない範囲で調整することが、症状の安定につながります。基本的には、主治医の指導に沿って管理することが大切です。 また、パーキンソン病は薬物療法が治療の中心となりますが、薬の効果減弱や副作用に悩む方にとって、再生医療は新たな選択肢となる可能性があります。 再生医療とは、傷ついた細胞や組織を修復し、本来の働きを取り戻すことを目指す治療法です。 実際の治療内容については、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30 -
- 免疫細胞療法
- その他
ご自身やご家族が血液がんの疑いや診断を受け、「血液がんにはどんな種類があるのか、全体像を知りたい」と不安を感じている方も多いのではないでしょうか。 血液がんは大きく「白血病」「悪性リンパ腫」「多発性骨髄腫」の3つに分類され、それぞれ症状や治療法が大きく異なります。 本記事では、血液がんの3大分類と主な特徴、初期症状の違い、種類別の治療法まで解説します。 また血液がんについては、動画でもわかりやすく解説していますので、ぜひ参考にしてください。 https://youtu.be/M7tONLogaEk?si=OFOyM1Rhq50oB81a 血液がんの種類を正しく理解し、ご自身に合った適切な治療選択につなげていきましょう。 血液がんの種類一覧【白血病・悪性リンパ腫・多発性骨髄腫】 血液がんの主な種類は、以下のとおりです。 白血病 悪性リンパ腫 多発性骨髄腫 いずれも血液を作る細胞や血液中の細胞ががん化することで発症しますが、がん化する細胞の種類や増殖する場所が異なります。 ここからは、それぞれの血液がんについて、特徴や分類を詳しく見ていきましょう。 白血病 白血病は、血液のもとになる細胞(造血幹細胞)に異常が起こり、正常な血液が作れなくなる病気です。 白血病細胞が骨髄内で異常に増殖することで、正常な赤血球・白血球・血小板が減少し、体にさまざまな悪影響を及ぼします。 また白血病は、がん化する細胞の種類と進行の速さによって細かく分類されます。 分類軸 種類 特徴 細胞の種類 骨髄性/リンパ性 がん化する血液細胞のタイプによる違い 進行の速さ 急性/慢性 症状の現れ方や進行スピードによる違い これらの組み合わせにより、「急性骨髄性白血病」「急性リンパ性白血病」「慢性骨髄性白血病」「慢性リンパ性白血病」の大きく4つに分類されるのです。 白血病は種類によって、症状の出方や進行の速さ、治療方法が異なるので注意が必要です。 適切な治療を行うには、正確な診断が非常に重要です。 悪性リンパ腫 悪性リンパ腫は、白血球の一種である「リンパ球」ががん化し、リンパ節や全身の臓器に腫瘤(しこり)を形成する血液がんです。 リンパ球は血液やリンパの流れに乗って全身を巡るため、体のさまざまな場所に発生する可能性があるのが特徴です。 また悪性リンパ腫は、大きく2つのタイプに分けられます。 種類 特徴 ホジキンリンパ腫 特徴的ながん細胞(ホジキン細胞)が見られる比較的まれなタイプ 非ホジキンリンパ腫 ホジキンリンパ腫以外の悪性リンパ腫の総称で、日本人の約90%を占める 非ホジキンリンパ腫はさらに細かく分類され、B細胞性・T細胞性・NK細胞性など多様なタイプがあります。 悪性リンパ腫は種類によって治療方針が大きく変わるため、専門医による正確な診断が非常に重要です。 多発性骨髄腫 多発性骨髄腫は、体内で異物と戦う抗体を作る「形質細胞」ががん化し、異常な骨髄腫細胞として増殖するがんです。 主に骨髄内で増殖し、骨や腎臓、血液の働きに影響を及ぼします。 骨髄腫細胞は「Mタンパク」と呼ばれる正常な働きを持たない異常なタンパク質を大量に作り出し、以下のように体に悪影響を与えます。 正常な血液の働きを妨げる 腎臓に負担をかける さまざまな臓器の機能に影響を与える 多発性骨髄腫は進行がゆっくりとしたタイプが多く、初期には自覚症状が乏しいケースも少なくありません。 健康診断の血液検査や尿検査で異常を指摘され、精密検査の結果として診断されることもあります。 症状が出にくい病気だからこそ、定期的な検査による早期発見が重要です。 異常を指摘された場合は、放置せず医療機関で詳しい検査を受けましょう。 血液がんの初期症状|種類ごとの特徴と見分け方 血液がんの初期症状は、種類によって現れ方が大きく異なります。種類ごとの特徴を知っておくことで、早期発見につながる可能性があります。 白血病 悪性リンパ腫 多発性骨髄腫 それぞれの血液がんで見られる初期症状について、詳しく解説していきます。 白血病 白血病の初期症状は急性タイプと慢性タイプで異なり、進行の速さによって、症状の現れ方が変わるのが特徴です。 急性白血病の場合、正常な血液細胞が不足することで、以下のような症状が急速に出現するケースが多く見られるので注意が必要です。 発熱や倦怠感 出血傾向(鼻血、歯茎の出血、あざができやすい) 貧血症状(疲労感、息切れ、めまい) 感染症にかかりやすい 一方、慢性白血病の場合は初期症状に乏しく、健康診断の血液検査などで偶然見つかることもあります。 自覚症状がないまま進行するケースもあるため、定期的な健康チェックが早期発見の鍵となります。 悪性リンパ腫 悪性リンパ腫の初期の代表的な症状は、首、わきの下、足の付け根などのリンパ節にできる「痛みを伴わないしこりや腫れ」です。 風邪などで一時的にリンパ節が腫れることとは異なり、痛みがなく、時間が経っても消えないのが特徴です。 病気が進行すると、以下のような全身症状が現れることがあるので注意しましょう。 B症状 具体的な内容 発熱 原因不明の38度以上の発熱が続く 寝汗 寝具を替えるほどの大量の寝汗 体重減少 半年間で10%以上の急激な体重減少 これらは「B症状」と呼ばれ、病気の進行度を判断する重要な指標とされています。 症状が複数当てはまる場合は、速やかに医療機関を受診しましょう。 痛みのないしこりは見過ごされやすいため、入浴時などに首やわきの下を触って確認する習慣をつけるとよいでしょう。 多発性骨髄腫 多発性骨髄腫は、初期の段階ではほとんど自覚症状がなく、無症状であることが多いのが特徴です。 健康診断の血液検査や尿検査で異常を指摘され、偶然発見されるケースが増えています。 進行すると、骨髄腫細胞が骨を溶かす作用や、腎臓への負担などにより、さまざまな症状が現れてくるので注意しましょう。 骨の痛み(腰痛など)や骨折 貧血 高カルシウム血症(喉の渇き、便秘、意識障害など) 腎臓の障害 腰や背中などの骨の痛みが長く続く場合は、単なる加齢や疲労と見過ごされやすいですが、多発性骨髄腫が隠れている可能性もあります。 原因不明の骨の痛みが続く際は、血液検査を含む精密検査を検討しましょう。 血液がんの種類別の治療法 血液がんの治療は、種類や病期、患者さまの状態に合わせて複数の治療法を組み合わせて検討されます。 主な治療法を種類別にまとめました。 血液がんの種類 主な治療法 白血病 化学療法(抗がん剤)、分子標的薬、造血幹細胞移植 悪性リンパ腫 化学療法、放射線治療、造血幹細胞移植、CAR-T療法、分子標的療法 多発性骨髄腫 経過観察、化学療法、免疫調整薬、自家末梢血幹細胞移植 白血病では、抗がん剤による化学療法が中心となり、必要に応じて分子標的薬や造血幹細胞移植が検討されます。 悪性リンパ腫では、化学療法を基本としつつ、病気の広がりやタイプに応じて放射線治療や先進的な治療法(CAR-T療法や分子標的療法など)が組み合わせて行われます。 多発性骨髄腫では、症状がない初期段階では経過観察が選択されることもありますが、進行に応じて薬物療法や自家末梢血幹細胞移植が検討されます。 いずれの場合も、血液内科の専門医のもとで個々の状態に合わせた治療方針を決定することが重要です。 また、近年は新しい治療薬や治療技術の進歩により、治療の選択肢は広がり続けています。 血液がんの違いを理解し、適切な対応につなげよう 血液がんには主に以下のような種類があり、それぞれに異なる特徴、原因、症状、治療法があります。 白血病 悪性リンパ腫 多発性骨髄腫 初期症状の違いに気付くことが、早期の診断につながります。 急激な発熱や出血、痛みのないしこり、骨の痛みなど、種類ごとに現れやすい症状の特徴を覚えておくとよいでしょう。 血液がんと診断された場合は、血液内科の専門医による正確な診断と評価を受け、自分に合った治療方針をしっかりと相談して決定することが大切です。 \公式LINEでは再生医療に関する情報や症例を公開中!/ 血液がんの種類に関するよくある質問と回答 血液がんの種類に関するよくある質問と回答は以下のとおりです。 日本では珍しい血液がんとは? 高齢者に多い血液がんの種類は? 血液がんの余命・生存率は? それぞれの質問について、詳しく解説していきます。 日本では珍しい血液がんとは? 日本では、「慢性骨髄性白血病(CML)」が希少ながんとされています。 罹患率が低く、白血病全体の中でも少数派に位置づけられるタイプです。 慢性骨髄性白血病は、年間10万人あたり約1.5人と罹患率が低く、白血病全体の約20%にとどまるとされています。 初期は無症状のケースが多く、約85%が健康診断などで偶然発見されるのが特徴です。 希少な血液がんは、地域によっては診療経験が豊富な医師が限られる場合もあります。診断を受けた際は、血液内科の専門医がいる医療機関での治療を検討されるとよいでしょう。 高齢者に多い血液がんの種類は? 高齢者に多い血液がんは、以下の2つが代表的です。 多発性骨髄腫 非ホジキンリンパ腫 多発性骨髄腫は、年齢を重ねるにつれて発症リスクが高まる血液がんとされています。 また、悪性リンパ腫の中でも日本人に多い「非ホジキンリンパ腫」は、高齢になるほど発症しやすく、70歳代が発症のピークとされています。 高齢者の場合、他の持病との兼ね合いや全身状態を考慮しながら治療方針を決めることが重要です。 ご本人だけでなく、ご家族も一緒に医師と相談しながら、無理のない治療計画を立てましょう。 血液がんの余命・生存率は? 血液がんの余命や生存率は、種類や病型、患者さまの全身状態によって大きく異なるため、一概には言えません。 参考として、全体的な統計データをご紹介します。 血液がんの種類 男性 女性 白血病 43.4% 44.9% 悪性リンパ腫 66.4% 68.6% 多発性骨髄腫 41.9% 43.6% 出典:国立がん研究センター がん情報サービス「がん統計」 ただし、これらはあくまで全体的な統計データです。 100種類以上のタイプがある悪性リンパ腫や、進行スピードが異なる白血病など、病気の型や患者さまの全身状態によって予後は大きく異なります。
2026.04.30 -
- 再生治療
- 幹細胞治療
- その他
尿毒症は腎機能が著しく低下した際に、本来排出されるべき老廃物が体内に蓄積することで起こる、命に関わる危険な状態です。 放置すれば意識障害や心不全など重篤な合併症を引き起こすため、早期の理解と対応が何より大切です。 本記事では、尿毒症の特徴から原因・症状や、予防・治療法までを解説します。 また腎機能の低下に対しては、患者様ご自身の細胞を活用する再生医療という選択肢もあります。 再生医療は、自身の幹細胞が持つ修復力・再生力を活用し、傷ついた組織や臓器の機能回復を目指す治療法です。 従来の「症状を抑える」「機能低下を遅らせる」治療とは異なり、根本的な改善へアプローチできる可能性があります。 再生医療についてさらに詳しく知りたい方や、ご自身の状態で治療が可能か知りたいという方は、公式LINEからお気軽にご相談ください。 尿毒症とは|腎機能低下で起こる危険な状態 尿毒症とは、腎臓の働きが大きく低下することで、本来は尿として排出されるはずの老廃物や毒素が体内に蓄積し、さまざまな不調を引き起こす状態です。 腎臓は血液をきれいにして尿を作り、不要なものを体の外に出す役割を担うほか、水分や血圧のバランスを整える働きもしています。 しかし、腎機能が正常の30%以下※にまで低下した「腎不全」の状態になると、老廃物を十分に排出できなくなります。 ※参照:国立循環器病研究センター「腎不全|病気について」 その結果、体内に毒素が蓄積し、以下のような症状が現れるのです。 だるさ・疲れやすさ 吐き気や食欲不振 むくみ 意識がぼんやりする さらに症状が進行すると、心臓や脳にも影響が及び、命に関わる危険な状態に至ることもあります。 尿毒症は進行すると自然に回復するのが難しく、人工透析や腎臓移植といった治療が必要になる場合も少なくありません。 腎臓の病気を早めに見つけて対処することが大切です。 尿毒症の原因 尿毒症を引き起こす主な原因は、以下のような腎機能を低下させるさまざまな病気や生活習慣にあります。 原因 概要 慢性腎臓病(CKD) 腎機能が長期間にわたって徐々に低下していく病気 糖尿病性腎症 糖尿病の合併症として腎臓のろ過装置が障害される 高血圧性腎障害 高血圧により腎臓の血管が傷つき、機能が低下する 急性腎障害(AKI) 感染症や脱水、薬剤などで急激に腎機能が低下する 長期の薬剤使用 鎮痛薬や一部の抗菌薬など、腎臓に負担をかける薬の長期服用 糖尿病や高血圧などの生活習慣病は、腎臓の血管やろ過装置(糸球体)に持続的な負担をかけ、腎機能の低下を徐々に進行させる大きな要因です。 これらの疾患を抱えている方は、定期的な腎機能検査が重要になります。 また、ビタミンDの過剰摂取、クランベリー、クロム、ゲルマニウムといった特定のサプリメントが腎臓に悪影響を及ぼすケースも報告されています。 サプリメントを継続的に摂取している方は、医師や薬剤師に相談しながら使用しましょう。 尿毒症の症状 尿毒症の症状は、進行度によって大きく異なります。初期には自覚症状に乏しいものの、進行すると命に関わる重篤な症状が現れます。 初期症状 末期症状 ここでは、尿毒症の初期症状と末期症状について、それぞれ詳しく見ていきましょう。 初期症状 尿毒症の初期段階では、自覚症状がほとんど現れないことが多いのが特徴です。 しかし、進行に伴って、以下のような症状が現れます。 全身の強い倦怠感(だるさ) 食欲の低下 吐き気や嘔吐 頭痛 集中力の低下 皮膚のかゆみ これらの症状は一般的な体調不良と区別がつきにくく、最近疲れやすい・なんとなく調子が悪いと感じる程度で見過ごされがちです。 そのため、症状が慢性的に続く場合は注意が必要です。 糖尿病や高血圧などの持病がある方、家族に腎臓病の既往歴がある方は、こうした軽微な不調でも早めに医療機関を受診することが推奨されます。 末期症状 尿毒症が末期まで進行すると、蓄積した毒素が神経系に悪影響を及ぼし、以下のような命に関わる重篤な症状が現れます。 症状分類 具体的な症状 神経症状 錯乱、けいれん、昏睡 循環器症状 重度のむくみ、心不全 呼吸器症状 肺水腫による呼吸困難 その他 出血症状、意識障害 また、体液のコントロールができなくなることで重度のむくみが発生し、肺に水がたまる「肺水腫」を引き起こすケースもあります。 呼吸困難や心不全、出血症状を伴うなど、緊急の治療が必要な命に関わる状態です。 末期症状に至る前に治療を開始することが極めて重要ですので、初期症状の段階で早めの受診を心がけましょう。 尿毒症の診断基準 尿毒症の診断は、以下のように血液検査の数値と体に現れている症状をあわせて判断します。 検査項目 内容 基準値 血清クレアチニン値 筋肉の老廃物濃度 ・男性0.65〜1.07mg/dL ・女性0.46〜0.79mg/dL 血中尿素窒素(BUN) タンパク質分解の老廃物濃度 ・8〜20mg/dL eGFR(推定糸球体ろ過量) 腎臓のろ過能力を示す数値 ・60未満で慢性腎臓病 ・15未満で透析が必要な段階 これらの検査値に異常が見られた場合、腎機能の低下が疑われます。 eGFRは腎機能の状態を段階的に把握するうえで重要な指標です。 さらに、検査の数値だけでなく、以下のような症状があるかも重要な判断材料になります。 神経症状:意識がぼんやりする、混乱、けいれん 消化器症状:吐き気、食欲不振 全身症状:だるさ、疲れやすさ その他:むくみ 定期的な健康診断で腎機能の数値をチェックしておくことで、早期発見につながります。 数値に異常が見られた方は、できるだけ早く腎臓内科などの専門医を受診しましょう。 尿毒症を予防するためのポイント 尿毒症を防ぐには、日常生活の中でのわずかなサインを見逃さないことが大切です。 日々のセルフチェックとして、以下の項目を確認する習慣をつけると早期発見につながります。 チェック項目 確認のポイント むくみ(浮腫) 顔や足がむくんでいないか 尿量 1日の尿量が低下していないか 夜間尿 夜中にトイレに行く回数が増えていないか 頻尿 日中のトイレの回数が増えていないか 倦怠感 体にだるさが続いていないか 貧血症状 息切れやめまいが起きていないか 皮膚のかゆみ 乾燥とは異なるかゆみがないか これらのサインに1つでも心当たりがある場合は、自己判断せずに医療機関で腎機能検査を受けることをおすすめします。 早期発見・早期治療が尿毒症の進行を防ぐポイントとなります。 尿毒症の治療方法 尿毒症の治療は、進行度や原因に応じて段階的に選択されるのが基本です。 生活習慣の改善 食事療法 薬物療法 透析 再生医療 それぞれの治療法について、以下で詳しく解説していきます。 生活習慣の改善 生活習慣の改善は、腎臓への負担を減らし、尿毒症の進行を抑えるための基本となる対策です。 医師の指示に基づいて、以下のような取り組みが推奨されます。 適切な水分摂取(医師の指示量を遵守) 軽度の有酸素運動 禁煙・節酒 適正体重の維持 特に、糖尿病や高血圧を抱えている方は、これらの基礎疾患を適切に管理することが腎機能の保護につながります。 無理のない範囲で、継続できる生活習慣を築いていくことが大切です。 食事療法 食事療法は、尿毒症の悪化を防ぐためにとても大切な治療のひとつです。 腎臓に負担をかけないように、以下のように日々の食事内容を調整していきます。 管理項目 目的・内容 タンパク質の制限 老廃物を増やさないために適量を守る 塩分の制限 高血圧を防ぐため、1日6g未満が推奨される カリウムの管理 不整脈を防ぐため、野菜や果物の摂取量を調整 リンの管理 骨のもろさを防ぐため、乳製品などを調整 食事制限は、自分の判断だけで行うと栄養が偏ってしまうことがあります。 医師や管理栄養士と相談しながら、自分の体の状態に合った食事を続けることが大切です。 薬物療法 薬物療法は、症状の緩和や合併症の予防、透析導入を延ばす目的で行われる治療です。 主に以下のような薬剤が、医師の管理のもとで使用されます。 排泄促進剤:高カリウム血症を改善する リン吸着薬:リンの吸収を抑える エリスロポエチン製剤・鉄剤:腎性貧血を改善する 利尿薬・降圧薬:浮腫・高血圧を改善する 処方される薬は患者様の状態や検査値によって異なります。 自己判断での服用中止や量の変更は症状悪化を招くおそれがあるため、必ず医師の指示に従いましょう。 透析 透析は、腎機能が著しく低下(eGFR10未満など)し、重篤な症状が出た場合に欠かせない治療です。 主に以下の2種類があります。 透析の種類 特徴 血液透析(HD) 週に数回通院し、機械で血液をきれいにする 腹膜透析(CAPD) 自宅で腹膜を利用して老廃物を除去する 血液透析は医療機関で専門スタッフの管理のもとで行われるため安心感がある一方、通院の負担があります。 腹膜透析は在宅で行えるため生活スタイルに合わせやすいものの、自己管理が必要です。 どちらの透析を選ぶかは、患者様の生活スタイルや全身状態を考慮し、医師と相談しながら決定していきます。 再生医療 再生医療は、尿毒症や腎機能低下(腎不全)に対する新たな治療の選択肢として注目されています。 再生医療とは人が本来持っている「細胞の修復力」を活用して、傷ついた組織や機能の回復を目指す治療法です。 これまでの治療が「腎臓の働きを補う・悪化を防ぐ」ことを主目的とするのに対し、再生医療は患者様ご自身が持つ「細胞の修復力・再生力」を活用して機能の回復を目指します。 当院(リペアセルクリニック)では、慢性腎臓病や糖尿病性腎症による腎機能低下に対する再生医療を提供しています。 実際の治療内容については、以下の動画でもご確認いただけますので、ぜひ参考にしてください。 https://youtu.be/NeS1bk2i5Gs?si=-x75UQN_u-Jw_VPT 治療内容について詳しく知りたい方や、ご自身の症状で治療が可能か確認したい方は、当院の公式LINEからお気軽にご相談ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ 尿毒症を予防するためにも、腎臓の保護を意識した生活習慣を心がけよう 尿毒症は一度進行すると完治が難しく、重症化すると命に関わることもある病気です。 しかし、原因となる高血圧や糖尿病をしっかり管理し、食事や運動などの生活習慣を整えることで予防や進行の抑制が期待できます。 以下のような初期サインを見逃さず早期に医療機関を受診しましょう。 全身の強い倦怠感(だるさ) 食欲の低下 吐き気や嘔吐 頭痛 集中力の低下 皮膚のかゆみ 糖尿病や高血圧などの持病がある方、家族に腎臓病の既往歴がある方は、定期的な腎機能検査を欠かさないようにしましょう。 腎機能の低下に不安がある方や、従来の治療で十分な改善が見られない場合には、再生医療という選択肢もあります。 再生医療は、ご自身の細胞の力を活かして、腎機能の回復を目指す治療法です。 当院(リペアセルクリニック)の公式LINEからもお気軽にご相談いただけますので、進行してしまった症状に対するお悩みや不安がある方は、ぜひ一度ご相談ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30