症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 関節の症例
- 股関節の症例
- 幹細胞治療の症例
人工関節への不安を解消し痛みのない日常を取り戻す50代女性の股関節再生治療 「将来、人工関節が必要になるのでは…」—そう不安を感じていた50代の女性。右変形性股関節症(臼蓋形成不全)による痛みは10段階中8にまで達し、5年間にわたり悪化を続けていました。"リペア幹細胞"による治療を受けた結果、痛みは10段階中8から2へと大幅に軽減しました。 治療前の状態 5年前から右股関節の痛みが続いていた 臼蓋形成不全による変形性股関節症と診断 将来的には人工関節が必要になると説明を受けていた 右股関節の痛みは10段階中8 5年前から右股関節に痛みを抱えていた患者様。痛みが出現した当初、整形外科で臼蓋形成不全による変形性股関節症と診断されました。当時はまだ軟骨が残っているため人工関節は時期尚早と言われましたが、将来的には必要になると説明を受けていたそうです。 その後、徐々に痛みが悪化。近い将来人工関節が必要になるのではという不安が募り、人工関節を回避したいという思いから再生医療を希望し、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>右股関節に1億個の"リペア幹細胞"を計2回投与 右股関節に1億個の"リペア幹細胞"を計2回にわたり投与しました。手術や入院の必要はなく、股関節を温存したまま治療を進めることができました。 治療後の変化 初回投与後1か月で右股関節の痛みが10段階中8から4へ半減 2回目投与後1か月でさらに2まで軽減 5年間続いた痛みから解放される希望が見えてきた 人工関節を回避しながら大幅な痛みの改善を実現 初回投与後1か月で、右股関節の痛みは10段階中8から4へと半減。さらに2回目投与後1か月の時点で、痛みは2まで軽減しました。わずか2回の投与で、5年間悩まされてきた痛みが大きく改善しました。 将来の人工関節を回避したいという患者様の不安に対し、確かな改善を実現することができました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.05.24 -
- 頚椎・腰椎ヘルニア・狭窄症・脊髄損傷・脊髄梗塞などの症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
受傷から5年、身体の自由を取り戻し始めた30代男性の頚髄損傷再生治療 「これからの長い人生を考えるとどうしても前向きになれない」——頚髄損傷による下半身の完全麻痺と闘い続けてきた30代の男性患者様です。受傷から5年が経過し、リハビリを懸命に続けてきたものの後遺症の回復は完全に止まっていました。"リペア幹細胞"を脊髄腔内に直接投与したところ、麻痺していた足の指が自分の意思で動かせるようになり、痙性も大幅に軽減。ボトックス注射も不要になるなど、目覚ましい変化が現れています。さらなる改善にも期待が持てる状況です。 治療前の状態 5年前に頚髄を損傷し、下半身の完全麻痺が残存 胸から下の痛覚が消失し、膀胱直腸障害も併発 痙性が強く、3か月に一度のボトックス注射が欠かせなかった リハビリを継続するも回復が完全に止まり、将来への不安を抱えていた 患者様は5年前に頚髄を損傷されました。入院加療後も懸命にリハビリを続けてこられましたが、下半身の完全麻痺、胸から下の痛覚消失、膀胱直腸障害といった重い後遺症が残ってしまいました。筋肉の拘縮予防のためにボトックス注射を定期的に受けておられましたが、受傷から5年が経ち、後遺症の回復は完全に止まっている状態でした。 現在の保険診療内では、修復が止まってしまった神経細胞の修復を再び促す治療法はありません。それでも「もっと自由に動く身体」を求めておられた患者様は、再生医療の存在を知り、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて頸髄損傷を認めます。 <治療内容>脊髄腔内に2500万個の"リペア幹細胞"を計4回投与+慢性疼痛へ1億個を1回投与(計5回) 脊髄腔内に2500万個の"リペア幹細胞"を計4回、さらに慢性疼痛に対して1億個を1回、合計5回にわたり投与しました。当院では損傷した脊髄により多くの幹細胞を届けるため、点滴ではなく脊髄腔内への直接投与を行っています。投与方法は腰椎麻酔と同様の手技で、患者様の負担を軽減するために23〜25G針を使用し、痛みの軽減と低髄液圧症候群の予防に努めています。 治療後の変化 1回目投与後、麻痺していた右足のつま先が少し動かせるようになり、痙性が減少 2回目投与後、足の指が自分の意思で動かせるようになり、ボトックス注射が不要に 筋緊張の軽減により車椅子からの移乗が楽になり、移乗時間が5分ほど短縮 最終投与後「自分の意思で身体が動かせるようになってきた」との実感 1回目の投与後から早くも変化が現れ、今まで麻痺していた右足のつま先が自分の意思で少し動かせるようになりました。堅かった右脚が柔らかくなった感じがするとともに、痙性が落ち着いて筋緊張がだいぶ減少しました。2回目の投与後にはさらに改善が進み、右足の筋緊張が減って足が軽くなり、全く動かなかった足の指が自分の意思で動かせるようになりました。以前は痙性が強く3か月に一度必ずボトックス注射を打たないと生活に支障がありましたが、2回目投与後にはボトックス注射が不要になりました。痙性のほとんどが改善したことで車椅子からの移乗が楽になり、週2回のリハビリにも効果が出て少しずつ筋力がつき、お箸を持つなどの細かい動きも少しずつできるようになりました。 4回目投与のご来院時には、筋緊張が激減し、車椅子から運転席への移乗時間が5分ほど短縮したとお伝えいただきました。最終投与後には「自分の意思で身体が動かせるようになってきた」とのお言葉もいただいています。受傷から5年が経過し回復が完全に止まっていた状態からのこの変化は、私たちにとっても今までの常識では考えられないことです。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.05.22 -
- 関節の症例
- 股関節の症例
- 幹細胞治療の症例
猫の世話を続ける毎日を取り戻した70代女性の股関節再生治療 「猫たちの世話を続けたい」——その一心で治療を決意された70代の女性。右変形性股関節症による痛みは10段階中10と最大レベルに達し、日常生活にも大きな支障をきたしていました。"リペア幹細胞"を合計5億個、計5回にわたり投与した結果、痛みは10段階中10から4へと軽減。自分で靴下を履いたり、足の爪を切ったりと、大切な猫たちとの暮らしに欠かせない動作が再びできるようになりました。さらなる改善にも期待が持てる状況です。 治療前の状態 数年前に右変形性股関節症と診断され、痛みが徐々に悪化していった 痛みは10段階中10と最大レベルに達し、股関節の動きが大きく制限されていた 自分で靴下を履くことや足の爪を切ることが困難になっていた 捨て猫12匹と暮らしており、猫たちの世話を続けられるか大きな不安を抱えていた 患者様は数年前に右変形性股関節症と診断されました。痛みは次第に強くなり、股関節を深く曲げる動作が困難に。靴下を自分で履くことも、足の爪を切ることもできなくなり、日常生活に大きな支障をきたしていました。 患者様が何より心配されていたのは、一緒に暮らす捨て猫12匹の世話でした。従来の治療では痛みの根本的な改善が難しく、「猫たちの世話を続けたい」という強い思いから、再生医療を選択されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 <治療内容>右股関節に合計5億個の"リペア幹細胞"を計5回投与+PRP4回 右股関節に"リペア幹細胞"を合計5億個、計5回にわたり投与しました。加えてPRP治療を4回実施しています。手術や入院の必要はなく、股関節の組織を温存したまま治療を進めることができました。 治療後の変化 段階的に痛みが軽減し、経過を見ながら治療プランを追加・調整 痛みは10段階中10から4へと改善し、日常の動作が楽になった X線検査では右股関節の隙間が広がり、骨嚢胞が小さくなるなどの変化が確認された 自分で靴下を履けるようになり、足の爪も切れるようになった 治療は患者様の経過を丁寧に見ながら進められました。当初の計画に加え、再発予防やさらなる改善を目指して段階的に投与回数を追加。痛みは10段階中10から4へと大幅に軽減し、リハビリでは股関節の柔軟性を保つストレッチや筋力を支える運動も継続していただきました。 治療前は靴下を履くことも爪を切ることもできず、大切な猫たちの世話に不安を抱えていた患者様ですが、自分で靴下を履き、足の爪を切れるようになったと喜びの声をいただきました。猫たちとの暮らしに必要な動作が回復し、「猫たちの世話を続けたい」という願いに一歩近づくことができました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.05.20 -
- 肝臓疾患の症例
- 内科疾患の症例
- 幹細胞治療の症例
肝臓の再生を願う50代男性の肝硬変に対する再生治療 「肝臓を根本から治したい」――その一心で再生医療の可能性に託した50代男性の患者様。肝硬変と診断されてから約2年、禁酒と内服加療を続けてきましたが、腹水が貯まるほど病状は悪化していました。保険診療の範囲では根本的な治療がなく、肝移植以外に手立てがないと言われるなか、"リペア幹細胞"による点滴投与を計4回実施。治療を進めるなかで、肝臓とは直接関係のない副次的な変化として、髪が増えた・太くなったという実感を得られています。今後のCT検査による腹水の状態確認とあわせて、さらなる改善にも期待が持てる状況です。 治療前の状態 約2年前に肝硬変と診断、原因はアルコール 診断後より禁酒と内服加療を開始するも、腹水が貯まるほど病状が悪化 保険診療の範囲では根本的な治療法がなく、肝移植しか手立てがないとされていた 肝臓を根本から治したいという強い思いで再生医療を選択 患者様は約2年前に肝硬変と診断されました。原因はアルコールであったため、診断後すぐに禁酒を開始し、内服加療を続けてきましたが、腹水が貯まるほど病状は悪化してしまいました。肝硬変になると肝臓は線維化して硬くなり、黄疸や腹水、食道静脈瘤などの深刻な合併症を引き起こします。 保険診療の範囲では肝硬変に対する根本的な治療法がなく、肝移植しか助かる手立てがないとされていました。肝臓を根本から治したいという強い思いから、再生医療の可能性に期待して来院されました。 "リペア幹細胞"とリペアセルクリニックの特長 <治療内容>2億個の"リペア幹細胞"を計4回点滴投与 2億個の"リペア幹細胞"を計4回にわたり点滴投与しました。体内に入った"リペア幹細胞"は、再生を必要としている部位・組織に自動的に集まるホーミング効果により、肝臓の炎症や線維化した組織の修復が期待されます。 治療後の変化 計4回の点滴投与を実施し、今後かかりつけの病院でCT検査にて腹水の状態を確認予定 肝臓とは直接関係のない副次的な変化として、髪が増えた・太くなった・脱毛した部分に毛が生えるようになったと実感 美容師からも「髪が増えた」と言われるなど、周囲からも変化を指摘される "リペア幹細胞"の全身への働きかけによる変化として注目される "リペア幹細胞"の点滴投与を計4回実施しました。今後はかかりつけの病院でCT検査を行い、腹水の状態などを詳しく調べる予定です。また、肝臓の治療とは直接関係のない副次的な変化として、少し髪が増えた・太くなった・脱毛した部分に毛が生えるようになったと患者様ご自身が実感されており、美容師からも髪が増えたと言われたとのことです。 肝移植しか手立てがないとされるなかで再生医療に希望を託して来院された患者様。保険診療では根本的な治療がないとされてきた肝硬変に対し、再生医療という新たな選択肢に取り組んでおられます。"リペア幹細胞"は投与後も体内で働き続けるため、今後のCT検査の結果にも期待が持てる状況です。
2026.05.18
蘇らせる
「再生医療」とは?
ケガをして傷がふさがる、傷跡が少しづつ薄くなる・・
当たり前のようですが、実はそこには細胞のチカラが働いています。
それはあなたの身体の細胞が、
弱ったところを修復するために皮膚になろう骨になろうとしているのです。
その細胞のチカラを最大限に引き出して治療を行うことを
「再生医療」と呼びます。
リペアセルクリニック大阪院の特長
当クリニックは、 疾患・ 免疫・美容という分野すべてで自己細胞を用いた 最先端の医療を行うことができる国内でも珍しい部類の厚生労働省への届出が受理された医療機関です。
CPC(細胞培養加工施設)の高い技術により、 冷凍しない方法で幹細胞を投与できるので高い生存率を実現。ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないです。
大阪院はカフェのような落ち着いた雰囲気で治療を受けていただけるくつろぎの空間をご用意しております。
- 2億個の細胞を
投与可能※但し適応による - 高い安全性(化学薬品不使用)
- 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC - くつろぎの
空間

厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に提出し受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-
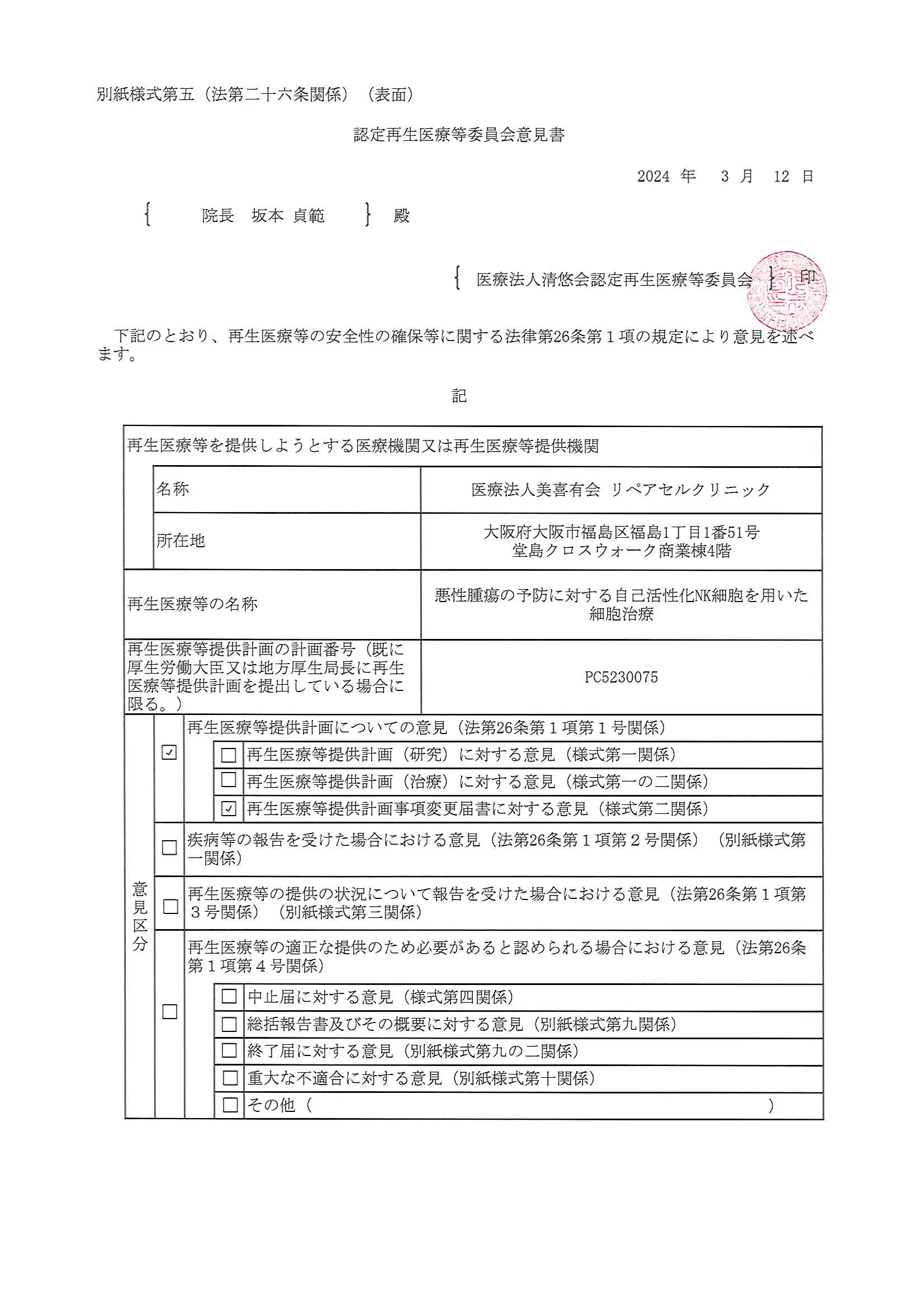
悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-
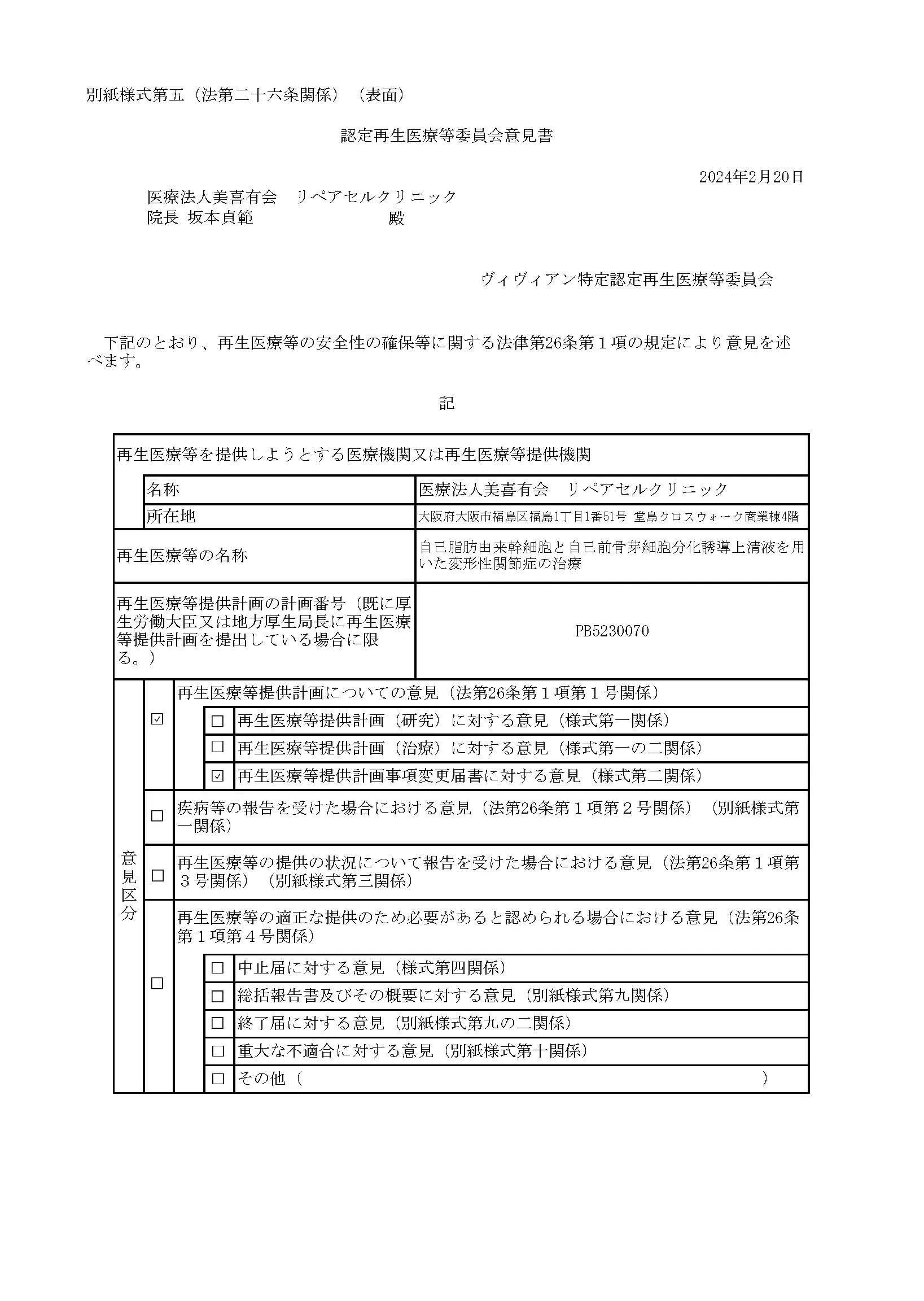
自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療



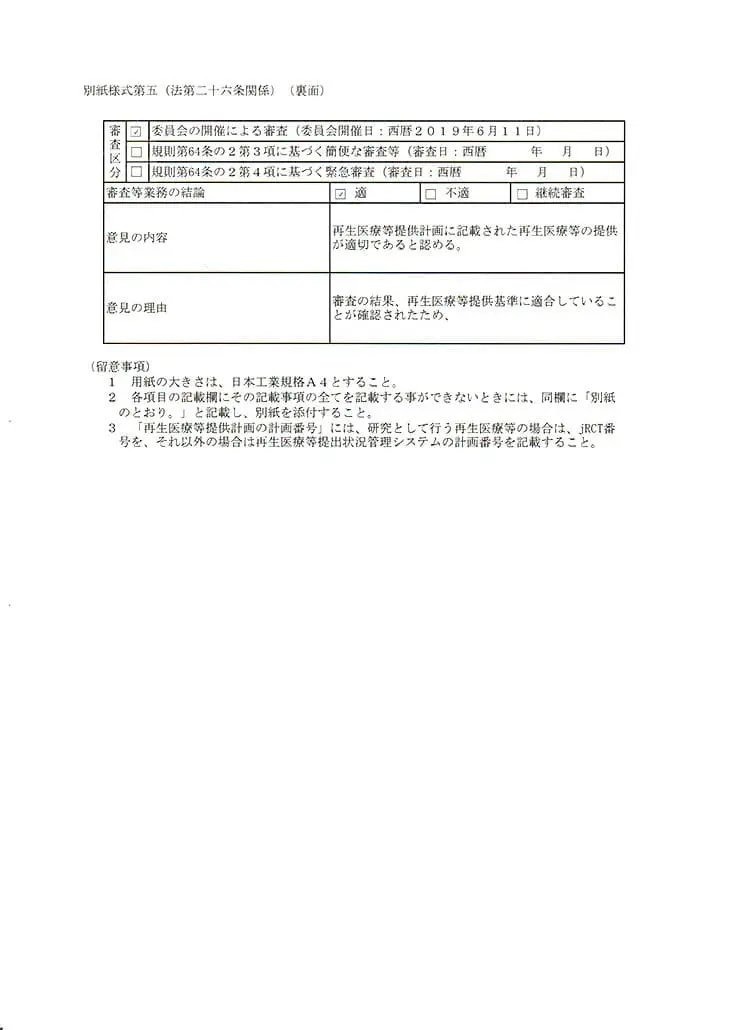


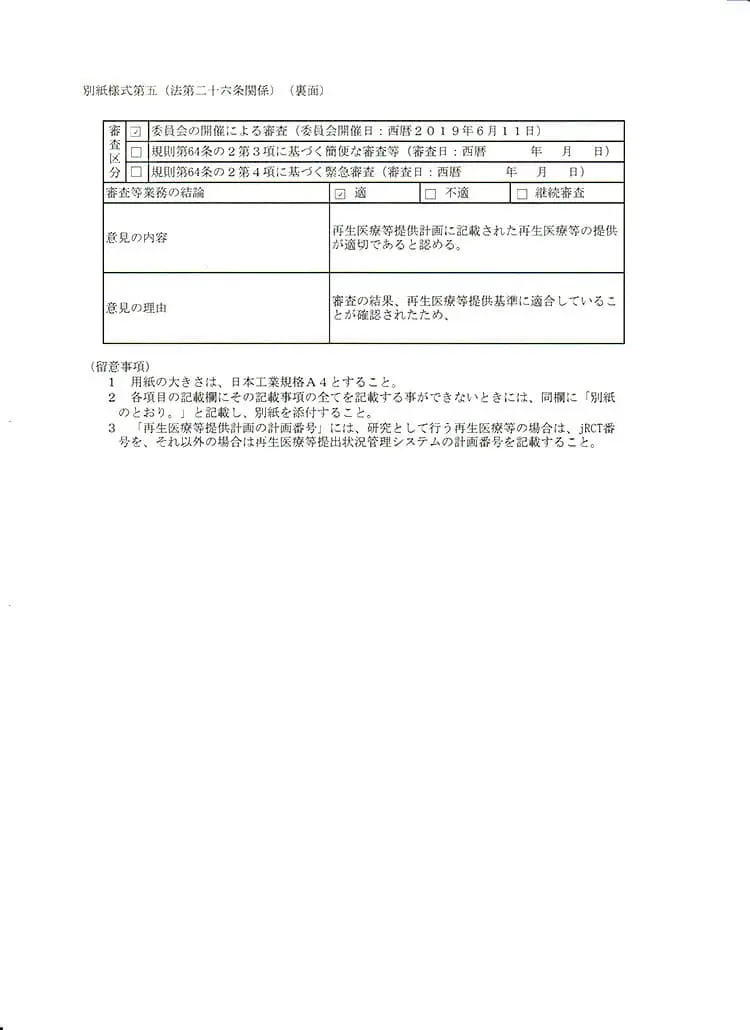
















これによりまだ国内では認可の少ない、自己の幹細胞を点滴で体内に巡らせ内臓などを再生させる治療、「変形性関節症」などの再生医療および、PRP(多血小板血漿)の関節内投与、さらにPRPや幹細胞を用いた肌の再生を、再生医療等安全確保法のもと、自由診療にて提供できるようになりました。自己の幹細胞を用いる再生医療は、厚生労働省が認めた特定認定再生医療等委員会において、治療の妥当性・安全性・医師体制・細胞加工管理体制など厳しく審査を行い、適切と認められる事ではじめて厚生労働省に治療計画を提出することができ、そこで受理され番号を付与されて、ようやく治療を行うことが可能となります。
坂本理事長のブログ
岩井医師のブログ
スタッフブログ
トピックス
-
- 再生治療
- その他
歩いていると「ふらつく」「まっすぐ歩けない」「左右に揺れる」といった症状に気づき、不安を感じている方も多いのではないでしょうか。 「年齢のせいかな」「疲れているだけだろう」と思って放置してしまいがちですが、こうした症状は神経系の異常が関わる「失調性歩行」のサインである可能性があります。 結論として、失調性歩行は小脳・脊髄・末梢神経などの異常によって起こる可能性があり、自己判断で放置すべきではない症状とされています。 原因を特定して適切に対応することで、転倒や骨折のリスクを減らし、基礎疾患の進行抑制にもつながります。 本記事では、失調性歩行の基本、主な症状、原因、放置のリスク、受診の目安、治療とリハビリ、神経機能回復を目指す再生医療まで詳しく解説します。 歩行の違和感を「ただのふらつき」と軽く見ず、早めに専門医に相談することが、症状改善への第一歩です。 なお、脳卒中や脊髄損傷などの神経疾患が原因で失調性歩行が続いている方には、近年再生医療が選択肢の一つとして注目されています。 再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した神経の修復、自己治癒力の向上を目指す治療法です。 リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。 脳神経疾患後の歩行改善事例については、以下の動画でご紹介しています。 https://www.youtube.com/watch?v=5BiddmmJzYo 【こんな方は再生医療をご検討ください】 脳卒中後の歩行障害が続いている 脊髄損傷後の歩行不安定性に悩んでいる リハビリだけでは十分な改善が見られない 標準治療と並行して取り入れる選択肢を探している 身体への負担を抑えて神経機能の改善を目指したい 再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ 失調性歩行とは|どんな状態か 失調性歩行(ataxic gait)とは、運動の協調性(コーディネーション)がうまく取れず、歩行が不安定になる状態を指します。 単なる「足腰の弱り」によるふらつきとは異なり、脳・脊髄・末梢神経などの神経系の異常によって起こる症状です。 特徴 概要 運動の協調障害 複数の筋肉のタイミングが合わない 歩幅の不安定 広がったり狭くなったり一定にならない 左右への揺れ まっすぐ歩けず体が左右にぶれる 広い歩隔(wide-based gait) バランスを取るために両足を広げて歩く 方向転換の困難 向きを変えるときにふらつく タンデム歩行困難 かかと-つま先で一直線に歩けない 主な原因部位 小脳・脊髄・前庭(平衡感覚)・末梢神経 失調性歩行は、原因部位によって「小脳性失調」「脊髄性失調」「前庭性失調」「感覚性失調」などに分類されます。 それぞれ症状の特徴や治療方針が異なるため、神経内科や脳神経外科の専門医による正確な診断が重要です。 失調性歩行の主な症状 失調性歩行の主な症状を整理することで、自分や家族の状態と照らし合わせやすくなります。 ふらつき・左右への揺れ 歩幅の乱れ・バランス低下 ここでは、2つの代表的な症状について詳しく解説します。 ふらつき・左右への揺れ ふらつき・左右への揺れは、失調性歩行の最も典型的な症状です。 症状 具体的な状態 体幹のふらつき 立っているだけでも体が揺れる 歩行時の蛇行 直線が歩けず、ジグザグになる 「酔っ払い歩行」と表現されることも 壁伝い歩行 無意識に壁や手すりに頼ってしまう 立ち止まり時のふらつき 急に止まるとよろける 暗所での悪化 視覚で補えなくなりふらつきが増す 感覚性失調の特徴 めまいを伴うことも 前庭性失調では回転性のめまい とくに「目を閉じると急にバランスを崩す(ロンベルグ徴候陽性)」場合は、感覚性失調(脊髄後索障害など)の可能性があります。 「酔ったような歩き方になっているけれど、お酒は飲んでいない」場合は、神経系の異常を疑い早めの受診が必要です。 歩幅の乱れ・バランス低下 歩幅の乱れ・バランス低下も、失調性歩行の重要なサインです。 症状 具体的な状態 歩幅が一定しない 広くなったり狭くなったりばらつく 広い歩隔 両足を広げて歩く バランスを取るための代償動作 小刻み歩行との違い パーキンソン病の小刻み歩行とは異なり、バラついた不規則な歩幅 方向転換のつまずき 向きを変える際に足がもつれる 階段昇降の困難 特に降りるときに不安が大きい 転倒リスクの増加 バランス補正能力が低下 家族や周囲の人が「最近歩き方がおかしい」と気づくケースが多く、本人が無自覚であることも珍しくありません。 気になる変化があれば、本人を責めるのではなく医療機関への受診を促しましょう。 失調性歩行の原因 失調性歩行の原因は多岐にわたります。 原因を体系的に理解することで、自分や家族のケースを医師に伝える際にも役立ちます。 小脳・神経の異常 薬剤・生活要因 ここでは、2つの主要な原因カテゴリについて詳しく解説します。 小脳・神経の異常 小脳・神経の異常は、失調性歩行の最も多い原因群です。 原因 概要 脳卒中(脳梗塞・脳出血) 小脳・脳幹の血管障害 急性発症の失調 小脳腫瘍 徐々に進行する失調 脊髄小脳変性症(SCD) 遺伝性・孤発性のあり 緩徐進行性 多発性硬化症(MS) 中枢神経の脱髄性疾患 再発寛解型が多い 脊髄損傷 外傷・脊髄炎などで脊髄が損傷 末梢神経障害 糖尿病性・ビタミン欠乏性・遺伝性など 前庭機能障害 良性発作性頭位めまい症・前庭神経炎・メニエール病 正常圧水頭症 高齢者の歩行障害の原因の一つ シャント手術で改善することも パーキンソン症候群 姿勢反射障害により転倒しやすい ビタミンB1・B12欠乏 栄養障害による神経障害 これらの神経疾患は早期診断・早期治療が予後を大きく左右するため、症状に気づいたら早めに神経内科や脳神経外科を受診することが重要です。 体幹失調を含む失調症状全般について詳しい情報は、以下の記事も参考にしてください。 薬剤・生活要因 薬剤・生活要因も失調性歩行の原因として見逃せないポイントです。 原因 概要 アルコール 急性中毒・慢性使用による小脳萎縮 急性失調の典型例 抗てんかん薬 フェニトイン・カルバマゼピンなど 過量・血中濃度上昇で失調 睡眠薬・抗不安薬 ベンゾジアゼピン系などのふらつき 抗うつ薬 起立性低血圧・ふらつきを伴うことがある 化学療法薬 末梢神経障害が出る薬剤も 脱水・電解質異常 高齢者で起こりやすい 栄養不良 ビタミン欠乏・低栄養 運動不足・廃用 筋力・バランス能力の低下 とくに「服薬を始めてから/量が変わってからふらつきが出てきた」場合は、薬剤性の可能性を主治医に必ず相談しましょう。 自己判断での服薬中止は危険なため、必ず処方医と相談することが大切です。 放置するとどうなる? 失調性歩行を放置するとどうなるかを理解することは、早期受診の動機づけとして重要です。 放置のリスク 具体的な内容 転倒・骨折 大腿骨頸部骨折は寝たきりの大きなリスク 頭部外傷 転倒で硬膜下血腫・頭蓋内出血の可能性 基礎疾患の進行 脳卒中・脊髄疾患・神経変性疾患の見逃し 活動範囲の縮小 外出を控える→筋力低下→さらに歩きにくくなる悪循環 QOL低下 買い物・通院・趣味活動が困難に うつ・閉じこもり 活動低下から精神的不調へ 介護負担の増加 家族にとっての負担が増える とくに高齢者の転倒は「骨折→入院→寝たきり→認知機能低下」という負のスパイラルの起点になる可能性があります。 「ちょっとしたふらつき」と軽視せず、早めに原因を突き止めることが、長期的な健康寿命を守ります。 受診の目安と検査方法 受診の目安と検査方法を知っておくことで、医療機関へのアクセスがスムーズになります。 受診の目安 具体的なサイン 急に発症 突然のふらつき・歩行困難 脳卒中の可能性 救急受診を検討 徐々に進行 数週間〜数か月でゆっくり悪化 変性疾患・腫瘍の可能性 他の症状を伴う 手足のしびれ・呂律困難・視野異常など神経症状 転倒を繰り返す 立て続けに転ぶようになった 家族が違和感を指摘 本人は気づいていなくても周囲が変化に気づく 服薬開始後の変化 新しい薬を始めてからふらつきが出た 受診先は、まず神経内科・脳神経外科が中心となります。 検査 内容 問診 発症時期・進行スピード・併存症・服薬状況 神経学的検査 小脳機能検査・ロンベルグ徴候・指鼻試験・タンデム歩行 頭部MRI 小脳・脳幹・脳全体の評価 萎縮・梗塞・腫瘍を確認 頸髄・脊髄MRI 脊髄性失調が疑われる場合 血液検査 ビタミン値・血糖・電解質・薬物血中濃度 前庭機能検査 めまいを伴う場合 耳鼻咽喉科で実施 遺伝子検査 脊髄小脳変性症など遺伝性疾患の精査 「何科に行けばいいか分からない」場合は、まずかかりつけ医に相談し、適切な専門科を紹介してもらうのもよい方法です。 失調性歩行の治療とリハビリ 失調性歩行の治療とリハビリは、原因となる疾患に対する治療と、機能回復のためのリハビリを並行して進めるのが基本です。 アプローチ 内容 原因疾患の治療 脳卒中・MSなど基礎疾患への薬物療法・手術など 薬物療法 原因に応じた薬剤 ビタミン補充・抗痙縮薬など 薬剤調整 薬剤性失調の場合は処方医と相談して減量・変更 バランス訓練 片足立ち・タンデム立位・ステッピング訓練など 歩行訓練 理学療法士の指導下で 平行棒・ライン歩行など 筋力トレーニング 下肢・体幹の筋力強化 協調運動訓練 フレンケル体操など失調症状向け 装具・補助具 杖・歩行器・足底装具で安全性を補う 転倒予防環境整備 手すり設置・段差解消・滑り止めマット 作業療法 日常生活動作の工夫・自助具の活用 リハビリは「専門家の指導下で」「継続的に」「個別の状態に合わせて」行うことが効果を発揮するためのポイントです。 急性期病院から回復期リハビリ病院、外来リハビリへとシームレスに繋いでいくことが、機能回復の鍵となります。 神経機能回復を目指す再生医療という選択肢 脳卒中後遺症や脊髄損傷後の失調性歩行に対して、近年神経機能回復を目指す再生医療が選択肢の一つとして注目されています。 幹細胞を用いた治療は、損傷した神経の修復、慢性炎症の抑制、自己治癒力の向上を目指すアプローチとして、研究と臨床が進められています。 脳卒中・脊髄損傷後の機能回復は、リペアセルクリニックの主要な治療領域の一つで、多くの患者さまへの治療実績があります。 再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、神経組織の修復や機能の維持をサポートする治療法です。 手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。 治療法 特徴 自己脂肪由来幹細胞治療 患者自身の脂肪から採取した幹細胞を培養し点滴投与 神経修復をサポート PRP(多血小板血漿)療法 血液中の血小板を濃縮 成長因子が組織修復をサポート 分化誘導による次世代再生医療 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。 冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。 幹細胞には、損傷した神経組織に集積する「ホーミング現象」があるとされ、神経修復を促す働きが期待されています。 標準治療(原因疾患の治療・薬物療法・リハビリテーション)を継続することが大前提であり、関心がある方は神経内科・脳神経外科の主治医と相談したうえで専門医療機関で十分な説明を受けることが重要となります。 脳卒中後の再生医療について詳しくは、以下のページも参考にしてください。 まとめ|歩行の違和感は早めの対応が重要 失調性歩行は、運動の協調性がうまく取れず歩行が不安定になる神経系の症状で、単なる「足腰の弱り」とは異なる原因背景があります。 主な症状は、ふらつき・左右への揺れ・体幹の不安定・蛇行歩行・壁伝い歩行、歩幅の不安定・広い歩隔・方向転換のつまずき・タンデム歩行困難・転倒リスクの増加などです。 原因は多岐にわたり、神経系の疾患(脳卒中・小脳腫瘍・脊髄小脳変性症・多発性硬化症・脊髄損傷・末梢神経障害・前庭機能障害・正常圧水頭症・パーキンソン症候群・ビタミン欠乏)、薬剤や生活要因(アルコール・抗てんかん薬・睡眠薬・脱水・栄養不良・運動不足)などが関わります。 放置すると、転倒・骨折・頭部外傷・基礎疾患の進行・活動範囲の縮小・QOL低下・うつ・閉じこもり・介護負担の増加など、健康寿命を大きく損なう悪循環につながる可能性があります。 急に発症した場合は脳卒中の可能性があるため救急受診を、徐々に進行した場合は神経内科・脳神経外科の専門医を早めに受診し、神経学的検査・頭部および脊髄MRI・血液検査・前庭機能検査などで原因を特定することが大切です。 治療は、原因疾患への治療と並行して、バランス訓練・歩行訓練・筋力トレーニング・協調運動訓練(フレンケル体操など)・装具や補助具の活用・転倒予防環境整備・作業療法を専門家の指導下で継続することが回復の鍵となります。 脳卒中後遺症や脊髄損傷後の失調性歩行で改善が難しい場合には、近年神経機能回復を目指す再生医療が選択肢の一つとして注目されています。 リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。 「ただのふらつき」と軽く見ず、早めに専門医に相談することが、長期的な健康寿命と生活の質を守る最大の鍵となります。 脳神経疾患後の歩行改善事例については、以下の動画でも紹介していますのでご覧ください。 https://www.youtube.com/watch?v=5BiddmmJzYo 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30 -
- 再生治療
- 免疫細胞療法
- 幹細胞治療
- PRP治療
- その他
健康診断や検査で腎臓に異常を指摘され、「腎臓がんはどれくらいのスピードで進行するのか」「自分の場合はどうなるのか」と不安を感じている方も多いのではないでしょうか。 がんと聞くと「進行が早い」「すぐに転移する」というイメージを持ちがちですが、腎臓がんはがんの種類の中でも比較的特殊な経過をたどることが知られています。 結論として、腎臓がんは比較的ゆっくり進行するケースが多いとされていますが、個人差が大きく、進行が早いタイプも存在するとされています。 過度に不安にならず、定期的な検査と泌尿器科専門医の管理下で適切な治療を受けることが、最善の経過につながります。 本記事では、腎臓がんの基本、進行スピードの特徴、影響する要因、進行時の症状、早期発見の重要性、標準治療、再生医療の可能性まで詳しく解説します。 腎臓がんと診断された場合は、泌尿器科のがん専門医による正確な診断と治療方針の決定が何より重要です。 本記事は一般的な情報提供を目的としており、診断・治療の判断は必ず主治医にご相談ください。 なお、近年は標準治療(手術・薬物療法・免疫療法など)に加えて、治療後の体力回復や免疫機能のサポートを目指すアプローチとして再生医療の研究も進められています。 再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、自己治癒力の維持・向上を目指す治療法です。 リペアセルクリニックでは、標準治療と並行して取り入れられる補完的な選択肢として、免疫細胞療法を含む再生医療を提供しています。 再生医療の基本的な考え方については、以下の動画でご紹介しています。 https://www.youtube.com/watch?v=WDZayyLiOYc 【再生医療の補完的活用が検討される場面】 がん治療後の体力回復をサポートしたい 免疫機能の維持を目指したい 標準治療と並行できるサポートを探している 主治医とも相談しながら追加の選択肢を検討したい QOL(生活の質)維持を意識した治療を考えたい 再生医療は標準治療の代替ではなく、必ず主治医と相談したうえで補完的に活用を検討するものです。 再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ 腎臓がんとは|どんな特徴があるか 腎臓がん(腎細胞がん)とは、左右の腎臓にできる悪性腫瘍の総称で、最も多いタイプは「淡明細胞型腎細胞がん」とされています。 他のがんと比べていくつかの特徴的な性質を持っているため、進行スピードや治療方針も独特の側面があります。 特徴 概要 主な発症年齢 50〜70代に多い 男性が女性の約2倍 自覚症状 初期は無症状が大半 進行して血尿・腰痛・腹部腫瘤 発見契機 健康診断の腹部超音波・CT検査で偶然発見されるケースが多い 主な組織型 淡明細胞型(約70%) 乳頭状型・嫌色素細胞型など 転移しやすい部位 肺・骨・肝臓・脳など 血流に乗って遠隔転移 放射線・抗がん剤への反応 他のがんと比べて反応性が低いとされる 分子標的薬・免疫療法が中心 予後 早期発見であれば比較的良好 進行・転移例では治療が長期化 腎臓がんは「無症状で進む」「画像診断で偶然見つかる」という特徴があり、定期的な健康診断や画像検査が早期発見の最大の鍵となります。 腎機能を担う臓器であるため、治療においては「がんの治療」と「腎機能の温存」の両方をバランスよく考慮することが重要です。 腎臓がんの進行スピードの特徴 腎臓がんの進行スピードについては、以下のような特徴が知られています。 特徴 概要 一般的な進行 他のがんと比較してゆっくり進行するケースが多いとされる 早期(小さな腫瘍)の場合 数年単位で経過観察(アクティブサーベイランス)が選択されることもある サイズの目安 4cm未満の腫瘍は転移リスクが比較的低い 大きくなるほどリスクが上がる傾向 進行が早いタイプ 悪性度の高い組織型・サルコマトイド変化を伴うものなど 転移のパターン 血行性転移が中心(肺・骨・肝臓・脳) 診断時に転移が見つかるケースも 予後の幅 早期発見で5年生存率が高い 進行・転移例でも近年は治療成績が向上 「ゆっくり進行する」というのはあくまで統計的な傾向であり、すべての症例に当てはまるわけではありません。 個々のケースで進行スピードや転移リスクは異なるため、必ず泌尿器科・腫瘍内科の専門医による評価と方針決定を受けることが大切です。 近年は分子標的薬や免疫チェックポイント阻害薬の登場により、進行・転移例でも治療の選択肢と治療成績が向上しています。 進行スピードに影響する要因 腎臓がんの進行スピードに影響する要因を理解することで、なぜ個人差が出るのかが見えてきます。 腫瘍の性質(悪性度) 年齢や体調 ここでは、2つの主要な要因について詳しく解説します。 腫瘍の性質(悪性度) 腫瘍の性質(悪性度)は、進行スピードを左右する最も重要な要因の一つです。 要因 影響 組織型 淡明細胞型・乳頭状型・嫌色素細胞型などタイプによって進行傾向が異なる 腫瘍の大きさ 大きくなるほど転移リスクが上昇 4cmが一つの目安 病理学的悪性度(グレード) 細胞の見た目から判定 グレードが高いほど進行が早い傾向 サルコマトイド変化 肉腫様の変化を伴うと進行が早い 血管浸潤 腎静脈・下大静脈に進展していると転移リスク上昇 遺伝的要因 VHL病など遺伝性腎がんは若年発症・多発しやすい これらの「腫瘍そのものの性質」は、画像検査と病理検査で評価され、治療方針の決定に直結する情報となります。 悪性度が高くても、近年は分子標的薬や免疫療法の進歩で治療の選択肢が広がっているため、過度に絶望する必要はありません。 年齢や体調 年齢や体調などの患者さま側の要因も、進行スピードや治療選択に影響します。 要因 影響 年齢 高齢ほど治療の選択肢に制約 体力・併存症を考慮 全身状態 基礎体力・PS(Performance Status)が治療継続に影響 腎機能 残存腎機能・両側病変かどうか 免疫機能 免疫療法の効果に影響する可能性 併存疾患 心疾患・糖尿病・高血圧の有無で治療選択が変わる 栄養状態 体力維持・治療耐性に直結 生活習慣 喫煙・肥満・高血圧は腎臓がんのリスク要因 「個々の状態に合わせた治療」(個別化医療)が、現代のがん治療の基本的な考え方です。 同じ腎臓がんでも、年齢・体調・併存症によって最適な治療方針は異なるため、専門医とよく相談して決めていくことが重要です。 進行するとどうなる? 腎臓がんが進行するとどうなるかを理解することは、早期発見・早期治療の重要性を実感する上で大切です。 進行段階 想定される症状 初期(限局) ほぼ無症状 健康診断で偶然発見されることが多い 中期(局所進展) 血尿・腰背部痛・腹部腫瘤の三大徴候 ただし全例に揃うわけではない 血尿 肉眼的血尿(目で見える)・顕微鏡的血尿 痛みを伴わないことが多い 腰背部痛 腎臓周囲の鈍痛 進行とともに強くなる 全身症状 体重減少・発熱・倦怠感・貧血 進行(転移) 肺転移(咳・血痰)・骨転移(骨痛)・肝転移・脳転移など部位による症状 傍腫瘍症候群 腎臓がん特有の高カルシウム血症・高血圧・赤血球増加など 進行期で発見されると治療が難しくなるため、「無症状の段階で見つけること」が腎臓がんでは特に重要です。 気になる症状(特に痛みのない血尿)がある場合は、自己判断せず泌尿器科を受診しましょう。 早期発見の重要性 腎臓がんは無症状で進行することが多いため、早期発見の重要性がとくに高い病気です。 早期発見の方法 概要 腹部超音波検査(エコー) 人間ドック・健康診断で実施 腎臓の腫瘤発見に有効 CT検査 診断の決め手 腫瘍の性状・進展範囲・転移を評価 MRI検査 CTで判断が難しい場合 血管浸潤の評価に有用 尿検査 血尿の有無を確認 血液検査 腎機能・貧血・カルシウム値などをチェック 定期健康診断の活用 特に40歳以降は年1回の健診を継続 人間ドック・脳ドックの追加 腹部CTを含むコースで偶発的発見の可能性 早期(I期)で発見・治療できれば、5年生存率は90%以上とされるのが腎臓がんの特徴です。 定期的な健康診断や人間ドックを継続することが、最善の経過につながる最大の鍵となります。 腎臓がんの治療法 腎臓がんの治療法は、進行度・腫瘍の性質・全身状態によって選択されます。 治療法 内容 外科手術(根治的腎摘除術) 腫瘍を含む腎臓を全て摘出 進行度に応じて選択 腎部分切除術 腫瘍部分のみ切除 腎機能温存が可能 小さな腫瘍が対象 ロボット支援手術 ダヴィンチなど 低侵襲・精密な操作 経皮的凍結療法・ラジオ波焼灼療法 手術困難な小さな腫瘍に対する選択肢 分子標的薬 スニチニブ・パゾパニブ・カボザンチニブなど 進行・転移例に使用 免疫療法(免疫チェックポイント阻害薬) ニボルマブ・ペムブロリズマブ・イピリムマブ 近年成績が向上 併用療法 分子標的薬と免疫療法の組み合わせ 標準的な選択肢 経過観察(アクティブサーベイランス) 小さな腫瘍・高齢・全身状態を考慮した上で選択肢に 緩和ケア 症状緩和・QOL維持 治療と並行して提供 腎臓がんは放射線治療や従来の抗がん剤への反応性が低いとされ、手術と分子標的薬・免疫療法が治療の中心です。 近年は治療選択肢が大きく広がり、進行・転移例でも長期生存が見込めるケースが増えています。 治療方針は必ず泌尿器科・腫瘍内科のがん専門医と十分に相談したうえで決定することが大切です。 がん治療と再生医療の可能性 近年、がん治療と再生医療の可能性について、研究と臨床が進められています。 ここでまず重要なことは、幹細胞治療やPRP療法は「がんそのものを治す治療」ではないということです。 あくまで標準治療(手術・薬物療法・免疫療法)が治療の中心であり、再生医療は「治療後の体力回復」「免疫機能の維持」「腎機能のサポート」「QOLの維持」など補完的な目的で活用が検討される領域となります。 想定される補完的活用 概要 免疫細胞療法 患者自身の免疫細胞を活性化 体の防御機能の維持を目指す 幹細胞による補助 治療後の体力回復・腎機能サポート 研究が進められている領域 QOL維持のサポート 標準治療の副作用軽減・体調管理 対象 主治医との連携のもと検討 標準治療を継続することが大前提 リペアセルクリニックでは、再生医療の一環として免疫細胞療法を提供しており、患者さまご自身の免疫細胞を活用したアプローチで体のサポートを目指しています。 再生医療は患者さまご自身の脂肪組織や血液成分を活用するため、拒絶反応のリスクが低く、身体への負担が少ないとされています。 ただし、再生医療はあくまで補完的な選択肢であり、がんの標準治療を必ず継続することが大前提です。 関心がある方は、まず腎臓がんの主治医(泌尿器科・腫瘍内科)に相談し、その上で再生医療を提供する医療機関で十分な説明を受けることが重要となります。 「研究段階の領域」「すべての方に効果が期待できるわけではない」点を理解した上で、ご自身の状況に合うかを慎重に判断しましょう。 免疫細胞療法について詳しい情報は、以下のページも参考にしてください。 まとめ|進行スピードは個人差があり定期管理が重要 腎臓がんは、初期は無症状で進行することが多く、健康診断や人間ドックで偶然発見されるケースが大半です。 進行スピードは一般的にゆっくりとされていますが、これはあくまで統計的な傾向で、組織型・腫瘍の大きさ・病理学的悪性度・サルコマトイド変化・血管浸潤・遺伝的要因・年齢・全身状態・腎機能・併存疾患などによって個人差が大きい点に注意が必要です。 進行すると、血尿・腰背部痛・腹部腫瘤の三大徴候、体重減少・発熱・倦怠感・貧血、肺・骨・肝・脳への転移症状、高カルシウム血症などの傍腫瘍症候群が現れる可能性があります。 早期発見のためには、年1回以上の健康診断で腹部超音波検査を受けること、可能であれば人間ドックで腹部CTを含むコースを定期的に活用することが有効で、早期(I期)発見であれば5年生存率は90%以上とされる予後の良いがんです。 治療は、進行度に応じて根治的腎摘除術・腎部分切除術・ロボット支援手術・経皮的凍結療法・ラジオ波焼灼療法、進行・転移例には分子標的薬・免疫チェックポイント阻害薬・併用療法、状況によっては経過観察(アクティブサーベイランス)や緩和ケアなど、多様な選択肢が利用できます。 近年は分子標的薬と免疫療法の進歩により、進行・転移例でも治療成績が向上しており、過度に絶望する必要はありません。 再生医療は「がんそのものを治す治療」ではなく、標準治療を継続することを大前提とした補完的選択肢として、治療後の体力回復・免疫機能の維持・QOLの維持などの観点で研究と臨床が進められている領域です。 リペアセルクリニックでは、免疫細胞療法を含む再生医療を提供しており、患者さまご自身の細胞を活用したアプローチで体のサポートを目指しています。 関心がある方は、必ず腎臓がんの主治医(泌尿器科・腫瘍内科のがん専門医)に相談したうえで、再生医療を提供する医療機関で十分な説明を受けることが重要です。 過度に不安にならず、定期的な検査と専門医による治療管理を継続することが、最善の経過につながる最大の鍵となります。 再生医療の基本的な考え方については、以下の動画でも紹介していますのでご覧ください。 https://www.youtube.com/watch?v=WDZayyLiOYc 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30 -
- 再生治療
- その他
交通事故(特に自動車の前方衝突)後に膝に痛みや不安定感があり、「ダッシュボード損傷ではないか」と心配している方も多いのではないでしょうか。 事故直後は打撲程度の診断だったのに、時間が経っても膝の違和感・ぐらつき・階段降りでの不安が続くケースは少なくありません。 結論として、ダッシュボード損傷は膝への強い衝撃で起こる重度の靭帯損傷(特に後十字靭帯損傷)であり、放置せず適切な診断と治療が後遺症を防ぐ鍵とされています。 後十字靭帯(PCL)は膝の中で最も太く強い靭帯ですが、損傷すると関節の不安定性・将来的な変形性膝関節症のリスクにつながります。 本記事では、ダッシュボード損傷の基本、症状、原因と発生メカニズム、放置のリスク、検査・診断、治療法、後遺症とリハビリ、靭帯・関節機能の回復を目指す再生医療まで詳しく解説します。 「事故後しばらくしてから膝の違和感が出てきた」という方こそ、早めの専門医受診が大切です。 なお、保存療法やリハビリだけでは不安定性が残る場合や、スポーツ復帰を目指す方には、近年再生医療が補完的な選択肢の一つとして注目されています。 再生医療とは、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、損傷した靭帯や関節組織の修復、自己治癒力の向上を目指す治療法です。 リペアセルクリニックでは、手術や入院を必要とせず、身体への負担を抑えた再生医療を提供しています。 膝の靭帯・半月板損傷に対する治療と回復事例については、以下の動画でご紹介しています。 https://www.youtube.com/watch?v=MQQohNxbG2I 【こんな方は再生医療をご検討ください】 ダッシュボード損傷の診断を受けたが手術は避けたい 保存療法・リハビリだけでは膝の不安定性が改善しない 事故後の膝の違和感が長引いている スポーツや日常生活に早期復帰したい 合併する半月板損傷・軟骨損傷もあわせて改善を目指したい 再生医療について詳しく知りたい方は、当院(リペアセルクリニック)の公式LINEでも紹介していますので、ぜひ参考にしてください。 \公式LINEでは再生医療に関する情報や症例を公開中!/ ダッシュボード損傷とは|どんなケガか ダッシュボード損傷(dashboard injury)とは、自動車の交通事故で膝がダッシュボードに強くぶつかることで起こる、膝関節周辺の外傷の総称です。 代表的な損傷は後十字靭帯(PCL:Posterior Cruciate Ligament)損傷で、合併して半月板損傷・軟骨損傷・骨折を伴うこともあります。 特徴 概要 代表的な損傷 後十字靭帯(PCL)損傷 主な原因 交通事故で膝をダッシュボードに強打 膝が90度屈曲した状態で前方からの衝撃 合併損傷 半月板損傷・軟骨損傷・脛骨骨折・後外側支持機構(PLS)損傷 後十字靭帯の役割 膝関節最大・最強の靭帯 脛骨が後方にずれるのを防ぐ 頻度 前十字靭帯(ACL)損傷の1/6〜1/7程度 症状の特徴 前十字靭帯損傷より自覚症状が軽い 放置されやすい 後十字靭帯は前十字靭帯より太く強いため、損傷頻度は少ないものの、「単独損傷では症状が軽く見過ごされやすい」という特徴があります。 軽症だからと放置すると、後年になって変形性膝関節症や慢性的な膝の不安定感に発展するケースもあるため、早期の正確な診断が重要です。 ダッシュボード損傷の主な症状 ダッシュボード損傷の主な症状は、受傷直後と慢性期で大きく変化します。 膝の痛み・腫れ ぐらつき・不安定感 ここでは、代表的な2つの症状について詳しく解説します。 膝の痛み・腫れ 受傷直後は膝の痛みと腫れが強く現れます。 時期 症状 受傷直後 膝周囲の激しい痛み 関節内出血による腫れ 可動域制限 皮膚の所見 膝のお皿の下に擦り傷・打撲痕(青あざ) 急性期(数日〜数週間) 徐々に痛みは軽減 腫れも引いていく 慢性期 膝の違和感・鈍い痛み 同じ姿勢を続けると痛む ムービーサイン 長時間座っていると膝に鈍痛 映画館で症状が出やすいことから命名 PCL損傷の典型症状 痛みと腫れが軽減すると「治った」と勘違いしてしまうケースが多いですが、靭帯損傷は時間で自然に回復するわけではありません。 早めにMRI検査を含む精密検査を受けることが大切です。 ぐらつき・不安定感 膝のぐらつき・不安定感は、後十字靭帯損傷の中核的な症状です。 不安定感のタイプ 具体的な症状 階段下降時 階段を下りるときに膝が抜けるような感覚 膝崩れ(ギビングウェイ) 急に力が抜けてガクッとなる 転倒のリスクあり スポーツ動作 急停止・方向転換で違和感 パフォーマンス低下 下り坂・凹凸路面 不安定さで踏ん張れない 合併損傷時 半月板や他の靭帯も損傷していると不安定感が増す 後十字靭帯単独損傷では、前十字靭帯損傷ほどの強い不安定感は出にくいとされていますが、他の靭帯や半月板を同時に損傷しているケースでは症状が顕著になります。 「事故から時間が経って違和感が増してきた」場合は、再診を受けましょう。 ダッシュボード損傷の原因と発生メカニズム ダッシュボード損傷の原因と発生メカニズムを理解することで、なぜ後十字靭帯が損傷するのかが見えてきます。 受傷状況 メカニズム 交通事故(典型例) 座位で膝が90度屈曲した状態 前方衝突で膝(脛骨上端)がダッシュボードに強打 脛骨が後方に押し込まれる 転倒 膝を曲げた状態で転倒し脛骨を強打 自転車・バイク事故で多い コンタクトスポーツ ラグビー・アメリカンフットボール・柔道などで膝下にタックル スキー転倒 膝を曲げた状態での転倒で受傷 過伸展 膝を必要以上に後方に反らせる 膝の脱臼 他の靭帯と同時に損傷することが多い 後十字靭帯は、大腿骨に対して脛骨が後方にずれないよう支える「膝の軸」とも呼ばれる強靭な靭帯です。 ところが膝が90度屈曲した状態で前方から強い力(約200kg以上)が加わると、脛骨が後方に強制的に押し込まれて靭帯が損傷します。 交通事故では、シートベルトをしていても下肢の動きは制限されにくいため、ダッシュボード損傷は珍しくないケガです。 スポーツ外傷を含めた靭帯・関節損傷の治療については、以下のページも参考にしてください。 放置するとどうなる? ダッシュボード損傷を放置するとどうなるかを理解することは、早期治療の重要性を実感する上で欠かせません。 放置のリスク 具体的な内容 慢性的な膝の不安定性 スポーツ・日常動作で踏ん張りがきかない 二次損傷の発生 膝の不安定性により半月板・軟骨が摩耗 変形性膝関節症 数年〜10年かけて進行 長期的な痛みと機能低下 慢性的な痛み 同じ姿勢で痛む(ムービーサイン) 気候変化で悪化 スポーツ復帰の困難 パフォーマンス低下 再受傷リスク 膝崩れによる転倒 特に高齢者では骨折・寝たきりリスク QOL低下 階段昇降・正座・しゃがみが困難に 後十字靭帯損傷は、急性期の症状が比較的軽い分、「打撲だと思って放置」「数年後に膝が悪化して受診」というパターンが珍しくありません。 事故後に膝に違和感がある場合は、症状が軽くても整形外科でMRI検査を受けることが、将来の後遺症を防ぐ最善の選択です。 検査と診断方法 検査と診断方法を知っておくと、医療機関を受診する際の不安が減ります。 検査 内容 問診 受傷状況・症状・既往歴を詳しく聞く 徒手検査(身体所見) 後方引き出しテスト・サギングテスト・ラックマンテストなど 不安定性を確認 レントゲン検査 骨折・剥離骨折の有無を確認 靭帯自体は写らない MRI検査 靭帯・半月板・軟骨の状態を詳細に評価 診断の決め手 超音波(エコー)検査 補助的な検査 関節液貯留などの確認 ストレスX線撮影 脛骨の後方移動量を客観的に測定 診断のポイントは「徒手検査で不安定性を確認」「MRIで靭帯と合併損傷を評価」「レントゲンで骨折を除外」の3点です。 後十字靭帯損傷は単独では見逃されやすいため、スポーツ整形外科や膝関節を専門とする医療機関での精密検査が望ましいとされています。 ダッシュボード損傷の治療法 ダッシュボード損傷の治療法は、損傷の程度・合併損傷の有無・年齢・スポーツ復帰の希望によって選択肢が変わります。 治療法 内容 保存療法(基本) PCL単独・I〜II度損傷に第一選択 装具・松葉杖・リハビリ 膝装具(ニーブレース) 膝の不安定性を補助 受傷初期に使用 大腿四頭筋訓練 太もも前面の筋力強化 膝の安定性をサポート 可動域訓練 早期から痛みのない範囲で動かす 関節拘縮の予防 ギプス固定 受傷初期の疼痛・安静目的 長期固定は避ける 手術療法 完全断裂・III度損傷・他の靭帯合併損傷で選択 関節鏡視下PCL再建術 薬物療法 消炎鎮痛剤 急性期の疼痛コントロール 術後リハビリ 手術後3〜6か月のリハビリ 段階的な機能回復 後十字靭帯単独損傷の場合、「3か月の保存療法で日常生活・スポーツ復帰が可能なケースも多い」とされています。 ただし、保存療法を3か月以上継続しても不安定感や膝窩部の痛みが残る場合や、半月板・軟骨・他の靭帯を合併損傷している場合は、手術療法が検討されます。 後遺症とリハビリの重要性 ダッシュボード損傷で後遺症とリハビリの重要性を理解することは、長期的な膝の健康にとって不可欠です。 想定される後遺症 概要 慢性的な不安定感 膝のぐらつき・膝崩れ 慢性疼痛 同じ姿勢での鈍痛(ムービーサイン) 変形性膝関節症 数年〜10年かけて進行 可動域制限 正座・しゃがみが困難 スポーツパフォーマンス低下 瞬発力・方向転換が苦手に これらの後遺症を防ぐ最大の鍵は適切なリハビリテーションです。 リハビリのポイント 具体的な内容 大腿四頭筋強化 太もも前面の筋力 関節安定性の中核 ハムストリングス強化 PCL損傷時には注意して進める バランストレーニング 片足立ち・不安定面での訓練 可動域訓練 関節拘縮の予防 スポーツ動作練習 復帰前に段階的に動作を確認 専門家の指導下で 理学療法士・アスレチックトレーナーの管理 後十字靭帯損傷後のリハビリでは、「ハムストリングスの早期負荷を避ける」「下腿が前に出る動作を制限する」などの注意点があります。 自己流ではなく専門家の指導下で、段階的に進めていくことが最も大切です。 靭帯・関節機能の回復を目指す再生医療という選択肢 保存療法やリハビリで十分な改善が見られない方、手術を避けたい方、スポーツ復帰を目指す方には、近年靭帯・関節機能の回復を目指す再生医療が選択肢の一つとして注目されています。 幹細胞やPRPを用いた治療は、損傷した靭帯や軟骨、半月板の修復、炎症の抑制、自己治癒力の向上を目指すアプローチとして、研究と臨床が進められています。 ダッシュボード損傷では後十字靭帯だけでなく半月板や軟骨の合併損傷も多いため、複数の組織を同時にサポートできる可能性のある再生医療は親和性の高い選択肢といえます。 再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、組織の修復や機能の維持をサポートする治療法です。 手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。 治療法 特徴 自己脂肪由来幹細胞治療 患者自身の脂肪から採取した幹細胞を培養し関節内に投与 靭帯・半月板・軟骨の修復をサポート PRP(多血小板血漿)療法 血液中の血小板を濃縮し関節内に注入 成長因子が組織修復をサポート アスリートの活用例も 分化誘導による次世代再生医療 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。 冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。 関節への局所投与のため、全身への負担が少なく、外来治療として受けられる点も特徴です。 標準治療(保存療法・手術療法)を継続することが大前提であり、関心がある方は整形外科の主治医と相談したうえで専門医療機関で十分な説明を受けることが重要となります。 ダッシュボード損傷で合併することの多い半月板損傷の再生医療については、以下のページも参考にしてください。 まとめ|早期対応が後遺症を防ぐ鍵 ダッシュボード損傷は、自動車の前方衝突事故などで膝が90度屈曲した状態でダッシュボードに強打されることによって起こる、後十字靭帯(PCL)損傷を中心とした膝の重度外傷です。 主な症状は、受傷直後の膝周囲の激痛・関節内出血による腫れ・可動域制限、慢性期の鈍い違和感、長時間座位での痛み(ムービーサイン)、階段下降時のぐらつき・膝崩れなどです。 後十字靭帯は前十字靭帯より太く強いため損傷頻度は少ないものの、単独損傷では症状が軽く見過ごされやすく、半月板・軟骨・他の靭帯を合併損傷していると不安定感が顕著になります。 放置すると、慢性的な不安定性、二次的な半月板・軟骨損傷、変形性膝関節症の進行、慢性疼痛、スポーツ復帰の困難、膝崩れによる転倒リスクなどの後遺症につながる可能性があります。 診断は、問診・徒手検査(後方引き出しテスト・サギングテスト)・レントゲン・MRI検査が中心で、特にMRIが診断の決め手となります。 治療は、PCL単独でI〜II度損傷の場合は装具・松葉杖・大腿四頭筋訓練・可動域訓練を中心とした保存療法が第一選択で、3か月の保存療法で日常生活・スポーツ復帰が可能なケースも多くあります。 完全断裂・III度損傷・他の靭帯合併損傷の場合は、関節鏡視下PCL再建術などの手術療法が検討されます。 後遺症を防ぐ最大の鍵は適切なリハビリで、大腿四頭筋強化・バランス訓練・可動域訓練を専門家の指導下で段階的に進めることが重要です。 保存療法やリハビリで十分な改善が見られない場合、手術を避けたい場合、スポーツ復帰を目指す場合には、近年靭帯・関節機能の回復を目指す再生医療が選択肢の一つとして注目されています。 リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。 「事故から時間が経って違和感が増えてきた」と感じる方こそ、自己判断で放置せず、整形外科のスポーツ専門医・膝関節専門医を受診しましょう。 膝の靭帯・半月板損傷に対する治療と回復事例については、以下の動画でも紹介していますのでご覧ください。 https://www.youtube.com/watch?v=MQQohNxbG2I 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30 -
- 再生治療
- 免疫細胞療法
- その他
帯状疱疹の発疹が治った後も「ピリピリ」「ズキズキ」「焼けるような痛み」が長く続いて、「いつ治るのか」「最新の治療法はあるのか」と悩んでいる方も多いのではないでしょうか。 従来の鎮痛薬や抗てんかん薬を続けても改善せず、「もう一生この痛みと付き合うしかないのか」と不安を感じている方も少なくありません。 結論として、帯状疱疹後神経痛(PHN)は薬物療法・神経ブロック・最新治療・再生医療など複数のアプローチを組み合わせることで、改善が期待できるとされています。 近年は神経ブロック・高周波治療(RF治療)・高濃度カプサイシン療法など治療の選択肢が広がり、難治性のケースにも対応できる可能性が高まっています。 本記事では、帯状疱疹後神経痛の基本、従来治療、最新の解消法、最新治療の特徴、改善しにくいケース、日常生活での対策、神経修復を目指す再生医療まで詳しく解説します。 「もう治らない」と諦める前に、最新の治療選択肢を知ることが、改善への第一歩となるので、ぜひ参考にしてみてください。 帯状疱疹後神経痛とは|なぜ痛みが続くのか 帯状疱疹後神経痛(PHN)とは、帯状疱疹を発症した後、皮膚の発疹や水ぶくれが治癒したにもかかわらず、痛みが残ってしまう神経障害性疼痛です。 一般的に、帯状疱疹発症から3か月以上経過しても痛みが続く場合に「帯状疱疹後神経痛」と診断されます。 特徴 概要 原因 水痘・帯状疱疹ウイルスによる神経の損傷 痛みの種類 「ピリピリ」「ズキズキ」「焼けるような」「電気が走るような」 アロディニア 通常痛みを感じない刺激(衣類の擦れ・風など)で痛みを感じる 持続期間 数か月〜数年、まれに10年以上続くことも 発症リスク 50歳以上の帯状疱疹患者の約20%が移行 性質 神経障害性疼痛(一般的な鎮痛薬が効きにくい) 痛みが続く理由は、ウイルスによって神経が物理的にダメージを受け、その修復が追いつかないまま神経の異常興奮が慢性化するためとされています。 また、脳の痛みの処理機能にも変化が起こり、「中枢性感作」と呼ばれる状態になると、わずかな刺激でも強い痛みを感じやすくなります。 帯状疱疹後神経痛は「神経そのもののダメージ」と「脳の痛み処理の変化」が組み合わさった複雑な病態であり、だからこそ複数の治療を組み合わせるアプローチが重要となります。 従来の治療法(基本) 従来の治療法は、薬物療法を中心とした対症療法が基本となります。 治療 内容 抗てんかん薬 プレガバリン(リリカ)、ガバペンチン(ガバペン)、ミロガバリン(タリージェ) 神経の異常興奮を抑える 抗うつ薬 三環系抗うつ薬・SNRI(デュロキセチンなど) 神経伝達物質を調整して痛みを抑制 非ステロイド性抗炎症薬 ロキソプロフェンなど 軽度〜中等度の痛みに使用 アセトアミノフェン 他剤との併用で使われる鎮痛薬 オピオイド鎮痛薬 トラマドール・フェンタニル(貼付剤)など 強い痛みに使用 外用薬 リドカインパッチ・カプサイシンクリーム 局所的な痛みの緩和 理学療法 温熱・近赤外線(スーパーライザー)など 血流改善で症状緩和 薬物療法は「複数の薬を組み合わせる」「徐々に量を調整する」「副作用を見ながら継続する」のが基本です。 ただし、薬物療法だけでは十分な効果が得られない難治性のケースも少なくなく、その場合に最新治療や再生医療が検討されます。 帯状疱疹後神経痛の最新解消法 帯状疱疹後神経痛の最新解消法として、近年は神経ブロック療法・高周波治療(RF治療)・高濃度カプサイシン療法などが注目されています。 これらは従来の薬物療法で改善しないケースでも、痛みのコントロールが期待できる選択肢です。 神経ブロック療法 高周波治療(RF治療) 高濃度カプサイシン療法 ここでは、3つの代表的な最新治療について詳しく解説します。 神経ブロック療法 神経ブロック療法は、痛みを伝える神経の近くに局所麻酔薬を注射して、痛みの信号を遮断する治療です。 ペインクリニックや麻酔科で行われ、帯状疱疹後神経痛の治療において広く活用されています。 特徴 概要 原理 痛みを伝える神経近くに局所麻酔薬を注入 痛みの信号を一時的に遮断 代表的な種類 硬膜外ブロック・神経根ブロック・星状神経節ブロック・肋間神経ブロック 期待される効果 痛みの緩和・血流改善・神経修復のサポート 頻度 週1〜数回など、症状に応じて繰り返す 適応 帯状疱疹急性期から後神経痛まで幅広く適用可 神経ブロック療法は早期から行うことで帯状疱疹後神経痛への移行を予防できる可能性もあるとされ、症状の長期化を防ぐ意味でも重要な選択肢です。 高周波治療(RF治療) 高周波治療(RF治療:Radio Frequency)は、高周波の電流を用いて神経の伝達を調整し、長期的な鎮痛効果を目指す治療です。 種類 特徴 パルス高周波(PRF) 短時間の電流で神経を刺激 神経破壊を伴わず比較的安全 高周波熱凝固 電流で神経の一部を熱凝固 長期間の鎮痛が期待できる 期待される効果 痛みの長期軽減・薬の減量 対象 薬物療法・神経ブロックで効果が不十分な場合 高周波治療は「数か月〜数年単位での鎮痛効果」が期待されるケースもあり、薬の減量にもつながる可能性があります。 専門のペインクリニックや麻酔科で行われる高度な治療のため、対応可能な医療機関を選ぶ必要があります。 高濃度カプサイシン療法 高濃度カプサイシン療法は、唐辛子の辛み成分であるカプサイシンを高濃度で含むパッチを患部に貼付する治療です。 特徴 概要 原理 皮膚表面の痛み感知神経の働きを一時的に低下させる 投与方法 高濃度カプサイシン含有パッチを医療機関で貼付 30〜60分間 期待される効果 数か月単位での痛みの軽減 1回の処置で長期効果 対象 局所的な痛み・アロディニアを伴うPHN 注意点 処置時に灼熱感・痛みが出ることが多い 専門医療機関での管理下で実施 カプサイシン療法は、体に薬を蓄積させずに局所で長期的な効果が得られる新しい治療として、難治性のPHNに対する選択肢の一つとなっています。 最新治療の特徴と効果 これらの最新治療の特徴と効果を整理することで、自分に合った治療を医師と相談しやすくなります。 治療 主な効果 特徴 神経ブロック 痛み信号の遮断・血流改善 早期から実施可能 繰り返し治療 高周波治療 長期間の鎮痛効果 薬の減量も期待 専門医療機関で実施 高濃度カプサイシン 局所の長期鎮痛 1回処置で数か月効果 体内蓄積なし 薬物療法強化 複数薬の併用調整 症状や副作用に応じて柔軟に対応 脊髄電気刺激療法 脊髄に電気刺激を与えて痛みを抑制 難治例に検討される 手術的処置 治療の選択は、「痛みの強さ」「持続期間」「日常生活への影響」「これまでの治療反応」を踏まえて専門医が判断します。 「自分に合う治療」を見つけるには、ペインクリニック・麻酔科・皮膚科などの専門医に相談することが大切です。 改善しにくいケースの特徴 すべての帯状疱疹後神経痛が同じように改善するわけではなく、改善しにくいケースの特徴が知られています。 改善しにくい要因 理由 高齢(70歳以上) 神経の修復力が低下している 急性期の痛みが激烈だった 神経損傷が重度の可能性 皮疹の範囲が広かった 神経損傷の範囲も広い 治療開始が遅れた 急性期の抗ウイルス薬投与が遅れると神経損傷が進行しやすい 免疫力が低下している 糖尿病・がん・ステロイド治療中など アロディニアが強い 中枢性感作が起きている可能性 うつ・不安を併発 心理的要因が痛みを増幅 睡眠不足が続いている 痛みのコントロールが困難に 「改善しにくい要因」があるからといって諦める必要はなく、複数の治療を粘り強く組み合わせることで、改善が見られたケースも多く報告されています。 難治化の傾向が見られる場合こそ、専門医療機関での包括的なアプローチが重要となります。 日常生活でできる対策 日常生活でできる対策を治療と並行して取り入れることで、痛みの軽減や悪化防止につながります。 対策 具体的な内容 患部の保温 冷えは痛みを悪化させる 温めると血流が良くなり症状緩和 入浴 ぬるめのお湯にゆっくり浸かる リラックス効果も 刺激の回避 柔らかい素材の衣類を選ぶ 締め付けを避ける 十分な睡眠 睡眠不足は痛みを増幅 痛みでつらい場合は医師に相談 ストレス管理 ストレスは痛みを悪化させる 趣味・リラクゼーションで発散 バランスの良い食事 免疫力を保つ栄養バランス ビタミンB12(神経修復)を意識 禁煙・節酒 血流を妨げ神経修復を遅らせる 適度な運動 ウォーキングなど無理のない範囲で 血流改善・気分転換 記録をつける 痛みの強さ・タイミングを記録 診察時に医師に伝えやすくなる とくに「保温」「刺激回避」「ストレス管理」「睡眠確保」の4つは、薬や医療的治療と並行して効果を発揮する基本的なセルフケアです。 末梢神経障害全般に関する詳細は、以下の記事も参考にしてください。 神経修復を目指す再生医療という選択肢 従来の薬物療法・神経ブロック・最新治療でも改善が見られない難治性のケースに対して、近年神経修復を目指す再生医療が選択肢の一つとして注目されています。 幹細胞を用いた治療は、損傷した神経の修復、慢性炎症の抑制、免疫バランスの調整、自己治癒力の向上を目指すアプローチとして、研究と臨床が進められています。 従来治療が「痛みの信号を抑える」対症療法であるのに対し、再生医療は「神経そのものの修復環境を整える」という根本にアプローチする治療法と位置づけられます。 再生医療は、患者さまご自身の脂肪組織から採取した幹細胞や血液成分を活用し、組織の修復や機能の維持をサポートする治療法です。 手術や入院を必要とせず、身体への負担を抑えられる点が特徴とされています。 治療法 特徴 自己脂肪由来幹細胞治療 患者自身の脂肪から採取した幹細胞を培養・点滴投与 神経修復をサポート PRP(多血小板血漿)療法 血液中の血小板を濃縮 成長因子が炎症抑制と組織修復をサポート 分化誘導による次世代再生医療 幹細胞を損傷部位へ集中的に誘導 従来の幹細胞治療より高い修復力が期待される リペアセルクリニックでは、冷凍保存を行わないフレッシュな細胞を1回あたり最大2億個投与できる体制を整えており、培養したての新鮮な細胞で治療を行える点が強みです。 冷凍保存による細胞の質の低下を避け、幹細胞の生存率・活動率を高く保てるとされています。 幹細胞には、損傷した神経組織に集積する「ホーミング現象」があるとされ、痛みの原因となる慢性炎症の抑制と、傷ついた神経細胞の修復をサポートする働きが期待されています。 標準治療(薬物療法・神経ブロックなど)を継続することが大前提であり、関心がある方はペインクリニック・皮膚科・麻酔科などの主治医と相談したうえで専門医療機関で十分な説明を受けることが重要となります。 自己脂肪由来幹細胞治療の仕組みについて詳しくは、以下のページも参考にしてください。 まとめ|帯状疱疹後神経痛は改善できる可能性がある 帯状疱疹後神経痛は、ウイルスによる神経の損傷と脳の痛み処理の変化が組み合わさった複雑な病態ですが、複数の治療を組み合わせることで改善が期待できる病気です。 従来の治療法は、抗てんかん薬(プレガバリン・ガバペンチン・ミロガバリンなど)、抗うつ薬(三環系・SNRI)、非ステロイド性抗炎症薬、アセトアミノフェン、オピオイド鎮痛薬、リドカインパッチ・カプサイシンクリームなどの外用薬、近赤外線などの理学療法を組み合わせる薬物療法が中心となります。 従来治療で改善しない場合の最新解消法として、神経ブロック療法(硬膜外・神経根・星状神経節・肋間)、高周波治療(パルス高周波・高周波熱凝固)、高濃度カプサイシン療法、難治例には脊髄電気刺激療法などの選択肢が広がっています。 改善しにくい要因は、高齢、急性期の激しい痛み、皮疹の広範囲、治療開始の遅れ、免疫低下、強いアロディニア、うつ・不安、睡眠不足などですが、難治化傾向があるからこそ専門医療機関での粘り強い包括的アプローチが重要です。 日常生活では、患部の保温、ぬるめの入浴、柔らかい衣類、十分な睡眠、ストレス管理、ビタミンB12を意識した食事、禁煙・節酒、無理のない運動、痛みの記録づけなどを治療と並行して取り入れましょう。 従来治療や最新治療でも十分な改善が見られない方には、近年神経修復を目指す再生医療が選択肢の一つとして注目されています。 リペアセルクリニックでは、冷凍しないフレッシュな幹細胞を用いた治療や、PRP療法、分化誘導による次世代再生医療など、身体への負担を抑えた治療を提供しています。 「もう治らない」と諦める前に、まずは専門医に相談し、自分に合った最新の治療選択肢を探しましょう。 再生医療についてさらに詳しく知りたい方は、当院の公式LINEでも最新情報や症例を公開していますので、ぜひご登録ください。 \公式LINEでは再生医療に関する情報や症例を公開中!/
2026.04.30