症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 脳神経・脊髄の症例
- 脳卒中の症例
- 幹細胞治療の症例
脳卒中の再発予防と麻痺改善を目指す60代女性の脳梗塞再生治療 「左半身の麻痺がこのまま残ってしまうのではないか」——そんな不安を抱え、脳梗塞発症からわずか2か月という急性期に当院を受診された60代の女性患者様です。脳梗塞の後遺症で左半身に麻痺が残り、杖なしでの歩行が困難な状態でした。"リペア幹細胞"による治療を開始したところ、左下肢の片脚立ちが困難だった状態から5秒間保てるようになり、歩行も安定してきました。さらなる改善にも期待が持てる状況です。 治療前の状態 脳梗塞を発症し、入院・精査の結果、右内頸動脈の狭窄が判明 再発予防のためカテーテル手術を受けたが、合併症で出血を起こしてしまった 退院後も左半身に軽い麻痺が残り、杖が必要な状態 麻痺の改善と脳卒中の再発予防を強く希望されていた 患者様はある日突然、ご自分で発語が難しいと感じたため翌日病院を受診されたところ、脳梗塞と診断されました。すぐに入院となり精査の結果、右内頸動脈の狭窄が見つかりました。再発予防のためカテーテルによる狭窄を広げる手術が行われましたが、合併症で出血を起こしてしまいました。その後しばらくは歩くことができなかったですが、懸命なリハビリを重ね、約1か月で歩行が可能となり退院されました。しかし左半身に軽い麻痺が残り、杖が必要な状態が続いていました。 退院後も麻痺の回復に限界を感じていた患者様は、再生医療の存在を知り、麻痺の改善と脳卒中の再発予防を希望して当院を受診されました。脳卒中の再生医療は発症後すぐであるほど効果が期待できるため、速やかに治療を開始する方針をご提案しました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて急性期の脳梗塞を認めます。 <治療内容>点滴にて2億個の"リペア幹細胞"を計5回投与予定 点滴にて1回あたり2億個の"リペア幹細胞"を計5回投与する計画で治療を進めています。下腹部から採取した米粒2〜3粒程度の脂肪から幹細胞を培養するため、抗凝固薬を内服中の患者様にも負担が少なく治療を行うことができます。当院の"リペア幹細胞"は冷凍保存せず投与のたびに培養しているため、生存率95%以上のフレッシュな細胞を投与できます。 治療後の変化 3回目投与後、左下肢の片脚立ちが5秒間保てるように改善 治療前は左下肢での片脚立ちを保つことが困難だった 歩行が安定するようになってきた 今後も継続投与により、さらなる改善が期待される 治療開始前は左下肢での片脚立ちを保つことが困難な状態でしたが、3回目の投与後には5秒間保てるようになり、歩行の安定感が増してきました。発症から間もない急性期に"リペア幹細胞"の投与を開始できたことが、この早期の改善につながったと考えられます。 杖なしでは歩けなかった治療前と比べ、着実に回復が進んでいます。"リペア幹細胞"は血管内皮細胞の修復も期待できるため、麻痺の改善だけでなく脳卒中の再発予防という患者様の願いにも応えられる治療です。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.06.09 -
- 関節の症例
- 股関節の症例
- 幹細胞治療の症例
外出への不安が和らいだ60代女性の変形性股関節症の再生治療 「階段の昇り降りが怖い、外出するのが不安」――そんな思いを抱えていた60代の女性の患者様は、左股関節の変形性股関節症(末期)と診断され、痛みは10段階中8にまで達していました。"リペア幹細胞"による治療を経て、痛みは10段階中4まで軽減し、日常動作が徐々に楽になってきています。さらなる改善にも期待が持てる状況です。 治療前の状態 坐骨神経痛をきっかけに左股関節や左膝にも痛みが広がった 左股関節は変形性股関節症の末期と診断 痛みをかばう動作が続き、左大腿部にも痛みが出現していた 階段の昇り降りには手すりの支えが必要な状態だった 患者様は坐骨神経痛の発症をきっかけに、痛みをかばう動作が続いたことで左大腿部や左膝にまで症状が広がっていきました。整形外科では左股関節が変形性股関節症の末期であると診断され、左膝には骨壊死症も見つかりました。 着地時や深く曲げたとき、前かがみになったときに強い痛みがあり、階段の昇り降りでは手すりが欠かせない状態でした。日常生活の制限が大きくなる中で、手術ではない治療の選択肢として"リペア幹細胞"による再生医療を選ばれました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>左股関節に1億個の"リペア幹細胞"を計4回投与+PRP 左股関節に1億個の"リペア幹細胞"を計4回にわたり投与し、あわせてPRP療法を3回実施しました。手術や入院の必要はなく、関節を温存したまま治療を進めることができました。 治療後の変化 PRP療法の初回後から痛みの軽減を実感 痛みが10段階中8から4まで改善 車の乗り降りで足を持ち上げなくても動作できるようになった 外出への不安が減り、日常生活の質が向上してきている PRP療法の初回後から変化が現れはじめ、車の乗り降りが楽になり、足を持たずに動作できるようになりました。その後、"リペア幹細胞"の投与を重ねていく中で一時的に痛みが増す時期もありましたが、徐々に落ち着き、最終的には痛みが10段階中8から4まで軽減しました。 治療前は階段の昇り降りに手すりが必要で、外出すること自体に不安を感じていた患者様ですが、日常動作が徐々に楽になり、「痛みが和らいで、外出への不安が減った」とお話しくださいました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.06.07 -
- 関節の症例
- 肩関節の症例
- スポーツ医療の症例
- 幹細胞治療の症例
手術なしでテニス継続を目指す50代女性の右肩腱板再生治療 「夜も眠れないほどの強い痛み」に悩まされていた50代女性の患者様。長年続けてきたテニスを再開した直後から右肩の痛みが再燃し、日常生活の動作にも制限が生じていました。10段階中10だった痛みが、"リペア幹細胞"による治療を経て、10段階中4まで軽減。テニスを諦めずに済む選択肢を見つけられた症例です。さらなる改善にも期待が持てる状況です。 治療前の状態 約1年前から右肩に痛みが出現し、当初は五十肩と診断 リハビリで一度は改善したが、テニス再開後に痛みが悪化 夜間痛で眠れない日々が続き、日常動作にも制限 レントゲンとエコー検査で右肩腱板(棘上筋)の損傷を確認 長年テニスを続けてこられた患者様。約1年前から右肩に痛みが出始め、当初は「五十肩」と診断されました。リハビリにより一度は改善したものの、テニスを再開した直後から痛みが再び悪化。夜も眠れないほどの強い痛みと日常動作の制限に悩まされる状態となりました。 腱板の損傷に対しては、関節鏡による腱板縫合術が一般的な治療です。ですが、術後は数週間の固定と数ヶ月のリハビリ、入院も必要となり、再断裂のリスクも残ります。患者様は「手術は避けたい」「テニスを続けたい」と希望されていました。そこで当院では、手術や入院を必要としない"リペア幹細胞"による再生医療と、PRP・セルフリハビリを組み合わせた治療をご提案しました。 "リペア幹細胞"とリペアセルクリニックの特長 <治療内容>右肩に"リペア幹細胞"を計4回投与+PRP 右肩に"リペア幹細胞"を計4回(3回+補償投与1回)にわたり投与し、PRPによる治療とセルフリハビリも併用いたしました。手術や入院を必要とせず、関節を温存したまま治療を進めることができました。 治療後の変化 10段階中10だった痛みが補償投与後には10段階中4まで軽減 夜間痛が和らぎ、肩の動きもスムーズに改善 日常生活での負担が大きく軽減 手術を回避しながら、テニス継続への希望が見えてきた 治療開始当初は10段階中10という最大レベルの痛みを抱えておられた患者様。"リペア幹細胞"投与を重ねるごとに肩の動きが少しずつ改善し、夜間痛も和らいできました。補償投与を経た後には10段階中4まで安定して改善し、肩の状態は落ち着いた経過をたどっています。 治療前は手術以外に道がないと感じておられましたが、治療後は手術を回避しながら肩の機能を取り戻され、テニス継続への希望が見えてきた状況です。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.06.05 -
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
表情と発声を取り戻した50代男性の脳出血後遺症 再生治療 「脳出血を発症してから8年、もう改善は難しいかもしれないと感じていました」と語る50代男性の患者様。右半身麻痺としびれ、顔の半分が硬直して表情を作れず、構音障害などの後遺症と長年向き合われてきました。発症直後から再生医療に関心をお持ちでしたが、当時は治療を行う施設がなく一度は断念。検索を重ねて当院に辿り着かれ、"リペア幹細胞"を1回2億個、計3回点滴投与した結果、顔の硬直が消えて口角が上がり、家族との会話や日常動作にも明確な変化が現れました。 治療前の状態 8年前に脳出血(視床出血)を発症し、右半身麻痺としびれ、右腕の知覚過敏が残存 構音障害・呂律不良、手の感覚鈍麻、下肢の筋力低下などの後遺症 杖なしで歩行可能だが階段は手すりが必要、サポーターも常用 顔の半分が硬直して表情が作れず、家族や周囲とのコミュニケーションにも影響 50代男性の患者様。8年前に脳出血を罹患され、その後遺症の治療のため当院を受診されました。現在も右半身麻痺としびれ、右腕の知覚過敏、構音障害・呂律不良、手の感覚鈍麻や下肢の筋力低下などが残り、杖なしで歩けるものの階段では手すりが必要な状態。サポーターも常用しながら日々を過ごされていました。 発症直後から再生医療に強い関心をお持ちでしたが、当時は治療を行うクリニックが見当たらず断念せざるを得なかったとのこと。それでも長年インターネットでの情報収集を続けてこられ、ようやく当院に辿り着いて受診されました。近年は幹細胞による再生医療によって脳卒中後遺症の改善が報告される症例も増えており、加えて再出血を起こす可能性のある脳血管の修復による再発予防効果も期待されています。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて出血を認めます。 <治療内容>2億個の"リペア幹細胞"を点滴で計3回投与 2億個の"リペア幹細胞"を点滴で計3回にわたり投与しました。下腹部から採取した脂肪細胞から幹細胞を分離・培養し、静脈から点滴することで、再生を必要とする部位に幹細胞が集まるホーミング効果を期待した治療です。手術や入院の必要はなく、身体への負担を抑えながら治療を進めることができました。 治療後の変化 1回目投与から1か月後には、顔の緊張が和らぎ口周りの感覚が戻り、足の安定や階段の昇降も改善 2回目投与後には顔のゆがみが解消し、しびれや感覚過敏も和らぎ、背中にも力が入って腰痛が消失 筋力検査(MMT)や握力(右31.2→33→40.6、左38.5→39.5)も段階的に上昇 家族から発声が良くなり声が聞き取りやすくなったと言われるなど、コミュニケーション面でも変化 1回目の投与から1か月後の段階で、顔の緊張がやわらぎ顔の左右が同じ動きをし始め、口周りの感覚が戻ってきたといいます。口が開いて舌が出せるようになり食事中にこぼさなくなる、右足の踏ん張りが効きサポーターを緩められる、階段を手すりなしで昇れる、両手でシャンプーや洗顔ができるといった日常動作の改善が次々と現れました。 2回目の投与から1か月後には、顔のゆがみが消失し、長年悩まされてきたしびれや感覚過敏も和らぎ、背中にも力が入ることで腰痛も消失。筋力検査ではすべての項目で上昇が見られ、握力も右31.2kg→33kg→40.6kg、左38.5kg→39.5kgと段階的に改善されました。突発性難聴の改善や、言葉の詰まりが軽減し喋りやすくなったとのお話もあり、ご家族や周囲の方からも「発声が良くなって声が聞き取りやすくなった」と感じられる変化が出ています。 顔の硬直がなくなり口角が上がるようになったことで、噛み合わせまで変わり歯科治療が必要になったほど。膝の拘縮も取れて歩きやすくなり、躓くことも少なくなり、日常生活の安心感が大きく向上した症例です。発症から8年を経過してなお改善が得られる可能性があることを示す一例となりました。 こちらは診察時の様子です。治療前の状態や経過について、担当医が詳しくご説明しています。再生医療による回復の過程をぜひご覧ください。 https://www.youtube.com/watch?v=eRnr1BWFxt8
2026.06.03
蘇らせる
「再生医療」とは?
ケガをして傷がふさがる、傷跡が少しづつ薄くなる・・
当たり前のようですが、実はそこには細胞のチカラが働いています。
それはあなたの身体の細胞が、
弱ったところを修復するために皮膚になろう骨になろうとしているのです。
その細胞のチカラを最大限に引き出して治療を行うことを
「再生医療」と呼びます。
リペアセルクリニック大阪院の特長
当クリニックは、 疾患・ 免疫・美容という分野すべてで自己細胞を用いた 最先端の医療を行うことができる国内でも珍しい部類の厚生労働省への届出が受理された医療機関です。
CPC(細胞培養加工施設)の高い技術により、 冷凍しない方法で幹細胞を投与できるので高い生存率を実現。ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないです。
大阪院はカフェのような落ち着いた雰囲気で治療を受けていただけるくつろぎの空間をご用意しております。
- 2億個の細胞を
投与可能※但し適応による - 高い安全性(化学薬品不使用)
- 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC - くつろぎの
空間

厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に提出し受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-
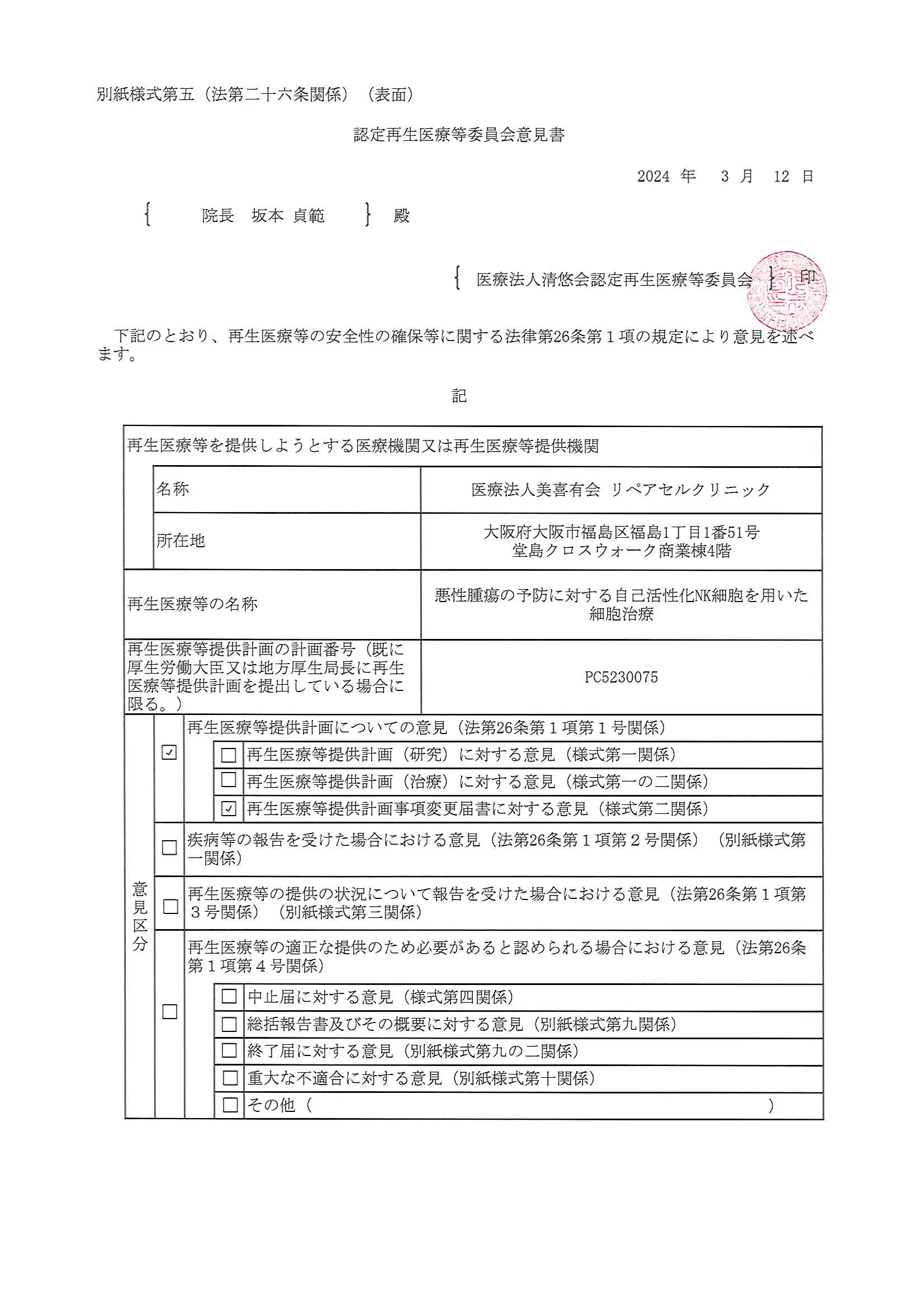
悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-
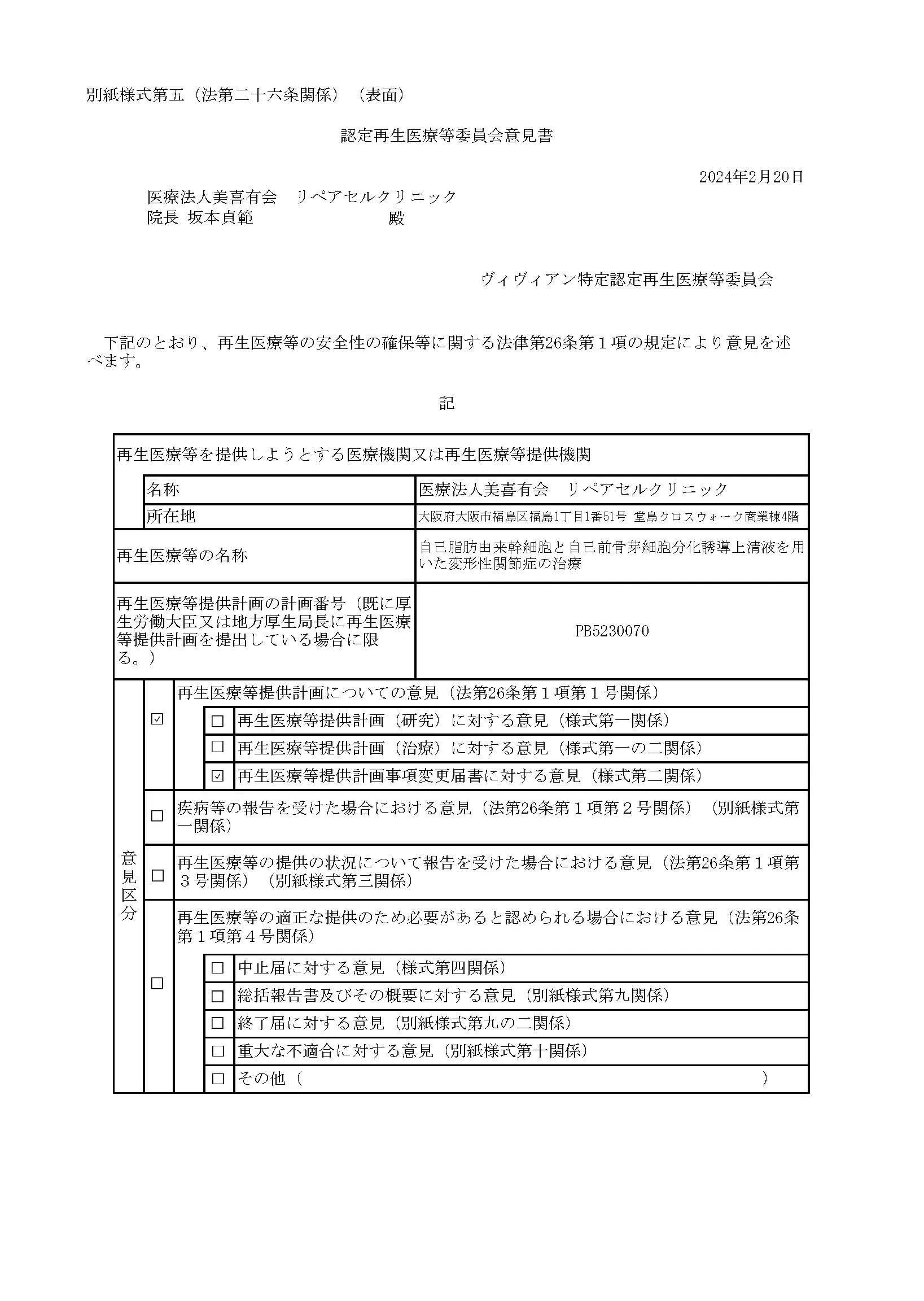
自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療





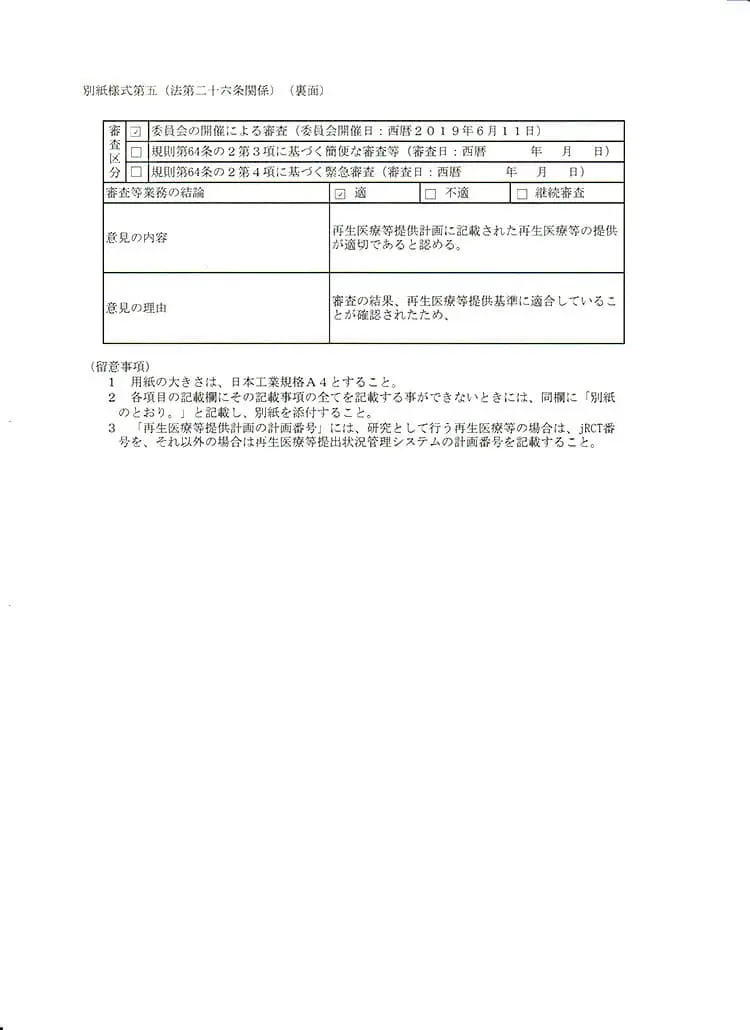
















これによりまだ国内では認可の少ない、自己の幹細胞を点滴で体内に巡らせ内臓などを再生させる治療、「変形性関節症」などの再生医療および、PRP(多血小板血漿)の関節内投与、さらにPRPや幹細胞を用いた肌の再生を、再生医療等安全確保法のもと、自由診療にて提供できるようになりました。自己の幹細胞を用いる再生医療は、厚生労働省が認めた特定認定再生医療等委員会において、治療の妥当性・安全性・医師体制・細胞加工管理体制など厳しく審査を行い、適切と認められる事ではじめて厚生労働省に治療計画を提出することができ、そこで受理され番号を付与されて、ようやく治療を行うことが可能となります。
坂本理事長のブログ
岩井医師のブログ
スタッフブログ
トピックス
-
- その他
「帯状疱疹になったら仕事は休むべき?」 「周りにうつしてしまうのでは?」 体にピリピリとした強い痛みや赤い発疹が現れ、「帯状疱疹」と診断され、上記のような疑問や不安を感じていませんか。 結論として、帯状疱疹には法律による就業制限がないため、感染対策などの職場規程がない限り、仕事に行くことは可能です。 しかし、症状や回復の程度によっては、仕事を休んだ方が良いケースもあります。 本記事では、帯状疱疹になった際の仕事への適切な対応について、休むべき期間の目安や出勤できるケースについて詳しく解説します。 職場への報告の仕方や休めないときの対処法も紹介しているため、ぜひ最後までご覧ください。 帯状疱疹とはどのような病気なのか? 帯状疱疹は、過去に感染した「水痘・帯状疱疹ウイルス」が免疫力の低下によって再び活発化し、発症する病気です。 体の左右どちらか一方の神経に沿って、ピリピリとした強い痛みが生じる特徴があります。 数日間にわたって痛みが続いた後、赤い斑点や小さな水ぶくれが帯状に広がっていくのが一般的な経過です。 健康なときは免疫力によってウイルスの活動を抑制していますが、加齢や過労、強いストレスなどによる免疫力の低下が引き金となって、症状が現れます。 他の人にうつすリスクはある? 結論として、帯状疱疹が他人にそのまま「帯状疱疹」として直接うつることはありません。 ただし、水ぶくれの中にはウイルスが含まれるため、水ぼうそうにかかった経験がない人には、「水ぼうそう」として感染するリスクがあります。 すべての水ぶくれが完全に乾燥し、かさぶたになるまでは感染力が残っている状態です。 ※出典:日本皮膚科学会ガイドライン「帯状疱疹診療ガイドライン2025」 水ぼうそうの免疫を持たない乳幼児や妊婦、免疫力が著しく低下している人への接触は、十分に注意しなければなりません。 仕事などでどうしても人と接する必要がある場合は、患部をガーゼや包帯でしっかりと覆い、周囲に直接触れないよう保護を徹底しましょう。 帯状疱疹で仕事は休むべき?行っても大丈夫? 帯状疱疹と診断された場合、法律上の就業制限はありませんが、出勤の可否は、ご自身の症状の重さや周囲の職場環境によって大きく異なります。 本章では、仕事に行くべきか休むべきかの基準や、休めないときの対処法を解説します。 基本的には休むことが望ましい 出勤しても良いケース 休めないときの対処法 以下で、それぞれの内容について詳しく見ていきましょう。 基本的には休むことが望ましい 前述のとおり、帯状疱疹は過去に感染した「水痘・帯状疱疹ウイルス」が疲労やストレスによる免疫力の低下によって発症する病気です。 無理をして働き続けると症状が悪化し、長期間痛みが残る後遺症につながる恐れがあるため、基本的には仕事を休むべきといえます。 発症直後の数日間は痛みが強く出やすいため、まずは数日だけでも有給休暇を取得するなどして仕事を休みましょう。 自宅で安静に過ごし、しっかり体を休めることを優先するなど、治療に専念することが重要です。 出勤しても良いケース 帯状疱疹は、法律による出勤停止の規定はないため、感染対策などの職場規程がない限り、仕事に行くこと自体は可能です。 具体的には、以下のような条件に当てはまっているか確認しましょう。 滲出液(しんしゅつえき)が出ていないこと 患部を適切に被覆できること 感染のハイリスク者(乳幼児や妊婦など)と接しないこと 接客業などの対面業務・医療従事者など、他人にうつす可能性がある仕事の場合、感染リスクを抑えるための配慮は必須といえます。 患部をガーゼなどでしっかりと覆い、ウイルスが外に広がらないように徹底してください。 自己判断で出勤せず、必ずかかりつけの医師に相談してから復帰の時期を決めましょう。 休めないときの対処法 どうしても仕事を休めない場合は、テレワークに切り替えるなど、働き方を工夫して体への負担を減らすことが重要です。 通勤による疲労や感染リスクをなくしつつ、自分のペースで業務を進められます。 出社が必要な場合でも、残業を控えて定時で退社するなど、業務量を調整することが大切です。 また、職場の上司や同僚に病状を共有し、負担の大きい作業はサポートしてもらったり、代わってもらえないか相談してください。 完治を遅らせないためにも、無理をせずに周囲の協力を得ながら働きましょう。 帯状疱疹で仕事を休むときの安静期間 帯状疱疹で仕事を休む場合の安静期間は、症状の重さや仕事の内容によって、必要な休養期間は一人ひとり大きく異なります。 本章では、職場へ復帰する時期を適切に判断するためのポイントについて解説します。 安静期間と職場復帰の目安 職場復帰する判断基準 無理な出勤による悪化や周囲への感染を防ぐため、詳しく見ていきましょう。 安静期間と職場復帰の目安 帯状疱疹による安静期間の目安は、軽度なら3〜7日、中等度なら1〜2週間、重度なら2〜4週間ほどです。 しかし、痛みの程度・発疹の範囲・病変の被覆可否・職種・免疫状態など、さまざまな要因によって大きく異なります。 軽症であれば数日で復帰できることもありますが、症状が重い場合や顔に発疹が出ている場合は、2週間以上の休養が必要になるケースも珍しくありません。 まずはご自身の体調回復と他者への感染リスクを考慮し、適切な休養期間を医師と相談しましょう。 職場復帰する判断基準 職場復帰を判断するうえで重要な基準は、周囲の他者への感染リスクがなくなったかどうかです。 具体的には、すべての水ぶくれが完全に乾燥し、かさぶたになっている状態を指します。 また、業務に支障が出ない程度に痛みが和らいでいることも、無理なく働くための重要な条件です。 特に医療機関や保育園など、免疫力の低い人と接する職場に復帰する場合は、より慎重な判断が必要となります。 帯状疱疹による仕事への影響についてよくある質問 帯状疱疹と診断された際、仕事への影響や職場への対応について多くの方が悩むポイントです。 本章では、帯状疱疹を発症した方から多く寄せられる疑問に回答します。 帯状疱疹は勤務停止になる? 帯状疱疹になったら会社に報告した方がいい? 帯状疱疹は会社を何日休めばいい? 以下でそれぞれの疑問について詳しく見ていきましょう。 帯状疱疹は勤務停止になる? 帯状疱疹はインフルエンザのように法律で定められた「就業制限(勤務停止)」の対象疾患ではありません。 そのため、出勤の可否は患者本人の体調や職場の規定に委ねられます。 ただし、医療機関や保育施設など、免疫力の低い人と接する職場では、独自のルールで出勤停止を定めているケースも少なくありません。 自己判断で出勤せず、まずはご自身の職場の就業規則を確認しましょう。 帯状疱疹になったら会社に報告した方がいい? 帯状疱疹には、法律的な報告義務はありませんが、基本的には直属の上司や会社へ早めに報告しておくことを推奨します。 強い痛みで業務効率が落ちたり、通院のために遅刻や早退が必要になったりする可能性があるためです。 また、職場に水ぼうそうの未経験者や妊娠中の方がいる場合、感染を防ぐための配慮が必要になります。 周囲の理解と適切なサポートを得るためにも、自身の状況を正直に伝えておくことが大切です。 帯状疱疹は会社を何日休めばいい? 帯状疱疹で会社を休む日数は、痛みの程度や発疹の範囲、病変の被覆可否など、さまざまな要因によって異なるため、一律ではありません。 一般的な目安として、「軽度なら3〜7日」「中等度なら1〜2週間」「重度なら2〜4週間」が挙げられます。 周囲への感染リスクがなくなる「すべての水ぶくれが乾燥してかさぶたになる時期」まで休むことが望ましいです。 無理をして症状を長引かせないためにも、医師の指示に従いながら十分な休養期間を確保しましょう。 帯状疱疹になったら仕事を休んで安静にすることが大切 帯状疱疹と診断されたら、無理をして仕事に行かず、しっかりと休んで安静にすることが大切です。 法律による就業制限はありませんが、症状悪化を防ぎ、周囲にうつさないためにも、十分な休息をとって免疫力を回復させましょう。 どうしても仕事を休めない場合はテレワークに切り替えるなど、無理のない働き方を検討してください。 帯状疱疹の発症後、少しでも早い職場復帰を目指す場合は、症状を放置せずに早めに医療機関を受診することが重要です。
2026.05.29 -
- その他
手や手首にぽっこりとした「しこり」を見つけて、放置しても大丈夫なのか不安を感じていませんか。 結論として、そのしこりが「ガングリオン」であると医師から診断されており、痛みやしびれがない場合は、そのまま放置(経過観察)しても基本的には問題ありません。 ガングリオンは良性のため、特別な治療を行わなくても、時間の経過とともに自然に縮小・消滅するケースもあります。 しかし、「おそらくガングリオンだろう」と自己判断して放置するのは大変危険です。 本記事では、ガングリオンを放置した場合の主な経過や注意点、受診の目安、主な治療法について詳しく解説します。 身体の一部にできた「しこり」にお悩みの方は、ぜひ最後までご覧ください。 ガングリオンを放置するとどうなる? 痛みや生活への支障がなければ経過観察のみでよく、ガングリオンはそのまま放置しても基本的には問題ありません。 本章では、ガングリオンを放置した場合の主な経過や注意点について解説します。 多くは自然消滅する しびれや痛みがあるときは注意 ガングリオンは良性腫瘍のため、悪性化する心配はありません。 しかし、できた場所や大きさによっては治療が必要になるケースもあります。 多くは自然消滅する ガングリオンの中身は、関節や腱の働きをなめらかにする液体が濃縮されたゼリー状の物質です。 そのため、特別な治療を行わなくても、時間の経過とともに体内に吸収されて自然に小さくなったり消滅したりするケースもあります。 完全に消滅することもあるため、見た目が少し気になる程度であれば、そのまま経過観察をして問題ありません。 ただし、早く治したいからといって、自分で無理に押し潰そうとするのは周囲の組織を傷つける危険があるため避けてください。 しびれや痛みがあるときは注意 自然に縮小・消滅することもある一方で、ガングリオンが大きくなって周囲の神経を圧迫すると、強い痛みやしびれを伴うことがあります。 また、関節の近くにできた場合は、指や手首が動かしにくくなるなどの運動障害を引き起こすケースもゼロではありません。 上記のように、痛みやしびれなどの明らかな症状がある場合や、日常生活に支障が出ている場合は、放置せずに早めの対処が必要です。 自己判断で様子見を続けずに、速やかに整形外科を受診して適切な治療を受けましょう。 ガングリオンを放置する前に医療機関を受診すべき理由 身体の一部にできたしこりを「ガングリオンだから放置しても大丈夫」と自己判断する前に、まずは整形外科などの医療機関を受診することが推奨されます。 前述のとおり、ガングリオン自体は良性であり放置しても問題ありませんが、素人目には判別が難しい別の疾患が隠れているケースもあります。 例えば、脂肪腫や粉瘤といった別の良性腫瘍のほか、ごく稀に悪性腫瘍である可能性もゼロではありません。 万が一の重大な病気を見逃さないためにも、しこりを見つけたらまずは医師の診察を受けましょう。 医療機関で正確な診断を受けてから、放置(経過観察)を選択することが賢明な判断です。 ガングリオンの主な治療法 医療機関でガングリオンと診断され、痛みやしびれなどの症状がある場合は、主に以下の2つの治療法が選択されます。 保存療法 手術療法 それぞれの具体的な治療内容や、どのようなケースで選択されるのかについて詳しく解説します。 保存療法 ガングリオンは無症状であれば経過観察が基本ですが、痛みや機能障害がある場合には、保存療法として穿刺吸引(せんしきゅういん)が検討されます。 穿刺吸引では、注射器を使ってゼリー状の内容物を吸引して排出することで、しこりが小さくなり神経への圧迫や痛みを和らげられます。 外来で短時間に行える手軽な治療法ですが、しこりの袋自体は体内に残るため、時間が経つと再び内容物が溜まって再発しやすいのが特徴です。 何度も再発を繰り返す場合は、以下でも解説する手術療法が検討されます。 手術療法 保存療法を何度も繰り返して再発する場合や、痛みが強く生活に支障がある場合は、手術療法が検討されます。 皮膚を切開し、ゼリー状の物質が溜まっている袋の根本から、ガングリオンそのものを完全に摘出する治療法です。 原因となる袋を取り除くため、注射器で中身を抜く保存療法(穿刺吸引)と比較して、再発のリスクを大幅に抑えられます。 多くは日帰り手術で行われますが、術後しばらくは患部の固定や、機能回復のためのリハビリが必要になるケースもあります。 ガングリオンの放置に関するよくある質問 ガングリオンについて、よく寄せられる疑問にお答えします。 ガングリオンは放置しても治る? ガングリオンと悪性腫瘍の見分け方は? ガングリオンはどのような人にできやすい? 以下で、それぞれの疑問について詳しく見ていきましょう。 ガングリオンは放置しても治る? ガングリオンは、特別な治療を受けずに放置した場合でも、自然に治る(縮小したり消滅したりする)可能性は十分にあります。 しこりの中身はゼリー状の液体であるため、時間の経過とともに体内に吸収されて小さくなったり消えたりするケースもあるためです。 ただし、すべてのガングリオンが吸収されて消えるわけではありません。 大きく膨らんで神経を圧迫し、痛みやしびれなどの症状が出た場合は、放置せずに早めに適切な治療を受けてください。 ガングリオンと悪性腫瘍の見分け方は? ガングリオンと悪性腫瘍の見分け方として「しこりの硬さ」や「可動性」などの違いが挙げられます。 一般的に、ガングリオンは弾力があって柔らかく、悪性腫瘍は硬くて動かないという特徴の違いがあります。 しかし、自己診断で「柔らかいから大丈夫」と放置するのは、重大な病気を見落とす危険があるため避けましょう。 しこりを見つけたら、まずは医療機関で正確な診断をもらうことが何より大切です。 ガングリオンはどのような人にできやすい? ガングリオンは、20〜50代の女性に多く見られるという統計的な傾向があります。 なぜ女性に多いのか、はっきりとした原因は解明されておらず、必ずしも手をよく使う人にだけできるわけではありません。 パソコン作業や家事による手の酷使が直接的な原因とは限らないため、誰にでもできる可能性がある症状といえます。 ※出典:日本整形外科学会「ガングリオン」 ガングリオンは自己判断で放置せず医療機関で診断を受けよう 結論として、ガングリオンは良性腫瘍であり、痛みや生活への支障がなければ、経過観察のみで放置しても問題ありません。 ガングリオンは特定の治療を受けなくても、時間の経過とともに内容物が体内に吸収され、自然に小さくなって消滅するケースも見られます。 しかし、「柔らかいしこりだからガングリオンだろう」と自己判断して放置するのは危険です。 ごく稀に悪性腫瘍が隠れている可能性もゼロではないため、まずは整形外科を受診し、正確な確定診断をもらうことが重要です。 もし痛みやしびれなどの症状が出た場合は、注射器による吸引や手術などの治療法もあるため、早めに医師へ相談しましょう。
2026.05.29 -
- 頭部
- 頭部、その他疾患
視界に突然ギザギザした光が現れる「閃輝暗点(せんきあんてん)」を今すぐ治す方法があるか、疑問を抱えていませんか。 結論として、閃輝暗点をその場ですぐに消し去る即効性のある治し方はないため、自然に消失するのを待つしかありません。 まずは安全を確保して安静に過ごすことと、光が消えた後にやってくる「激しい片頭痛」を和らげる準備をすることが重要です。 本記事では、閃輝暗点が起きた際の適切な対処法や、発症を防ぐための予防策、放置してはいけない危険なサインを詳しく解説します。 症状が現れたときに焦らず行動できるよう、ぜひ最後までご覧ください。 【結論】閃輝暗点をすぐに止める即効性のある治し方はない 突然視界にギザギザとした光が現れる閃輝暗点ですが、症状をその場ですぐに止める即効性のある治療法は確立されていません。 しかし、症状は通常5分〜60分程度で自然に消失するため、まずは安全を確保し、安静に過ごすことが主な対処法となります。 また、閃輝暗点の直後に起こることが多い「激しい片頭痛」に対しては、対策することが可能です。 閃輝暗点が始まってから少し落ち着いたタイミングや、頭痛が始まった直後に飲むのが効果的とされています。 トリプタン系の鎮痛剤を閃輝暗点が起きているときに飲むと効果がないとされているため、服用する薬の種類やタイミングには注意が必要です。 閃輝暗点の治し方|症状が出たときの適切な対処法 閃輝暗点の症状が現れたときの適切な対処法として、以下の2点が挙げられます。 暗室で安静にする(光を遮断する) 頭痛が始まったら早めに薬を服用する 視界の異常が起きている時間は、脳の血管が収縮している状態です。 無理に活動を続けると症状を悪化させるため、速やかにこれらの対処法を実践しましょう。 暗室で安静にする(光を遮断する) 視界にギザギザした光が現れたら、まずは光や音などの外部刺激を遮断し、安静に過ごすことを優先しましょう。 閃輝暗点が起きているときは脳が過敏になっており、強い光は症状を悪化させる大きな原因になります。 可能であれば部屋の照明を落とし、カーテンを閉めて暗く静かな環境(暗室)を作りましょう。 外出中や仕事中で暗い部屋に行けない場合は、まずは安全を確保し、目を閉じて休むだけでも脳への刺激を減らす効果があります。 もちろん、スマートフォンやパソコンの画面から発せられる強い光を見るのは直ちにやめてください。 頭痛が始まったら早めに薬を服用する 閃輝暗点という視界の異常は、激しい片頭痛が起こる前の「前兆」として現れることが一般的です。 市販の鎮痛剤や、医師から処方された片頭痛の薬(トリプタン系薬剤など)を、閃輝暗点(前兆)が落ち着いたタイミングや、頭痛が始まった直後に飲みましょう。 頭痛が本格的に始まって痛みがピークに達してからでは、薬の成分が十分に効かないことが少なくありません。 なお、前述のとおり、閃輝暗点が起きているときにトリプタン系の鎮痛剤を飲むと効果がないとされているため、注意が必要です。 閃輝暗点を起こさないための予防策 閃輝暗点の発生頻度を減らすためには、日常生活の中で脳の血管に負担をかける要因を取り除くことが重要です。 日頃から意識して取り組みたい予防策は、以下の3つです。 誘発しやすい食べ物・飲み物を避ける ビタミンなどの栄養素を補給する ストレスや疲労感を解消する それぞれの具体的な予防策について、詳しく解説します。 誘発しやすい食べ物・飲み物を避ける 日常的に口にする食べ物や飲み物の中には、血管を拡張させ、閃輝暗点や片頭痛を引き起こしやすくするものがあります。 誘因になりうるものは人によって異なりますが、特に注意が必要なのは、チョコレートや赤ワインなどに含まれるポリフェノールです。 また、チーズなどに含まれる「チラミン」という成分も、血管の収縮と拡張に影響を与える可能性があります。 特定のものを飲食したあとに症状が出やすいと感じる場合は、それらの摂取をできるだけ控えることが有効な予防策となるでしょう。 ビタミンなどの栄養素を補給する 閃輝暗点や片頭痛の予防には、脳の神経や血管の働きを安定させる栄養素を積極的に補給することが効果的です。 特に脳のエネルギー代謝を安定させる「マグネシウム」と「ビタミンB2」の摂取が推奨されています。 マグネシウムは海藻類や大豆製品に、ビタミンB2はレバーや乳製品、緑黄色野菜などに多く含まれています。 毎日の食事からバランス良く取り入れることが望ましいですが、難しい場合はサプリメントを補助的に活用して継続的に補給しましょう。 ストレスや疲労感を解消する 精神的なストレスや過労、睡眠不足は、自律神経を乱して脳の血管を過敏にするため、閃輝暗点の大きな引き金となります。 日頃から十分な睡眠時間を確保し、心身の疲労を溜め込まないようにすることが大切です。 入浴や軽い運動などを日常的に取り入れて、定期的にストレスを発散できる自分なりのリラックス方法を見つけましょう。 閃輝暗点を放置するとどうなる?医療機関受診の目安 閃輝暗点を「ただの片頭痛の前兆」と自己判断して放置すると、背後に隠れた重大な脳の病気を見逃してしまう危険性があります。 注意すべきリスクと、早急に医療機関を受診すべきサインについて解説します。 主な放置リスク 医療機関を受診すべきサイン それぞれのポイントについて詳しく見ていきましょう。 主な放置リスク 閃輝暗点は片頭痛の前兆として起こることが多いものの、時には脳梗塞や脳腫瘍といった重篤な脳疾患の初期症状であるケースが存在します。 脳の血流トラブルが原因で視覚野に異常が生じている場合があるためです。 これらを単なる疲れや片頭痛だと思い込んで放置してしまうと、発見が遅れて命に関わる事態や、深刻な後遺症を招く恐れがあります。 痛みがなくても「いつもと違う」と感じた際は、自己判断で放置せずに、背後に脳の病気が隠れていないか疑うことが重要です。 医療機関を受診すべきサイン 脳の病気が疑われる危険なサインとして、以下のような症状が挙げられます。 50歳以降に初めて閃輝暗点が起きた 症状がいつもと違う 片目だけ見え方の異常がある 症状が5分未満、または60分を超えている 脱力や失語を伴う など 上記のようなケースでは、脳梗塞などのリスクも考えられるため、早急に脳神経外科や神経内科を受診してください。 また、視界の異常に加えて、手足のしびれ、ろれつが回らない、激しいめまいといった症状が伴う場合も、すぐに救急受診が必要です。 閃輝暗点の治し方に関してよくある質問 閃輝暗点の治し方や原因について、ツボの効果やスマートフォンの影響など、さまざまな疑問が寄せられます。 閃輝暗点を治すツボはある? 閃輝暗点はどんな人がなる? 閃輝暗点の原因はスマホ? それぞれの疑問について分かりやすく回答します。 閃輝暗点を治すツボはある? 閃輝暗点をその場ですぐに消し去る即効性のあるツボはありません。 しかし、手の甲にある「合谷(ごうこく)」や、首の後ろの「風池(ふうち)」などが、血流改善や片頭痛予防に有効とされています。 あくまで補助的なセルフケアのため、閃輝暗点の症状が出ている場合は、安静に過ごすことを優先しましょう。 閃輝暗点はどんな人がなる? 主に片頭痛持ちの方に多く見られますが、年齢や性別に関わらず、ストレスや疲労を抱えやすい人も閃輝暗点になりやすいです。 睡眠不足、慢性的なストレス、長時間のパソコン作業などによる目への強い刺激が、引き金になる場合があります。 なお、中高年になってから初めて閃輝暗点の症状が出た場合は、背景に脳梗塞などの病気が隠れている恐れがあるため注意が必要です。 閃輝暗点の原因はスマホ? スマホが閃輝暗点の直接的な原因ではありませんが、長時間の使用による目の疲労や強い光の刺激は、発症の引き金になる場合があります。 画面から発せられる強い光は、脳の視覚野や自律神経にストレスを与え、脳の血管の異常な収縮を招きやすくします。 さらに、画面を凝視することによる首や肩の筋肉の緊張も血流悪化につながるため、こまめに画面から目を離して休めることが大切です。 閃輝暗点に即効性のある治し方はない!まずは安静にしよう 突然視界に光の波紋が現れる閃輝暗点ですが、発生した症状をその場ですぐに止める即効性のある治し方はありません。 症状が現れたら無理に動かず、暗く静かな場所で視界の異常が自然に治まるのを待つことが重要です。 また、閃輝暗点が落ち着いたタイミングや、頭痛が始まった直後に鎮痛剤や頭痛薬を服用することで、その後に来る激しい片頭痛を和らげられる場合があります。 ただし、症状がいつもと違う、中高年になって初めて症状が出た、片目だけ異常があるなどの場合、重大な脳疾患が隠れている恐れがあります。 決して自己判断で放置せず、早めに専門の医療機関を受診してください。
2026.05.29 -
- 手
「術後に、元通りに動かせるようになるのか不安」 「しびれを少しでも早く改善するリハビリ方法を知りたい」 手根管症候群の痛みやしびれにお悩みの方の中には、上記のような不安を抱えている方も多いのではないでしょうか。 結論として、手根管症候群の症状改善や術後のスムーズな回復には、時期に応じた適切なリハビリテーションが欠かせません。 本記事では、手根管症候群に効果的なリハビリメニューや、術後のリハビリの進め方、やってはいけない禁忌動作まで詳しく解説します。 焦らず正しいケアを実践し、スムーズに動く快適な手元を取り戻しましょう。 また、当院リペアセルクリニックの公式LINEでは、神経疾患の根本改善が期待できる「再生医療」に関する情報を配信しております。 自己細胞や血液を用いて、損傷した神経の再生・修復を促す再生医療について、ぜひご覧ください。 手根管症候群術後のリハビリテーション方針 手根管症候群の手術後、手指の機能とスムーズな日常生活を取り戻すためには、時期に応じた段階的なリハビリテーションが不可欠です。 術後のリハビリは、大きく以下の2つの段階に分けて進められます。 術後早期のリハビリテーション 術後回復期のリハビリテーション 手術で神経の圧迫を取り除いても、すぐに元通りに動かせるわけではありません。 それぞれの時期の目的と、具体的なアプローチについて詳しく解説します。 術後早期のリハビリテーション 術後数日から抜糸を迎えるまでの段階では、患部の腫れや痛みを和らげ、組織の癒着を防ぐことが主な目的となります。 一時的に厚めの包帯で保護されますが、手首・指は痛みのない範囲で早めに動かすことが一般的です。 この段階では、手首を意図的に曲げ伸ばしする運動は行わず、関節可動域訓練など、負荷の少ないリハビリテーションから開始します。 指を動かして血行を促し、回復に向けた土台を作る重要な期間です。 術後回復期のリハビリテーション 抜糸が終わり、傷口が塞がってきた回復期からは、日常生活への復帰を目指す本格的なリハビリテーションへと移行します。 低下してしまった握力や指の力を取り戻すため、負荷のかかる筋力トレーニングを段階的に開始します。 また、術後早期から行っている手首の可動域を広げる訓練の継続や、瘢痕(傷跡)ケアとしてマッサージも行っていきます。 この時期に焦って無理に手を使うと症状がぶり返す恐れがあるため、焦らず段階的に機能の回復を図ることが大切です。 手根管症候群のリハビリテーションメニュー 手根管症候群の症状改善や術後の機能回復には、段階に応じた適切なリハビリテーションが欠かせません。 具体的には、以下の4つのメニューを中心に行います。 手首のストレッチ 腱のエクササイズ 手指の筋力トレーニング 指の巧緻動作訓練 それぞれの運動には、神経の滑りを良くしたり、低下した筋力を取り戻したりする重要な役割があります。 具体的なリハビリの手順と目的について、詳しく見ていきましょう。 手首のストレッチ 手首のストレッチは、手根管を通る神経や腱の柔軟性を高めるために効果的なリハビリテーションです。 神経への圧迫を和らげるため、以下の手順でゆっくりと行いましょう。 ①痛む方の腕を胸の高さで前にまっすぐ伸ばす ②反対の手を使い、手首を手の甲の方向へゆっくりと反らせる ③痛みのない心地よい範囲で、10〜15秒ほどその状態をキープする ④手首を手のひら側へ曲げて同様にキープする 反動をつけずにじっくりと伸ばすことで、手首周辺の緊張がほぐれて血流改善が期待できます。 腱のエクササイズ 指を動かすための「腱」がスムーズに滑るようにするエクササイズは、術後の癒着防止に重要なリハビリテーションです。 以下の手順で指の関節を順番に動かしていきましょう。 ①すべての指をまっすぐ伸ばし、手をパーの状態に開く ②指の第1関節と第2関節だけを曲げて、「かぎ爪」のような形にする ③指の付け根の関節も曲げて、手をしっかりとグーの形に握り込む ④ゆっくりと最初のパーの状態に戻す この動作を繰り返すことで腱の滑りが良くなり、指の曲げ伸ばしがスムーズになる効果が期待できます。 手指の筋力トレーニング 手根管症候群が進行すると親指の付け根の筋肉が痩せてしまうため、握力を取り戻すトレーニングが必要です。 創部が落ち着いてから、痛みのない範囲で段階的に開始するのが一般的です。 柔らかいボールや丸めたタオルを用意し、以下の手順で行いましょう。 ①手のひらでボール(またはタオル)をしっかりと包み込む ②すべての指を使って、ボールをゆっくりと力強く握り込む ③そのまま5秒ほど力を入れた状態をキープする ④ゆっくりと力を抜いてリラックスする 焦らず少しずつ繰り返すことで、低下したつまむ力や握力が回復し、物を落とすなどのトラブルを防げます。 指の巧緻動作訓練 筋力の回復とともに、指先を使った細かい作業をスムーズに行うための訓練(巧緻動作訓練)も行います。 ボタンや小銭などを用意し、以下の手順で練習しましょう。 ①机の上に小さなボタンやおはじきなどを複数散らばせる ②親指と人差し指を使って、アイテムを一つずつ丁寧につまみ上げる ③用意した別の容器につまんだ物を移動させる ※慣れてきたら、中指や薬指も使って同様の動作を行う 指先の感覚と動きをしっかりと連動させることで、お箸の使用や衣服のボタン留めなど、日常生活へのスムーズな復帰を目指します。 【禁忌】手根管症候群のリハビリテーションでやってはいけないこと 手根管症候群のリハビリを安全に進めるためには、神経への負担を悪化させる誤った行動を避けることが重要です。 特に注意すべき、リハビリ中の禁忌動作は、以下の2つです。 手首を強く反らせるストレッチ 手の酷使・手首の反復動作 良かれと思って行った動作が、かえって痛みやしびれを強めてしまうケースも少なくありません。 リハビリ中に絶対に避けるべき行動とその理由について、詳しく見ていきましょう。 手首を強く反らせるストレッチ 手首を甲の方向へ強く反らせる動作は、手根管の内圧を高めてしまい、正中神経をさらに圧迫するため危険です。 手首の柔軟性を高めようと、痛みを我慢して無理なストレッチを行うのは避けましょう。 また、過度なストレッチは神経の炎症を悪化させ、症状の回復を遅らせる原因になる場合があります。 リハビリテーションは痛みの出ない範囲に留め、医師や理学療法士の指導を守って行うことが大切です。 手の酷使・手首の反復動作 リハビリテーション期間中であっても、手首を過度に使う動作、反復を伴う激しい手作業は避ける必要があります。 長時間のパソコン作業や重い荷物を持つ動作などは、手根管に大きな負担をかけ続けてしまうためです。 神経が回復しようとしている段階で手を酷使すると、炎症がぶり返して症状が悪化する恐れがあるため、注意しましょう。 手根管症候群のリハビリテーションに関するよくある質問 リハビリテーションの期間や開始時期は症状や手術の有無によって異なりますが、目安を知っておくことで治療に専念できます。 手根管症候群のリハビリに関してよく寄せられる疑問にお答えします。 手根管症候群のリハビリ期間はどれくらい? 手根管症候群のリハビリはいつから始める? 手根管症候群に効くストレッチはある? 以下でそれぞれの疑問について詳しく見ていきましょう。 手根管症候群のリハビリ期間はどれくらい? 手根管症候群のリハビリにかかる期間は、一般的に術後1〜6カ月、重症例では1年前後が一つの目安となります。 ただし、手術前の神経の圧迫具合や症状の重さによって、機能回復にかかる時間は大きく異なります。 順調であれば数週間で日常生活に支障がなくなりますが、しびれや筋力低下が強いケースでは、半年以上かかることも少なくありません。 他の方と比べず、医師の指導に従って自分のペースで継続することが大切です。 手根管症候群のリハビリはいつから始める? 手術を受けた場合、痛みのない範囲での軽い指のリハビリテーションは、術後数日から開始します。 早期から指を動かすことで、組織の癒着を防ぎ、スムーズな回復を促す効果があるためです。 その後、抜糸が終わって傷口が落ち着く術後1〜2週間頃から、本格的なリハビリテーションへと移行します。 この時期から、手首のストレッチや筋力トレーニングなどを段階的に取り入れていくのが一般的な流れです。 手根管症候群に効くストレッチはある? 手根管症候群の症状の緩和には、神経や腱の滑りを良くする手首のストレッチや、指の曲げ伸ばし運動が有効です。 腕を前に伸ばして手首を優しく反らしたり、指の関節を順番に曲げたりする動作が推奨されます。 これらのストレッチは、血流を改善してこわばりを和らげる効果が期待できます。 ただし、痛みを伴うほど手首を強く反らせると神経を痛める危険があるため、無理のない範囲で行いましょう。 手根管症候群のリハビリと併せて「再生医療」をご検討ください 手根管症候群のつらいしびれや痛みを根本から改善するために、日々のリハビリテーションと併せて「再生医療」をご検討ください。 再生医療は、患者さまの細胞や血液を用いて、損傷した組織の再生・修復を促し、痛みやしびれの根本改善を目指す治療法です。 術後のリハビリテーションと併せて行うことで、より早期の改善が期待できます。また、手術を検討している段階の方でも再生医療による治療が対象となる場合があります。 「リハビリを続けているのに痛みが取れない」「手首への負担が少ない治療法を探している」という方は、ぜひ当院リペアセルクリニックにご相談ください。
2026.05.29